共同通信ニュース用語解説 「潰瘍性大腸炎」の解説
潰瘍性大腸炎
大腸の粘膜に慢性の炎症や潰瘍を引き起こす厚生労働省の指定難病。下痢や血便、腹痛、発熱などの症状が出る。原因は不明だが、遺伝的な要因や食生活などが関係し、免疫機能のバランスを崩すと考えられている。患者は毎年増加傾向で男女ともに20代での発症が最多。薬で症状を抑える治療が一般的だが、重症の場合は手術で大腸を摘出することもある。
更新日:
出典 共同通信社 共同通信ニュース用語解説共同通信ニュース用語解説について 情報
内科学 第10版 「潰瘍性大腸炎」の解説
潰瘍性大腸炎(腸疾患)
原因不明の大腸のびまん性非特異性炎症性疾患であり,慢性・再発性の経過を特徴とする.炎症は主として粘膜に生じ,直腸からさまざまな範囲で連続性に大腸の口側に進展する.Crohn病と合わせて狭義の炎症性腸疾患(inflammatory bowel disease:IBD)とよばれる.
分類
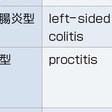
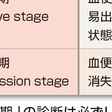
①臨床的重症度による分類(表8-5-7) 後述の治療方針を決める上で重要である.②病変の広がりによる病型分類(表8-5-8)③病期分類(表8-5-9)④活動期内視鏡所見による分類(表8-5-10)
病因
炎症性腸疾患の病因はいまだ解明されていないが,近年では遺伝的素因をもつ患者に腸内細菌などの抗原に対する異常で過剰な免疫反応が生じて,発症すると考えられている.全ゲノム相関解析の結果から本症,Crohn病および両疾患共通の多くの感受性遺伝子が明らかとなり,炎症性腸疾患が多因子疾患であることが明らかになった.また,これらの感受性候補遺伝子のいくつかは,潰瘍性大腸炎における消化管上皮バリア異常など,ある特定の機能に関連した遺伝子であることが明らかになっている.疫学研究から,発症の誘因となるいくつかの環境因子が同定されているが,喫煙は発病に対して抑制的に働くことがわかっている(一方,Crohn病では発病の誘因または増悪因子と考えられている).また,20歳未満における虫垂切除の既往は発病に対して抑制的に働く.
疫学
本症は厚生労働省の指定する特定疾患の1つであるが,平成22年度末の時点で,医療受給者証および登録者証保持者数の合計は12600人に上っている.男女比は1:1で性差はない.発症年齢のピークは25から29歳にあるが,小児や高齢者の発症もまれとはいえず,下痢,下血の鑑別診断では常に念頭におく必要がある.
海外では,北米・ヨーロッパはわが国以上に罹患率,有病率は高く,一方,いわゆる開発途上国ではまれな疾患とされている.従来,ヨーロッパでは北に行くほど罹患率が高いとされていたが,近年,その差はなくなりつつあるようである.
病理
大腸粘膜の病理所見としては,陰窩の破壊とその後の再生を示唆する陰窩の不整・数の減少・歪み,陰窩底と粘膜筋板間の距離の増大,Paneth細胞化生が認められる.また,慢性炎症の所見である基底部の形質細胞,リンパ球浸潤が認められる(図8-5-20).これらの所見は急性の感染性腸炎ではまれである.活動性の炎症がある場合,好中球の浸潤,陰窩膿瘍(crypt abscess:陰窩の腺管内腔に好中球が充満している像)が認められるが,これらはCrohn病や感染性腸炎でも認められることがあるため,疾患特異的な所見ではない.潰瘍は通常は浅く,粘膜筋板を貫通するような深い潰瘍が認められるのは,通常重症例のみである.
本症ではこれらの所見が直腸から連続性に認められるため,下部消化管内視鏡検査にて生検検体を採取する際には,内視鏡所見が正常にみえる場合でも,直腸を含めた大腸各領域から検体を採取することが重要である.
臨床症状
1)自覚症状
: 典型的な症状は粘血便・下痢であるが,血便を認めないこともあり,また,特に直腸炎型の患者では便秘を訴える患者もまれではない.急性発症の経過をとることもあるが,粘血便や下痢を,慢性または再発性に認めた場合に本症が疑われる.夜間の下痢は過敏性腸症候群では認められることは少なく,本症を強く疑う理由となる.また,患者からの訴えがなくとも,漏便が患者のQOLを大きく損ねていることもまれではない.腹痛も認める患者では,特に排便時の攣縮に伴う痛みのほか,重症例では持続的な腹痛を認める.罹患範囲が広範になると,発熱,倦怠感,体重減少などの全身症状が認められるようになる.また,特に活動期では,口腔内アフタによる疼痛,関節痛,皮疹などが出現することがある.
2)他覚症状:
発熱,頻脈,貧血などの所見は重症例での所見である.口腔内アフタ,関節炎,皮疹(結節性紅斑,壊疽性膿皮症など)などの腸管外合併症の所見にも注意を払う必要がある.腹部所見であるが,重症例では,結腸に一致して圧痛を認めることがある.腸管の拡張に加え,腸蠕動音が消失・減弱している場合は巨大結腸症を疑う必要がある.また,広範な腹部の圧痛や筋性防御は大腸穿孔を疑う必要がある.特に,ステロイド治療中では,強い腹部所見が認められないことがあり,注意が必要である.
検査成績
1)便(培養)検査:
初発時にはカンピロバクター菌やサルモネラ菌などによる感染性腸炎との鑑別のため必須の検査である.一方,潰瘍性大腸炎経過中にClostridium difficile腸炎を合併することがあり,急性増悪時には,便の嫌気培養やCDトキシンの検査を行う.
2)一般血液検査:
重症例では貧血や赤沈の亢進を認める.一方,軽症または中等症例では,血液検査の異常は認められないこともあるため,血液検査が正常でも本症を除外する理由とはならない.
3)下部消化管内視鏡検査:
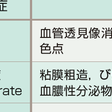
本症の診断に必須の検査である.活動期では,粘膜はびまん性に障害され,正常では認められる血管像は減弱・消失し,粗造または細顆粒状を呈する.粘血膿性の分泌物が付着し,出血は接触出血から,重症例では自然出血を認める.また,重症例では広範な潰瘍を認め,縦走することもあり,Crohn病との鑑別が重要である(図8-5-21,図8-5-22).また,内視鏡的重症度と臨床的重症度は乖離することがあるが,後述する治療方針は基本的には臨床的重症度にて決定される.罹患範囲は内視鏡所見をもって決定されるため,全大腸の観察が必要となるが,重症例における全大腸内視鏡検査は穿孔などのリスクもあり,診断や病勢の評価という点からも,無理に深部へのスコープの挿入はすべきでない.
4)腹部単純X線写真:
診断における有用性は必ずしも高くないが,巨大結腸症や大腸穿孔などの合併症の診断には有用なことがある.
5)注腸X線検査:
診断のために行われる機会は減ってきている.
診断
わが国では,厚生省(当時)「難治性炎症性腸管障害に関する調査研究」班により診断基準が作成されている.基本的には臨床症状,内視鏡検査を中心とした画像検査,生検組織などの病理学的検査により総合的に診断する(表8-5-11).欄外にある「除外すべき疾患」についても注意が必要である.
鑑別診断
Crohn病(大腸型)との鑑別が困難なことがある.本症に喫煙者は少なく,禁煙後の発症は本症を示唆する.一般的にCrohn病では,血便はまれであり,また,直腸が正常な例ではCrohn病が示唆される.難治性痔瘻はCrohn病に特徴的だが,本症でも肛門病変はまれではない.病理学的に非乾酪性類上皮細胞肉芽腫が認められればCrohn病と診断される. 慢性の経過で粘血便を認める患者ではアメーバ赤痢との鑑別が重要である.近年は女性患者の増加も指摘されており,本症診断時に念頭においておく必要がある. 過敏性腸症候群との鑑別であるが,慢性下痢症の患者で,夜間の排便,血便のほか,貧血,体重減少などは炎症性腸疾患を示唆しており,積極的に大腸内視鏡検査を行う.
合併症
1)腸管合併症:
a)中毒性巨大結腸症:発熱,頻脈,意識障害などの重篤な全身症状と結腸の拡張(X線写真にて横行結腸径が6 cmをこえる)を伴い,穿孔のリスクが高く,緊急手術の適応である.重症例における止痢薬の投与が発病の誘因となることがある.
b)狭窄:Crohn病だけでなく,潰瘍性大腸炎の長期経過例では狭窄をきたすことがあり,悪性狭窄との鑑別を要する.後述の大腸癌のサーベイランスが困難となるため,症状がなくとも手術を考えなくてはならない.
c)colitic cancer:直腸炎型の患者を除く潰瘍性大腸炎患者は大腸癌発病のハイリスク群である.危険因子としては①罹病期間が長い,②罹患範囲が広範,③大腸癌の家族歴,④炎症が強い,⑤原発性硬化性胆管炎合併などが知られている.症状や便潜血反応検査で早期に診断することは困難であるため,左側大腸炎および全大腸炎型の症例では特に罹病期間が7年を経過した時点で,以降,1〜2年に1回の大腸癌のサーベイランス(全大腸内視鏡検査)が望ましい.生検時には(平坦)隆起性病変に注意し,色素内視鏡検査などを併用し,積極的に生検検査を行う.欧米では盲目的生検が勧められている.わが国における検討でも発病20年では大腸癌の合併が10%をこえるとされている.
2)腸管外合併症:
腸管病変に関連して合併するものと,腸管病変とは無関係に(場合によっては,大腸全摘後に)合併するものとがある.おもなものとして,関節合併症(末梢関節炎,仙腸関節炎,強直性脊椎炎),皮膚合併症(結節性紅斑,壊疽性膿皮症など),眼合併症(ブドウ膜炎など),肝胆道系合併症(原発性硬化性胆管炎など)がある.経過中に合併するだけでなく,これらの合併症が本症診断のきっかけとなることもまれではない.
予後
1)生命予後:
潰瘍性大腸炎の生命予後は健常人とほぼ同等と考えられている.しかし,高齢発症の重症例などでは死亡例もまれではなく,手術のタイミングが遅れないよう注意が必要である.
2)手術率:
本症における累積手術率は,発病時の重症度と罹患部位によって決定されるとされている.発症時重症例では,10年の経過で約半分の患者が手術を必要とする.
治療
1)治療原則:
本症の治療は,臨床的重症度,内視鏡検査における肉眼的罹患範囲,これまでの治療経過などによって決定される.また,活動期における寛解導入療法と,寛解期における寛解維持療法も分けて考える必要がある.本症の内科治療の進歩は著しく,特に難治例においては,治療経験豊富な施設での治療が望ましい.
2)内科治療(表8-5-12):
軽症および中等症の寛解導入療法としては,アミノサリチル酸製剤(メサラジン,サラゾスルファピリジン)の内服または局所投与(注腸剤または坐薬)または両者の併用が行われる.これらの治療で改善しない場合や重症例では,副腎皮質ステロイド薬の内服や静脈投与が行われる.ステロイド治療に反応しないステロイド抵抗例への治療としては,血球成分除去療法,抗TNF-α受容体拮抗薬(インフリキシマブ),あるいは,タクロリムス,シクロスポリンなどの免疫抑制薬の治療が行われる.一方,ステロイド薬減量や中止後の再燃例(ステロイド依存例)にはアザチオプリンや6-メルカプトプリンなどの免疫調節薬が,寛解維持およびステロイド薬からの離脱に有用である.ステロイド薬の長期投与は少量であっても,安全性の面から勧められない.
3)外科治療:
穿孔,大量出血のほか,内科治療が無効な重症例などが緊急手術の適応となる.内科治療不応または不耐例,狭窄や大腸癌または異形成などの合併症に対して外科手術が行われることもある.待期手術では大腸全摘,回腸囊肛門(管)吻合術が標準手術である.また,緊急時には結腸亜全摘,「回腸人工肛門・S状結腸粘液瘻造設術」,またはHartmann手術が行われることもある.[長堀正和・渡辺 守]
■文献
難治性炎症性腸管障害に関する調査研究班(渡辺班):一目でわかるIBD 炎症性腸疾患を診察されている先生方へ,2010年10月作成.難治性炎症性腸管病害に関する調査研究班(渡辺班):潰瘍性大腸炎・クローン病平成22年度治療指針,平成22年度分担研究報告書別冊.
出典 内科学 第10版内科学 第10版について 情報
家庭医学館 「潰瘍性大腸炎」の解説
かいようせいだいちょうえん【潰瘍性大腸炎 Ulcerative Colitis】
[どんな病気か]
おもに大腸の表層粘膜(ひょうそうねんまく)をおかし、しばしばびらん(ただれ)や潰瘍(かいよう)を形成する原因不明の炎症です。乳児から高齢者まで全年齢層にみられますが、とくに10歳代後半から20歳代にピークがあります。反復性または持続性の粘血便、下痢、腹痛などの症状がありますが、症状が激しいときには発熱をともなうこともあります。
発症はふつうゆっくりで、潜行性に慢性に発病します。まれに急激な発熱と粘血便で発症することがあります。
●病態と分類
病変は直腸から連続して腸管全体にわたり、その病変の部位と広がりによって、全結腸炎型、左側結腸炎型、直腸炎型に分けられます。
また、発作と軽快をくり返す再発寛解(かんかい)型、長期間持続する慢性持続型、発作が1回だけの初回発作型、激しい症状で発症し全身に合併症が出て重症になる急性電撃型に分けられます。
重症度は、下痢の回数、肉眼でわかる血便、発熱、頻脈(ひんみゃく)、貧血(ひんけつ)の程度、血沈(けっちん)の値などから判断されます。とくに症状が激しく重篤(じゅうとく)なものは激症と呼ばれ、専門病院での入院治療が必要です。
●合併症
さまざまの合併症がありますが、局所性と全身性に分けられます。
局所合併症には大腸の狭窄(きょうさく)、大出血、穿孔(せんこう)、中毒性巨大結腸症(コラム「中毒性巨大結腸症」)、がん化などがあります。
全身的合併症には膵炎(すいえん)、硬化性胆管炎(こうかせいたんかんえん)、口内炎、結節性紅斑(けっせつせいこうはん)、虹彩毛様体炎(こうさいもうようたいえん)などがあります。
[原因]
感染、アレルギー、自律神経(じりつしんけい)障害、血管炎などの説がありますが、詳しいことは不明です。遺伝的要素に免疫異常(めんえきいじょう)が加わるためというのが、最近の考え方です。
[検査と診断]
診断は、臨床症状、注腸X腺検査、大腸内視鏡検査をふまえて行なわれます。内視鏡検査では組織を採取して病理検査も行なわれます。また、症状が似た別の病気との鑑別も大事で、そのような病気に細菌性赤痢(さいきんせいせきり)、アメーバ赤痢、大腸結核(だいちょうけっかく)などの感染性腸炎、虚血性大腸炎、薬剤性大腸炎、クローン病があります。
潰瘍性大腸炎の人を大腸内視鏡で検査すると、腸粘膜に発赤(ほっせき)、浮腫(ふしゅ)、出血しやすさがみられます。炎症の強さによりますが、顆粒状(かりゅうじょう)変化、びらん潰瘍などがみられることもあります。症状が一時的にやわらいだときは正常者と同様の所見になることもあります。
潰瘍が広範囲にできると、残存した粘膜がポリープ状になることがあり、偽(ぎ)ポリポーシスと呼ばれます。
血液検査を行なうと、炎症を反映して、白血球数(はっけっきゅうすう)や血沈(けっちん)、CRP(C反応性たんぱく)値が上昇しています。また、下血(げけつ)によって貧血が進むと、赤血球数(せっけっきゅうすう)と血色素のヘモグロビンの数が減ります。摂食不良になると、栄養状態を示す総たんぱく、アルブミン、コリンエステラーゼ、コレステロールの値が低下してきます。
◎心身の安定がたいせつ
[治療]
まず、心身の安静を保つことが重要です。過労を避け、十分な睡眠をとって、からだの安静をはかるだけでなく、精神的ストレスを避けることもたいせつです。
●食事療法
高たんぱく、高カロリー、高ビタミンで、消化のよいものをとり、アルコール、香辛料(こうしんりょう)などの刺激物や脂肪は制限します。
●薬物療法
サラゾスルファピリジン(サラゾピリン)、副腎皮質(ふくじんひしつ)ステロイドの併用あるいは単独使用が基本です。ステロイドは、服用、注腸、坐薬(ざやく)などで使用しますが、重症例では、血管造影をして、ステロイドを腸の動脈内に注入する方法(動注療法)が行なわれることもあります。
サラゾピリンの有効成分は5アミノサリチル酸(5‐ASA)と考えられているため、5‐ASA製剤が使用されることもあります。
ステロイドの効果が不十分であったり、減量すると病状が悪化して使用をやめられない場合はアザチオプリン、メルカプトプリン(6MP)などの免疫抑制薬(めんえきよくせいやく)が使用されることもあります。また、状況に応じて整腸剤、止痢薬(しりやく)、精神安定剤、抗アレルギー薬なども併用されます。
●手術療法
手術法がたいへん進歩したため、人工肛門(じんこうこうもん)をつくらずに大腸を切除することが可能となりました。穿孔(せんこう)がおこった場合や大出血を合併した場合は緊急手術が必要です。薬物療法が無効なとき、何度も悪化をくり返すときも手術が検討されます。内科と外科の専門家どうしが、よく相談して決定されます。がんを合併した場合も手術が必要です。
日常の注意として、精神的ストレスが病状を悪化させることがあります。十分な休養をとり、心身の安静を保つことが大事です。受験、妊娠、出産などが症状悪化の引き金となることがありますが、前述した日常生活上、治療上の注意をきちんと守れば心配することはありません。全身症状が出たり、重症化した場合は入院治療が必要です。
日本大百科全書(ニッポニカ) 「潰瘍性大腸炎」の意味・わかりやすい解説
潰瘍性大腸炎
かいようせいだいちょうえん
大腸粘膜に広範な潰瘍やびらん(浅い潰瘍)ができる原因不明の慢性炎症性腸疾患である。近年では自己免疫疾患と考えられ、クローン病とともに特定疾患(難病)に指定されている。日本では、まれな疾患であったが、1970年代から急速に増加し、今では普通にみられる疾患となった。もっとも発症の多い年代は20歳代だが、小児や50歳代にも発生する。重症度により、軽症、中等症、重症、劇症に分けられるが、多くの患者は症状が軽くなる緩解(かんかい)と症状が重くなる増悪(ぞうあく)を繰り返しながら長期間の経過をとる。病変の広がりから全大腸炎型、左側大腸炎型、直腸炎型、区域大腸炎型などに分けられる。
症状は、下痢、血便、粘血便、貧血、腹痛などのほか発熱、食欲不振、体重減少、尿路結石、結膜炎、関節炎などの腸管外合併症を伴うこともある。また、腸管の合併症として出血、穿孔(せんこう)、狭窄(きょうさく)、巨大結腸症がある。
診断は、慢性の粘血便や下痢の患者では内視鏡検査、注腸X線検査、さらには生検によって潰瘍性大腸炎の特徴的な組織所見を認めることでなされる。
治療は、食事や日常生活の指導に始まり、薬物としては5-ASA製剤や副腎皮質ステロイドを主体にして免疫抑制剤や白血球除去療法などが行われる。さらに重症例や腸管合併症、内科療法の効果が認められない場合には外科手術が行われる。また、10年以上の長期経過例では大腸癌(がん)の発生リスクが高く、大腸内視鏡によって癌発生をチェックする定期的検査が必要である。
[安富正幸]
改訂新版 世界大百科事典 「潰瘍性大腸炎」の意味・わかりやすい解説
潰瘍性大腸炎 (かいようせいだいちょうえん)
ulcerative colitis
大腸の,主として粘膜と粘膜下層に炎症がみられ,しばしば糜爛(びらん)や潰瘍を形成する特発性非特異性の瀰漫(びまん)性炎症性疾患。30歳以下の成人に多いが小児や50歳以上のものにもみられ,しばしば慢性となり,悪化と軽快をくり返す。欧米でいう特発性直腸結腸炎idiopathic proctocolitisは本症を指す。病因は,細菌やウイルスなどの感染説,酵素障害説,食餌アレルギー説,自己免疫説,心身症説,遺伝素因説などがあるが,決定的なものはない。頻度は欧米人に多い疾患で,人口10万人につき有病率は42~80人,発生率2.3~6.5人,日本では有病率1.3~1.8人,発生率0.2~0.3人である。好発年齢は20歳代で,30歳を超えると漸減していき,55~60歳にもう一つの小さなピークがある二峰性で,都市部や食生活の欧米化が進んだ地域に頻度が高い。病変は通常直腸に始まり,多くは結腸にひろがり全結腸に及ぶ例もある。罹患部位により直腸炎型,左側大腸炎型,全大腸炎型,右側または区域性大腸炎型に,また病状の経過によって初回発作型,急性電撃型,慢性持続型,再燃緩解型などに分けられる。症状は,ときに急激な発熱と粘血便で起こることもあるが,多くは潜行的に発症し,持続的または反復的な粘血・血便,ついで下痢と腹痛を訴える。重症例では1日10~30回の下痢,腹痛,しぶり,発熱,食欲不振,赤沈値上昇,白血球増加,低タンパク血症,貧血を呈し,ときに中毒性巨大結腸症,腸穿孔(せんこう),腸大出血などの合併症を伴う。長期罹患例で癌化することもある。診断は,症状からの判断と大腸内視鏡検査,大腸X線検査,腸生検などによる。治療はおもに内科的療法で,サラゾスルホピリジン,5-アミノサリチル酸,副腎皮質ステロイドホルモン,免疫抑制剤が用いられるが,ときに腸切除術や回腸肛門吻合術兼回腸囊形成術などの外科的療法が行われる。死亡率は日本では1~2%である。
執筆者:朝倉 均
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
ブリタニカ国際大百科事典 小項目事典 「潰瘍性大腸炎」の意味・わかりやすい解説
潰瘍性大腸炎
かいようせいだいちょうえん
ulcerative colitis
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
栄養・生化学辞典 「潰瘍性大腸炎」の解説
潰瘍性大腸炎
関連語をあわせて調べる
「歓喜の歌」の合唱で知られ、聴力をほぼ失ったベートーベンが晩年に完成させた最後の交響曲。第4楽章にある合唱は人生の苦悩と喜び、全人類の兄弟愛をたたえたシラーの詩が基で欧州連合(EU)の歌にも指定され...