内科学 第10版 「循環器薬の作用機序」の解説
循環器薬の作用機序(心血管代謝と機能)
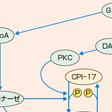
硝酸薬が体内で脱ニトロ化されることにより放出された一酸化窒素(NO)は,血管平滑筋細胞内で可溶性グアニル酸シクラーゼを活性化してサイクリックGMP(cGMP)を産生し,cGMPは蛋白キナーゼG(PKG)を活性化する.PKGは,細胞内Ca貯蔵所である筋小胞体に作用し,イノシトール三リン酸(IP3)による筋小胞体からのCa放出を抑制するとともに,筋小胞体Caポンプ活性を亢進して筋小胞体内へのCa取り込みを促進する.その結果,細胞内Ca濃度が低下して,ミオシン軽鎖リン酸化酵素(MLCK)活性が低下して平滑筋は弛緩する.一方,PKGによるミオシン軽鎖脱リン酸化酵素(MLCP)活性化により,ミオシン軽鎖(MLC)が脱リン酸化されることにより細胞内Ca濃度非依存性に平滑筋が弛緩する(図5-2-24).NOの血管拡張作用は,静脈系により強く働く傾向があり,後負荷よりも前負荷をより軽減させるためうっ血の改善に有効であり,特に急性左心不全における肺うっ血を速やかに改善させる.冠動脈に関しては,太い冠動脈をより選択的に拡張させるため,虚血性心疾患では冠血流を改善し,症状軽減とともに心負荷改善にも効果がある.
b.カルシウム拮抗薬
一般的にCa拮抗薬とは細胞膜に存在する電位依存性L型Caチャネルの抑制薬のことを指す.L型Caチャネルは心筋および血管平滑筋に豊富に存在しており,Ca拮抗薬により,細胞膜電位上昇(脱分極)に伴い増大する細胞外からのCa流入が抑制される.心筋においては,細胞外からのCa流入はその後の筋小胞体からのCa放出の重要なトリガーとなっているため,Ca拮抗薬によってCa流入が抑制されると,心筋収縮時の細胞内Ca濃度上昇は抑制され,心収縮力は低下する(図5-2-25).一方,血管平滑筋では心筋に比べて膜電位が浅く,L型CaチャネルからのCa流入により血管平滑筋の弾性(トーヌス)が維持されている.Ca拮抗薬によりCa流入が抑制されると,血管平滑筋は弛緩して血圧低下をもたらす(図5-2-24).Ca拮抗薬は,ジヒドロピリジン(DHP)系,ベンゾチアゼピン(BTZ)系およびフェニルアルキルアミン(PAA)系の3種類に大別される.おもに降圧薬として用いられるDHP系Ca拮抗薬は,Caチャネルへの結合が膜電位に依存しており,膜電位の深い心筋への結合は弱く,膜電位の浅い血管平滑筋への作用が前面に出るため,心収縮力低下をほとんど示さずに降圧作用が得られる.一方で,BTZ系とPAA系Ca拮抗薬は心筋に対する効果がより前面に出るため,心収縮力低下が問題となることがある.両薬剤とも洞房結節や房室結節などの刺激伝導系にも作用して心拍数低下をもたらす.BTZ系のジルチアゼムは,末梢血管よりも冠動脈に対して比較的選択的に作用して冠拡張効果を示すことより,狭心症,特に冠攣縮性狭心症に対して有用である.PAA系のベラパミルは,刺激伝導系への作用が特に顕著で,頻脈性不整脈に対しては徐拍効果のみならず一部の病態では停止効果も認められるため,主として抗不整脈薬として用いられる.
(2)レニン-アンジオテンシン系阻害薬
a.直接レニン阻害薬(DRI)
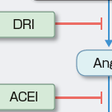
レニン-アンジオテンシン(RA)系阻害薬としては,現状では最後に臨床応用が可能となった薬物である.直接レニン阻害薬は,レニンの活性中心であるアンジオテンシノーゲン結合部位に代わりに結合することにより,レニンのアンジオテンシノーゲンからアンジオテンシンⅠ(AngⅠ)への変換を阻害する(図5-2-26).RA系の最終ターゲットは主としてアンジオテンシンⅡ(AngⅡ)の1型受容体(AT1受容体)であるが,直接レニン阻害薬は,RA系の作用をその作用の最上流で確実に抑制することから,その効果が期待されている.また,最近の研究より,レニンの前駆体であるプロレニンおよびその受容体であるプロレニン受容体が組織RA系の活性化に重要であるとの報告があり,直接レニン阻害薬がプロレニンにも結合し,組織RA系を押さえる効果も示唆されている.
b.アンジオテンシン変換酵素(ACE)
阻害薬(ACEI)
RA系阻害薬の中では最初に臨床応用された薬物であり,これまで種々の循環器疾患に使用され,大規模臨床試験などにより多くのエビデンスをもつすぐれた薬剤である.特に心不全治療においては中心的な役割を果たしており,ガイドライン上も心不全治療に必須とされ,軽症から重症心不全まですべての病態で有用である.Na・体液貯留の抑制と血管拡張による前・後負荷軽減のみならず,心不全の進行を抑えて生命予後を改善する.ACE阻害薬はACEによるAngⅠからAngⅡへの変換を抑制し血中のAngⅡの濃度を減少させる(図5-2-26).その結果,AngⅡのターゲットである受容体を介した効果を遮断することができる.AngⅡには上述の1型受容体(AT1受容体)のほかに2型受容体(AT2受容体)の存在が知られており,ACE阻害薬はAT2受容体を介する効果も抑制することとなる.また,生体内にはACE以外にもキマーゼという別の酵素を介したAngⅠからAngⅡへ変換する系も存在しており,RA系の阻害については不完全な部分もある.一方で,ACEはブラジキニンの代謝酵素としても作用し,その結果ACE阻害薬によりブラジキニン濃度が上昇し,空咳などの副作用の要因となるが,NO産生を介して血管拡張に作用することも考えられている.
c.アンジオテンシン受容体拮抗薬(ARB)
ACE阻害薬についでRA系阻害薬として臨床応用された薬物である.RA系の最終ターゲットであるAT1受容体に直接結合してAngⅡの効果をより強力に抑制することが期待されて開発された(図5-2-26).ACE阻害薬ほどではないが,大規模臨床試験が行われ,少なくともACE阻害薬には劣らないとの結果が報告されているが,心疾患におけるエビデンスとしてはまだ限定的な部分もある.AT1受容体に拮抗的に作用するため,その上流に関してはすべて活性化されることとなり,血中のレニン,AngⅠおよびAngⅡの濃度はすべて上昇する.その結果,AT2
受容体刺激はむしろ亢進することとなる.ACE阻害薬と異なり,ブラジキニン濃度を上昇させることはなく,その結果空咳などの副作用は生じにくく,高い忍容性が示されている.
(3)ナトリウム利尿ペプチド系
Na利尿ペプチドは,心房性Na利尿ペプチド(ANP),脳性Na利尿ペプチド(BNP)およびC型Na利尿ペプチド(CNP)に大別されるが,この中で心血管系に作用するのはANPとBNPである.心臓に負荷が加わると,ANPはおもに心房より,BNPは主として心室より分泌され,血管拡張作用,Na利尿作用やRA系抑制作用などを介して効果を発揮する.
カルペリチド(hANP)
わが国で合成されたヒト型ANPであり,心不全治療薬として用いられる.BNPは日本では心不全マーカーとして用いられているが,欧米では心不全治療薬として使用されている.カルペリチドは細胞膜に存在するグアニル酸シクラーゼA受容体(NPR)に作用し,cGMPの産生を介してその効果を発揮する.血管平滑筋においては,cGMPによりPKGが活性化され,細胞内Ca濃度低下およびミオシン軽鎖脱リン酸化が生じて血管拡張が生じる(図5-2-24).一方腎臓においては,血管拡張に伴う腎血流量の増加によりNa利尿効果をもたらす.その他,RA系抑制作用も合わせもち,すぐれた抗心不全効果を示す.
(4)利尿薬
a.ループ利尿薬
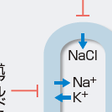
ループ利尿薬のターゲットは,腎尿細管中のHenle係蹄上行脚に存在するNa/K/2Cl共輸送体である.Henle係蹄上行脚では,糸球体濾過により産生された原尿のうち約30%が再吸収されるため,ループ利尿薬は強力な利尿作用を発揮する(図5-2-27).特に腎機能低下時には,体液貯留の改善にループ利尿薬の使用が有用であるが,高用量の使用ではさらなる腎機能悪化の可能性があり,注意が必要である.その反面,血圧低下作用は弱く,通常降圧薬としては用いられない.また,Na排泄に伴い,KやMgの排泄も亢進するため,低カリウム血症や低マグネシウム血症が副作用として問題となることがある.
b.サイアザイド系利尿薬
サイアザイド系利尿薬は,遠位尿細管のNaCl共輸送体に作用し,NaClの再吸収を抑制する(図5-2-27).効果は緩徐に発現するため,利尿効果は弱く,心不全などの体液貯留時には効果が乏しい.これに対し,緩徐な循環血液量減少に伴う血圧低下作用をもち,おもに降圧薬として用いられる.特に,日本人に多く存在する食塩感受性高血圧症例では著効することより,最近の大規模臨床試験の結果も踏まえてその効果が見直されつつある.Na排泄に伴い,K・Mg排泄の増加も伴うことより,ループ利尿薬同様に低カリウム血症や低マグネシウム血症が問題となることがある.
c.抗アルドステロン薬
アルドステロンは副腎皮質のAT1受容体刺激により産生される(図5-2-26).アルドステロンのおもなターゲットは,遠位尿細管および集合管の細胞核内に存在するミネラルコルチコイド受容体である.ミネラルコルチコイド受容体が刺激されると,尿細管管腔側のNaチャネルの活性化と基底膜(毛細血管)側のNa/Kポンプの活性化により,Naの再吸収によるNaおよび水分貯留と,K・Mgの排泄を促進させる(図5-2-27).抗アルドステロン薬はこの効果に拮抗することにより利尿効果を発揮する.最近の大規模臨床試験により,既存の心不全治療薬が使用された状況下で抗アルドステロン薬を併用することにより,心不全の予後が著明に改善されることが報告され,単なる利尿薬としての位置づけではなく,有用な心不全治療薬として考えられるようになってきている.
(5)交感神経系遮断薬
交感神経系は各効果器でのターゲットである受容体を介してその効果が発揮される.交感神経系受容体としては,α受容体とβ受容体が知られているが,循環器系では,主として血管平滑筋に存在するα1受容体と心筋に存在するβ1受容体がターゲットとなる(図5-2-24,5-2-25).
a.α遮断薬
α受容体はα1受容体とα2受容体に大別され,α1受容体はおもに血管平滑筋細胞に存在し,その刺激により血管平滑筋の収縮をもたらす.一方のα2受容体は,中枢神経系のアドレナリン作動性神経(交感神経節後線維)からのノルアドレナリン放出を抑制するため,この刺激は結果として末梢での交感神経活性を抑制しフィードバックをかけることとなる.一般的にα遮断薬とはα1受容体遮断薬を指し,その効果は主として血管平滑筋拡張による血圧低下である.α1受容体(GPCR)刺激の平滑筋に対する効果は,蛋白キナーゼC(PKC)を介したミオシン軽鎖脱リン酸化酵素(MLCP)抑制によるミオシン軽鎖リン酸化に起因しており,細胞内Ca濃度に依存しないCa感受性増強作用による(図5-2-24).α遮断薬はこの系を抑制することにより血管平滑筋を弛緩させ,血管拡張による降圧作用をもたらす.
b.β遮断薬
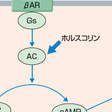
β受容体には,β1受容体,β2受容体およびβ3受容体が存在するが,心臓ではβ1受容体(βAR)が主として働いており,β遮断薬の主たる効果はβ1受容体の遮断によりもたらされる.心臓におけるβ1受容体刺激の効果は,蛋白キナーゼA(PKA)を介した標的蛋白のリン酸化により作用が発現する.PKAのおもな標的蛋白として,L型Caチャネル,筋小胞体Caポンプ調節蛋白(ホスホランバン,PLN)と収縮調節蛋白トロポニンⅠ(TnⅠ)があげられる.L型Caチャネルのリン酸化により細胞外よりのCa流入量が増大し,PLNのリン酸化はCaポンプ(SERCA)活性亢進により筋小胞体内Ca貯蔵量の増大をもたらし,その結果,細胞内Ca濃度上昇が亢進し心収縮力の増大を引き起こす(陽性変力作用).TnⅠのリン酸化は心収縮の時間経過(特に拡張時間)を短縮し心拍数増大に対応する.心拍数の増大は,細胞外よりのCa流入増大が洞房結節に存在するペースメーカ細胞へ作用することによる(陽性変時作用).β遮断薬は上記の陽性変力作用および陽性変時作用を抑制し,心収縮力低下(陰性変力作用)による血圧低下と心拍数低下(陰性変時作用)をもたらす(図5-2-25).β遮断薬は降圧薬としてのみでなく,上室性頻脈(特に心房細動)時の心拍数コントロールや心不全の治療薬としても用いられる.心不全におけるβ遮断薬の使用はガイドラインでも推奨されているが,使用に際しては陰性変力作用による心不全症状の増悪に留意し,少量より漸増するよう心がける.副作用としては,上記陰性変力作用による心機能低下と陰性変時作用による徐脈のほかに,気管支喘息の増悪が重要である.
(6)交感神経系刺激薬
おもに,交感神経α1受容体刺激による血圧上昇作用(昇圧作用)とβ1受容体刺激による心収縮力増強作用(陽性変力作用)を目的として用いられる(図5-2-24,5-2-25).静脈内投与での使用は急性循環不全においては重要な役割を果たすが,経口投与での慢性使用に関しては予後改善のエビデンスに乏しく,副作用の問題もあり使用は限定的である.内因性交感神経系刺激製剤として,ドパミン,ノルアドレナリンおよびアドレナリンがあり,合成製剤としてはドブタミンおよびイソプロテレノールが用いられる.
a.ドパミン
内因性交感神経系刺激物質の1つで,ノルアドレナリン合成の前駆物質でもある.ドパミンの効果は使用濃度依存性で,低用量では腎血管に存在するドパミン受容体に作用して,腎血流増加による利尿効果を示す.中等量では,β1受容体への効果が主となり,陽性変力作用および陽性変時作用により血圧上昇,心拍数増加をきたす.高用量では,α1
受容体への効果が主体となり,末梢血管収縮により血圧上昇をきたす.
b.ノルアドレナリン
ドパミンを前駆物質として生体内で産生される.交感神経節後線維から放出され,交感神経系の刺激伝達物質として作用する.α1受容体とβ1受容体に作用するが,α1受容体刺激作用がより強いため,血管収縮による強力な昇圧効果を示す.β1受容体刺激を介した陽性変力作用と変時作用も合わせもつ.末梢血管のみならず,各臓器の栄養血管も収縮させるため臓器血流を阻害する危険性がある.
c.アドレナリン
生体内では,おもに副腎髄質でノルアドレナリンを前駆物質として産生される.α1受容体,β1受容体に加えてβ2受容体の刺激作用も有する.低用量ではβ1受容体刺激作用が主となり,高用量ではα1受容体刺激作用が前面に出てくる.通常は静脈内投与や皮下投与により急性循環不全,ショックや心肺蘇生に使用される.心原性ショックのみならず,アナフィラキシーショックやβ2
受容体刺激を介した気管支平滑筋拡張作用により気管支喘息発作治療にも使用される.
d.ドブタミン
合成製剤であり,β1受容体刺激作用が強いが,α1,β2受容体刺激作用も有する.主たる効果はβ1受容体刺激による陽性変力作用と陽性変時作用である.昇圧効果は軽微であり,これはα1受容体刺激による血管収縮作用とβ2受容体刺激による血管拡張作用の双方が表れる結果と考えられている.心収縮力低下を伴うショック症例には有用な薬剤と考えられる.
e.イソプロテレノール
β1受容体とβ2受容体にのみ作用する合成製剤である.β1受容体刺激作用による陽性変力作用と陽性変時作用が主たる効果であるが,特に心拍数増大効果を期待して高度の徐脈(完全房室ブロックなど)に際し使用される.血圧に関してはβ2受容体刺激作用により低下する可能性があり注意を要する.
(7)その他の強心薬
a.ジギタリス製剤
強心配糖体として古くから使用されているジギタリス製剤の作用は,細胞膜に存在するNa/K ATPase(Naポンプ)の抑制に起因する.NaポンプによるNaの細胞外への排出とKの細胞内取り込みにより,細胞内外のNaとKの濃度勾配が維持されて静止膜電位が形成されるため,興奮性細胞においてはその活性が重要である.心筋細胞では,ジギタリス製剤によりNaポンプの活性が一部抑制されると,細胞内Na濃度が上昇し,細胞膜のNa/Ca交換系によるCa排出が抑制され,筋小胞体へのCa取り込みが増大する.その結果,一心拍ごとの細胞内Ca濃度上昇が亢進し心収縮力増大をもたらす.また一方で,副交感神経刺激と交感神経抑制により房室結節細胞における有効不応期を延長させることにより,房室伝導抑制作用ももつため,上室性頻脈,特に心房細動時の心拍数コントロールに使用される.
b.ホスホジエステラーゼⅢ阻害薬
ホスホジエステラーゼ(PDE)は,細胞内のセカンドメッセンジャーであるcAMPおよびcGMPの分解酵素であり,PDE阻害薬はその阻害作用によりcAMPまたはcGMP濃度の上昇による種々の効果を発揮する.特にPDEⅢは心血管系に多く存在し,おもにcAMPの分解を司っている.そのためPDEⅢ阻害薬は,心臓においてはcAMP濃度の上昇からPKAによる蛋白リン酸化により,細胞内Ca濃度上昇を介した強心作用を発揮する(図5-2-25).一方,血管平滑筋においては,cAMP濃度の上昇からPKAが活性化され,細胞内Ca濃度の低下とミオシン軽鎖リン酸化酵素(MLCK)の不活性化により血管拡張作用を呈する.PDEⅢ阻害薬の作用は,細胞膜の受容体を介さないため,β受容体密度の減少している病態やβ遮断薬使用下でも効果を発揮できる可能性がある.
c.ホルスコリン
ホルスコリンは,cAMP産生酵素であるアデニル酸シクラーゼ(AC)を直接活性化することにより,細胞内cAMP濃度を上昇させ,PKAを介した蛋白リン酸化により強心作用および血管拡張作用をもたらす(図5-2-25).PDEⅢ阻害薬同様に細胞膜受容体を介さず,使用する病態もほぼ同じである.[本郷賢一・吉村道博]
出典 内科学 第10版内科学 第10版について 情報