内科学 第10版 「分類と症候群」の解説
分類と症候群(原発性糸球体疾患)
腎糸球体に障害を生じる病態として,糸球体に限局する原発性=一次性(原因が不明の場合は,特発性idiopathicともよぶ)と糖尿病などの代謝性疾患,全身性エリテマトーデスなどの膠原病,紫斑病あるいは抗好中球細胞質抗体(anti-neutrophil cytoplasmic antibody:ANCA)に伴う血管炎などの全身性疾患に伴う二次性 (secondary)およびAlport症候群などの遺伝性 (genetic)がある.糸球体障害は,浸潤細胞と係蹄固有細胞である上皮細胞(たこ足細胞),内皮細胞,メサンギウム細胞および係蹄基底膜・メサンギウム基質のおもに免疫複合体や抗体による液性あるいは細胞性免疫による炎症(腎炎),糖化などによる代謝異常や異常蛋白沈着,虚血に伴う細胞障害や補体制御異常・凝固異常やトキシンによる微小血栓形成などにより惹起される.そのおもな病理は,糸球体腎炎であるが,高齢化を反映して糖尿病性腎症,アミロイドーシスなどの異常蛋白沈着あるいは高血圧性変化などが増加している.
分類
1982年に,WHOは糸球体疾患に伴う臨床的特徴より腎糸球体病理分類 (表11-3-1) と臨床症候群分類を作成し,その後1995年に一部改訂されて,今日に至っている.
1)糸球体疾患による臨床症候群分類(WHO1995年改訂):
臨床症候群は,5つに大別される.急性腎炎症候群(acute nephritic syndrome)は,急性に発症する血尿,蛋白尿,高血圧,糸球体濾過量低下および水分とナトリウム貯留を呈する症候群.一方,急速進行性腎炎症候群(rapidly progressive nephritic syndrome:RPGN)は,急性または潜行性に発症する血尿,蛋白尿,貧血および急速に進行する腎不全と定義される.両症候群において,血尿と蛋白尿は同様であるが,急性腎炎症候群は臨床的に改善するが,RPGNは腎不全に至る点が異なる.6カ月以上持続する慢性的な変化として,反復性血尿(recurrent hematuria)または持続性血尿(persistent hematuria)があり,潜行性または急性に発症する肉眼的または顕微鏡的血尿で蛋白尿はほとんど認めず,ほかの腎炎症候群の特徴を呈さない.一方,慢性腎炎症候群(chronic nephritic syndrome)は,蛋白尿,血尿,高血圧を伴い緩徐に腎不全へ進行する.さらに,ネフローゼ症候群(nephrotic syndrome)は,大量の蛋白尿,浮腫,低アルブミン血症およびしばしば高コレステロール血症を呈する症候群であり,多様な糸球体障害から生ずる.
2)糸球体病変の病理分類と臨床的特徴(表11-3-1,11-3-2):
わが国においては,WHO分類の一次性疾患に加えて, 糸球体に病変が限局するIgA腎症,デンスデポジット病(dense deposit disease:DDD)あるいは遺伝性疾患を加えて原発性と考えている(表11-3-1).このうち一次性とされたおもな疾患の病理学的所見とそれに対応した臨床所見(症候群)および臨床上で参考となる特徴的な所見を述べる(表11-3-2参照).
a)微小変化型ネフローゼ症候群と微小糸球体変化【⇨11-3-5)】:臨床的にネフローゼ症候群を呈し,光学顕微鏡所見では糸球体に際だった変化が認められない疾患は微小変化型ネフローゼ症候群(minimal change nephrotic syndrome:MCNS)とよび,免疫グロブリンや補体の沈着はみられないが,電顕では糸球体上皮の足突起消失という特徴を示す.一方,このような病態を表す病理組織学的病名として,WHO分類では,微小糸球体変化(minor glomerular abnormality)が用いられる.しかし,この微小糸球体変化という病理学的診断名には,MCNSのほかに軽度の蛋白尿や血尿を呈するのみで,ネフローゼ症候群を呈さない菲薄基底膜症候群なども含まれるので臨床上の注意を要する.
b)巣状分節性糸球体硬化症 (focal segmental glomerulosclerosis:FSGS)【⇨11-3-8)】:巣状糸球体硬化症は,限られた糸球体(巣状)の一部(分節性)に硬化が発生する疾患で,通常このような硬化は髄質近接部糸球体にみられ,やがて腎皮質部糸球体に進展する.診断は病理組織学的に行われるため,原発性のほかさまざまな原因による続発性(二次性)病変も含まれる.原発性は難治性ネフローゼ症候群を示すことが多く,治療に反応しない場合に腎不全に陥る.発症初期にはMCNSとの鑑別が難しいことも少なくなく,臨床的にはステロイド抵抗性であり,免疫抑制薬を併用する.
c)膜性糸球体腎炎・膜性腎症(membranous nephropathy:MN)【⇨11-3-7)】:膜性腎症は,糸球体基底膜の上皮側にびまん性に免疫複合体が沈着し,スパイク状に基底膜が肥厚する疾患である.一次性・二次性のいずれにおいても生じうる病変であり,これまで特発性とされた70〜80%に抗膜型ホスホリパーゼA2受容体抗体の検出が報告されている.60歳以上の発症が約60%を占め,成人における難治性ネフローゼ症候群の原因疾患として最も頻度が高い.
d)メサンギウム増殖性糸球体腎炎(mesangial proliferative glomerulonephritis)(IgA腎症および非IgAメサンギウム増殖性糸球体腎炎)【⇨11-3-4),11-3-9)】:メサンギウム増殖性糸球体腎炎は,わが国の腎生検レジストリーにおける原発性疾患の約65%に認められ,その多くは IgA1を主体とするIgAおよびIgGがメサンギウム領域に沈着するIgA腎症(原発性の約55%)である.IgA腎症では,メサンギウム細胞増殖や基質増加に加えて,小半月体形成,Bowman囊との癒着,分節性糸球体硬化などの糸球体組織病変と間質の細胞浸潤や線維化を伴い,20歳以上の診断例の約90%が慢性腎炎症候群を示す.なお, MCNSにおいてもメサンギウム増殖を伴う場合があるが,臨床的にはステロイド反応性・予後に差はない.また,メサンギウムIgM沈着を伴う場合は,病理学的にIgM腎症と診断される.
e)管内増殖性糸球体腎炎(endocapillary glomerulonephritis)【⇨11-3-2)】:糸球体係蹄内腔への好中球・単球などの浸潤を伴う内皮細胞増殖が特徴で,ときに,Masson染色で赤色の上皮下沈着物が観察される.特にA群β溶連菌感染後腎炎では,補体(C3)とときにIgGが顆粒状沈着(starry sky appearance)を示し,上皮下に大きな瘤状の高電子密度沈着物(hump)を特徴とする.多くは急性腎炎症候群を示す.
f)膜性増殖性糸球体腎炎(membranoproliferative glomerulonephritis:MPGN)【⇨11-3-6)】:膜性増殖性糸球体腎炎はメサンギウム増殖と基質の増加による糸球体毛細管壁の肥厚とを伴う病態であり,おもに電子顕微鏡所見によりⅠ型からⅢ型に分類される.なお,WHO分類ではⅡ型はDDDとして異なる病態として扱われている.Ⅰ型では,免疫組織学的に糸球体基底膜内皮側に免疫グロブリンや補体が沈着し,低補体血症が高率にみられる.20歳以上の本症の約55%はネフローゼ症候群を呈し,各年齢層でネフローゼ症候群の7〜10%を占める.
g)半月体形成性壊死性糸球体腎炎(crescentic and necrotizing glomerulonephritis):半月体形成性壊死性糸球体腎炎は,壊死性病変とともに細胞性から線維性までの半月体形成を呈する.臨床的には,RPGNを示すことが多く,このうち原発性と考えられるものが50〜60%であるが,その原因の約70%(RPGN全体の約半数)が糸球体に免疫グロブリン沈着を示さないpauci-immune型である.わが国ではおもに核周囲型ANCA陽性を示し,myeloperoxidase(MPO)-ANCA関連腎炎とよばれる.このような病態はおもに高齢者にみられ,間質性肺炎や多発性単神経炎などを伴う全身性の顕微鏡的多発性血管炎の腎病変である場合がある.このほか抗糸球体基底膜抗体あるいは免疫複合体よる場合もあり,肺胞出血を伴う場合はGoodpasture症候群【⇨11-6-10)】として知られている.
疫学・頻度
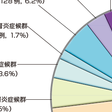
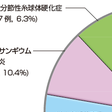
日本腎臓学会腎生検レジストリー2007-2008報告において,腎生検が実施された臨床的背景をみると糸球体疾患による5つの臨床症候群が約86%を占めており,特に慢性腎炎症候群(55.9%)とネフローゼ症候群(19.2%)がおもな病態である(図11-3-1A).このうち原発性糸球体疾患は腎生検全体の約60%であり,そのおもな病理診断は,IgA腎症(54.2%),膜性腎症(12.7%),糸球体微小変化(10.5%),非IgAメサンギウム増殖性腎炎(10.4%),巣状分節性糸球体硬化症(6.3%),膜性増殖性糸球体腎炎Ⅰ型・Ⅲ型(2.6%)である(図11-3-1B).
予後
それぞれの病型により予後は異なる.[横山 仁]
■文献
Churg J, Bernstein J, et al eds: Renal disease: Classification and Atlas of Glomerular Disease, 2nd ed, Igaku-Shoin, New York, Tokyo, 1995.
日本腎臓学会・腎病理診断標準化委員会,日本腎病理協会編:腎生検病理アトラス.東京医学社,東京,2010.
Sugiyama H, Yokoyama H, et al: Japan Renal Biopsy Registry: the first nationwide, web-based, and prospective registry system of renal biopsies in Japan. Clin Exp Nephrol, 15: 493-503, 2011.
出典 内科学 第10版内科学 第10版について 情報