関連語
共同通信ニュース用語解説 「大動脈解離」の解説
大動脈解離
心臓付近などの大動脈で、3層構造の血管の内膜が裂け、裂け目に血液が流れ込み、中膜が外膜から引きはがされる病気。突然発症し、胸や背中に激痛を感じ、意識を失うケースも多い。高血圧などによる血管の劣化が一因とされ、急性の場合、死亡率も高い。解離部分から漏れ出した血液が心臓を包む膜内にたまって圧迫し、血液を送り出しにくくなる「心タンポナーデ」を引き起こすこともある。中膜と外膜の裂け目に血液が流れ込み、血管がこぶのように膨らんだ状態は「解離性大動脈
更新日:
出典 共同通信社 共同通信ニュース用語解説共同通信ニュース用語解説について 情報
内科学 第10版 「大動脈解離」の解説
大動脈解離(大動脈疾患)
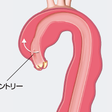
大動脈解離は,内膜に亀裂が入ると,そこが入口部(エントリー)となって,中膜内に血液が流入し,大動脈壁が解離して起こる.解離は管腔内の圧によって拡大し,典型的には前方に,またときには後方に進行する.血液に満たされた大動脈壁内は偽腔(false lumen)となる.また,解離した大動脈壁の内側の部分はintimal flapとよぶ.また,偽腔から真腔(true lumen)への出口(リエントリー)や新たな入口部を形成することがある.偽腔に大量の血液が入ると,intimal flapが真腔を閉塞する.大動脈解離はまた,中膜のvaso vasorumの破裂(壁内の血腫)から起こることも示唆されている.局所の血腫が二次的に内膜層に破裂し,さらに内膜に亀裂をつくり,解離を形成する.
分類
病型の分類としては,エントリーの位置と解離の進展範囲からみたDeBakey分類および,エントリーの位置に関係なく解離が上行大動脈を占めるか否かで分類するStanford分類がある(図5-14-5).
1)
DeBakey分類:
Ⅰ型:上行大動脈にエントリーを有し,腹部大動脈まで解離が及ぶ.
Ⅱ型:上行大動脈にとどまる.
Ⅲ型:下行大動脈にエントリーを有し,胸部・腹部大動脈に解離が至る.
Ⅲa型:腹部大動脈に解離が及ばないもの.
Ⅲb型:腹部大動脈に解離が及ぶもの.
2)
Stanford分類:
Stanford A型:上行大動脈に解離があるもの.
Stanford B型:下行大動脈のみに解離があるもの.
臨床症状
1)自覚症状:
急性大動脈解離の症状で最も頻度が多いのは,激烈な痛みであり,96%にみられる.典型例では急性大動脈瘤の痛みは,突然に発症し,はじまりが最も強い.また,痛みが,解離の進行に伴って移動する傾向がある.痛みの場所は,解離の部位を推定するのに役に立つ.前胸部痛のみの場合には,解離の部位は90%以上の症例で上行大動脈の解離であり,肩甲骨間の痛みの場合には,下行大動脈が解離していることが多い.頻度は少ないが,発症時の症状が,心不全症状,失神,脳血管障害,虚血性末梢性神経障害,対麻痺,心停止,突然死などである場合がある.
心不全症状は,大動脈弁閉鎖不全症から起こる.失神は胸部大動脈が胸腔へ破裂することによって起こったり,あるいは下行大動脈が心囊腔へ出血することによって起こる.この場合,心タンポナーデの原因として,大動脈瘤があることを見落とさないようにする.
2)他覚所見
: 高血圧は,下行大動脈解離の70%にみられ,上行大動脈解離の36%にみられる.また,上行大動脈解離の際に,冠動脈口(右冠動脈が多い)をintimal flapが覆ってしまい,急性心筋梗塞が発症することがある.この場合,下壁心筋梗塞だけで,基礎にある大動脈解離を見落とすことがあるので注意が必要である.血圧低下は,上行大動脈解離の25%,下行大動脈解離の4%にみられる.血圧低下は通常,心タンポナーデ,急性大動脈弁閉鎖不全,胸腔,腹腔破裂によって起こる.腕頭動脈を巻き込む場合は,血圧は見かけ上,低くなる.脈の欠失,大動脈弁閉鎖不全の雑音,神経学的異常所見は上行大動脈解離のときにみられやすい.腹部大動脈に解離が進展すると腹部臓器の虚血が起こる.一側あるいは両側の腎動脈が巻き込まれると腎虚血,腎梗塞,重症高血圧,急性腎不全が起こる.また,腸間膜虚血や梗塞も起こる.
胸水貯留,(多くは左側)がみられることがある.これは大動脈周囲の炎症反応によって起こるが,ときに下行大動脈の一過性の破裂によって起こることがある.まれに,嗄声,上気道閉塞,気管気管支への出血,喀血,嚥下困難,吐血,上大静脈症候群,拍動性の頸部腫瘤,Horner症候群がみられることがある.
診断
急性大動脈解離を診断するには,まず疑いをもつことが重要である,疑いをもった場合,図5-14-6に従って診断を進める.胸部X線写真上,①大動脈陰影の拡大,②上縦隔の拡大,③大動脈内に石灰化がみられる場合,大動脈の外側の線と1 cm以上の距離があるとき(calcium sign)などは解離を示唆するが,胸部X線写真上,特に所見がなくても解離は否定できない.
1)大動脈造影:
長年,大動脈解離の診断上,標準的方法であった.解離の範囲,分枝の開存,大動脈弁閉鎖不全や冠動脈口の閉鎖の検出に適している.
2)CT:
静脈内に造影剤を注入して造影する造影CTスキャンは,intimal flap,真腔,偽腔の検出に適しており,感度,特異度はそれぞれ83〜87%,87〜100%である(図5-14-7).また,CTは血栓や心囊水貯留の検出が容易である.スパイラル(ヘリカル)CTでは,大動脈瘤の診断の感度,特異度はそれぞれ96%,100%である.
3)MRI:
まったく造影剤を使用しないので,完全に非侵襲的な検査である.さらに,横断面,矢状断面,冠状断面,左前斜角面(胸部大動脈が完全に1枚でみられる)での鮮明な画像ができる.解離の範囲,分枝の状態,瘤の状態などがはっきり検出できる.感度,特異度はどちらも96%である.現在のゴールドスタンダードとなっている.しかし,ペースメーカ使用患者,金属製の人工弁,血管クリップ使用患者にはMRIは行えないなどの欠点がある.また,撮影に時間がかかり,血行動態が不安定な患者や,呼吸・循環モニターが装着されている患者にも行えない.さらに,MRIは大動脈弁閉鎖不全や冠動脈口の閉鎖の検出には適していない.
4)心エコー:
大動脈内に波状に動くintimal flapを検出できれば,大動脈解離と診断できる.経胸壁心エコーは,肥満,肺気腫があると解像度が低下する.
治療
1)外科治療:
一般にStanford A型の急性大動脈解離では,心タンポナーデとなり,心停止となるリスクが高く,緊急的に,上行大動脈置換術または近位弓部大動脈置換術を行う.必要に応じて弓部大動脈全置換術を行う.手術成績は向上しつつあるが,一流施設でも5~7%前後の死亡率がある.一方,下行大動脈やそれ以遠が解離したStanford B型の大動脈解離では,臓器の灌流障害がなく大動脈が強く拡張していなければ手術は不要である.しかし,切迫破裂の状態,あるいは,下行大動脈の枝の血流が悪くなり臓器虚血が起こればB型解離でも手術が必要となる.最近は,ステントグラフト内挿術の有用性が認められ緊急時にも施行されるようになった.
2)内科治療:
大動脈解離が強く疑われる患者では,即座に,血圧,心電図,尿量のモニターが必要である.Swan-Gantzカテーテルにて,静脈圧,肺動脈楔入圧,心拍出量のモニターをする.急性期における内科治療の中心は,厳重な収縮期血圧のコントロールと痛みのコントロールである.血圧を低下させることによって,動脈の圧上昇曲線の傾き(dP/dt)を減少させることができ,解離の進展を防止する上で有効である.
a)積極的な降圧療法:解離の形態によらず,短時間で可能な限り低い血圧(100〜120 mmHg)に維持することが大動脈解離の急性期治療の基本である.ただし,高齢者や動脈硬化の強い患者では,極度の降圧によって臓器障害をきたしやすいので注意が必要である.積極的な降圧療法に用いる点滴静注薬としては,前負荷と後負荷をともに低下させる血管拡張薬が理想的であり,ニトログリセリンやトリメタファンがおもに用いられる.また,ニカルジピンやジルチアゼムの静注薬も有効である.
b):急性期の2週間を経過すると経口降圧剤に切り替える.血管のdP/dtを低下させる上で,β遮断薬がまずすすめられる.もしβ遮断薬が禁忌である場合,ジルチアゼムやベラパミルなどがよい.ジヒドロピリジン系のCa拮抗薬はdP/dtを増加させるので,β遮断薬と併用して使用すべきである.ACE阻害薬は,特に腎虚血がある場合,有効であるが,急激な極度の降圧を防ぐため少量から使用すべきである.経過中に解離の進行(大動脈閉鎖不全,末梢血管の合併症)や切迫破裂の徴候を認めた場合は直ちに手術を検討する必要がある.解離を発症して最初の2年が,ハイリスクであるが,その後は時間が経過するにつれリスクは低下してくる.したがって,2年以内は,MRI, CT, TEEなどで厳重にフォローする必要がある.[倉林正彦]
■文献
髙本眞一,他:大動脈瘤・大動脈解離診療ガイドライン(2006年改訂版),Circ j, 70 Suppl Ⅳ, 1569-1646, 2006, 日本循環器学会.
Isselbacher EM: Disease of the aorta. In: Heart Disease: A textbook of cardiovascular medicine 8th ed (Braunwald E, Zipes DP, et al), pp1457-1489. WB Saunders Company, Philadelphia, 2008.
出典 内科学 第10版内科学 第10版について 情報
関連語をあわせて調べる
半夏ともいう。七十二候の一つで,本来は夏至後 10日目から小暑の前日までをいったが,現行暦では太陽の黄経が 100°に達する日 (7月1日か2日) を半夏生とし,雑節の一つとして記載している。この頃半...