内科学 第10版 「Hodgkinリンパ腫」の解説
Hodgkinリンパ腫(白血球系疾患)
リンパ球由来の悪性腫瘍(リンパ系腫瘍)はリンパ性白血病と悪性リンパ腫に大別される.前者が骨髄や末梢血中の浮遊性腫瘍細胞増殖を主体とする疾患であるのに対し,後者はリンパ節や臓器に腫瘤を形成する疾患であり,両者はしばしば病態が重複する.Hodgkinリンパ腫は,リンパ節を病変の主座とする悪性リンパ腫の一型で,Reed-Sternberg細胞やHodgkin細胞などの巨細胞出現を特徴とする病理形態所見に基づく疾患概念である.
分類
リンパ系腫瘍に関するWHO分類第4版(Swerdlowら,2008)を表14-10-13に示す.Hodgkinリンパ腫はnodular lymphocytic predominance HL(nodular LP-HL)とclassical HL(CHL)に大別され,後者はさらにnodular sclerosis CHL,lymphocyte-rich CHL,mixed cellularity CHL,lymphocyte-depleted CHLの4型に分類される.
免疫組織染色によるCHLの巨細胞の免疫学的表現型は,CD30がほぼ全例で陽性,CD15は約80%で陽性で,約40%の例ではCD20が部分的に陽性を示す.一方,nodular LP-HLではポップコーンセル(popcorn cell)とよばれる特徴的核異型を示す巨細胞が認められ,その免疫学的表現型はCD15, CD30とも陰性で,全例でCD20,CD79aのB細胞抗原が陽性である.
原因・病因
Hodgkinリンパ腫の巨細胞の細胞起源は長い間論争の的であったが,大半は胚中心段階の成熟B細胞由来と考えられる.一部の症例では,巨細胞内にEpstein-Barrウイルス(EBV)遺伝子が検出され,EBV感染細胞の単クローン性増殖が確認される.EBV関与の程度は,病理組織亜型や疫学的要因によって異なり,mixed cellularity CHLで75%と最も高率で,nodular sclerosis CHLでは10~40%であるが,発展途上国のHodgkinリンパ腫例やヒト免疫不全ウイルス(human immunodeficiency virus:HIV)陽性患者に発生したHodgkinリンパ腫例では大半がEBV陽性である.EBVの関与だけではなく,発症年齢分布が20歳代と60歳代に二峰性を示すことからも,Hodgkinリンパ腫は単一の疾患ではないことが示唆される.
疫学
日本人のHodgkinリンパ腫の発生頻度は欧米白人に比し低い.1994~1996年に全国18施設で診断された3000例以上の悪性リンパ腫をWHO分類第3版によって分類した結果によると,日本ではHodgkinリンパ腫は全悪性リンパ腫の4.4%にすぎなかった.Hodgkinリンパ腫の発生頻度は,欧米白人では人口10万対2.7~3.4とされるのに対し,日本では0.2~0.5と推定される.
臨床症状
無症候性の表在リンパ節腫脹を初発症状とすることが多い.腫大部位は頸部リンパ節が多く,縦隔リンパ節腫脹がしばしば認められる.随伴症状として頻度が高いのは,発熱,盗汗,体重減少,瘙痒感などでB症状とよばれる.
検査成績
好中球増加や好酸球増加が高頻度に認められ,CRP高値や高フィブリノゲン血症などの急性期蛋白産生がしばしば認められる.
鑑別診断
Hodgkinリンパ腫は病理組織学的に肉芽腫性炎症と腫瘍との中間的性格を示すため,反応性リンパ節炎,特に肉芽腫性リンパ節炎と鑑別する必要がある.また,鑑別上注意を要する非Hodgkinリンパ腫としては,血管免疫芽球性T細胞リンパ腫などの末梢T細胞リンパ腫,成人T細胞白血病リンパ腫,未分化大細胞型リンパ腫,T-cell rich B-cell lymphomaなどがあげられる.
病期診断
Hodgkinリンパ腫患者の診療においては,予後推定および治療選択指針として病変の広がりの程度(病期)が重要である.Ann Arbor病期分類とCotswolds修正分類(Listerら,1989)を表14-10-14に示すが,基本的な画像診断はCTである.近年,陽電子放射断層撮影法(PET)もしくはCTと組み合わせたPET/CTの病期診断上の有用性が報じられており,治療効果判定にはPET検査を含めることが標準的である(Chesonら,2007).
予後因子
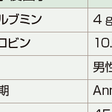
早期Hodgkinリンパ腫の予後因子として巨大病変,B症状(発熱,体重減少,盗汗),年齢,性別,病変数などがあげられる.進行期症例については7000例以上を対象に施行された国際予後因子プロジェクトの結果が1998年に報告された.多変量解析によって,血清アルブミン値,ヘモグロビン値,性別,年齢,病期,白血球数,リンパ球数の7つの因子が抽出され,それに基づく国際予後スコア(international prognostic score:IPS)が提唱された(表14-10-15).
治療
放射線療法と化学療法の両者が有効であり,正確な病期診断に基づいた適切な治療により高率の長期生存が期待できる.
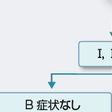
1)早期Hodgkinリンパ腫(ⅠA期,ⅡA期,巨大腫瘤なし,B症状なし):
化学療法に引き続く照射野を縮小した病変部放射線治療(involved-field radiotherapy:IF-RT),もしくは化学療法単独による良好な成績が報告されている.一方,長期生存例増加に伴い,白血病,乳癌,肺癌などの二次性悪性腫瘍や,生殖器,心,肺などの臓器障害が問題視されるようになり,晩期毒性を考慮した適切な初回治療選択が必要である.
ABVD療法(ドキソルビシン,ブレオマイシン,ビンブラスチン,ダカルバジン)4コース施行後のIF-RTが早期Hodgkinリンパ腫標準治療とされてきたが,不良予後因子のない早期症例ではABVD療法とIF-RTの施行回数減少の妥当性が臨床試験によって検討されている.
2)進行期
(Ⅲ,Ⅳ期,およびB症状や巨大腫瘤を有するⅠ,Ⅱ期)に対するMOPP療法,ABVD療法,MOPP-ABVD交替療法に関する米国Cancer and Leukemia Group Bによる3群比較試験によりABVD療法が標準的化学療法として確立された.図14-10-14にHodgkinリンパ腫の治療アルゴリズムを示す.
進行期Hodgkinリンパ腫治療成績のさらなる改善をめざして,化学療法レジメンの用量強度増強が検討された.最も代表的なBEACOPP療法はC-MOPP/ABVD療法からビンブラスチンとダカルバジンを除きエトポシドを追加して用量強度を高めたレジメンで,すぐれた治療成績が報じられ,ABVD療法に取って代わる新たな標準治療になりうるか否かが比較試験によって検証されている.
3)再発例の治療:
先行治療が放射線療法単独の場合は化学療法を施行する.化学療法後の再発例で救援化学療法が奏効する場合は自家造血幹細胞移植(autologous hematopoietic stem cell transplantation:AHSCT)を併用した大量化学療法(high-dose chemotherapy:HDC)が第一選択である.HDC施行後の再発例に対する抗癌薬抱合抗CD30抗体(brentuximab vedotin)の高い有効性が認められ,臨床試験での評価が進められている.[飛内賢正]
■文献
Cheson BD, Pfistner B, et al: Revised response criteria for malignant lymphoma. J Clin Oncol, 25: 579-586, 2007.
Swerdlow SH, et al eds: WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues, 4th ed, IARC Press, Lyon, 2008.
Lister TA, Crowther D, et al: Report of a committee convened to discuss the evaluation and staging of patients with Hodgkin’s disease: Cotswolds meeting. J Clin Oncol, 7: 1630-1636, 1989.
Hodgkinリンパ腫(造血幹細胞移植の適応の考え方)
a.予後予測因子
限局期Hodgkinリンパ腫は予後良好であるため,造血幹細胞移植の対象とはならない.進行期Hodgkinリンパ腫については,血清アルブミン,ヘモグロビン,性別,年齢,ステージ,白血球数,リンパ球数の7因子を用いることによって,病状進行までの期間や全生存率を予測できることが示されている.
b.Hodgkinリンパ腫に対する自家移植の適応
Hodgkinリンパ腫は化学療法,放射線療法で高率に治癒が得られるため,第一寛解期での造血幹細胞移植は行われず,初回治療抵抗例や再発例を対象として試みられている.近年の大規模なRCTの結果では早期再発例のみならず寛解後1年以上経過してからの再発症例においても,自家移植を行うことで「治療の失敗のない生存率」が向上している.
c.Hodgkinリンパ腫に対する同種移植
Hodgkinリンパ腫に対する同種移植は自家移植での根治が期待できないような化学療法抵抗性の進行期症例や自家移植後の再発に限定されるが,自家移植後の再発例に対しては,適切なドナーがいればミニ移植で治療成績が改善することが示唆されている.[神田善伸]
■文献
Koreth J, Schlenk R, et al: Allogeneic stem cell transplantation for acute myeloid leukemia in first complete remission: systematic review and meta-analysis of prospective clinical trials. JAMA, 301: 2349-2361, 2009.
Cutler CS, Lee SJ, et al: A decision analysis of allogeneic bone marrow transplantation for the myelodysplastic syndromes: delayed transplantation for low-risk myelodysplasia is associated with improved outcome. Blood, 104: 579-585, 2004.
Oliansky DM, Czuczman M, et al: The role of cytotoxic therapy with hematopoietic stem cell transplantation in the treatment of diffuse large B cell lymphoma: update of the 2001 evidence-based review. Biol Blood Marrow Transplant, 17: 20-47 e30, 2011.
出典 内科学 第10版内科学 第10版について 情報