内科学 第10版 「心房細動」の解説
心房細動(上室頻脈性不整脈)
概念
心房全体が統率のないリエントリーに陥っている.興奮旋回路は空間的にも時間的にも変動する.肺静脈の外側を走行する心房筋から異常興奮が発生し,これが心房細動のトリガーとなるものが多い.心房筋の興奮は450回/分以上になる.
分類
心房細動は3病型に分類される(表5-6-2).発作性心房細動(paroxysmal af)は7日以内に自然停止する(50〜60%は24時間以内).永続性または固定性心房細動(chronic af)は数カ月から1年以上持続し洞調律化は望めない.
持続性心房細動(persistent af)はその中間で,7日以上から数カ月持続するが,まだ除細動が望めるものとされる.基礎疾患のないものを孤発性心房細動(lone af)とよぶ.
原因・成因
心房期外収縮や心房頻拍がトリガーとなり,心房全体が統率のないリエントリーに陥った状態が心房細動である.発作性心房細動では,肺静脈や上大静脈の外側を走行する心房筋(myocardial sleeve)からの速い興奮が心房に進入し心房細動のトリガーとなる.心房筋の不応期が短いほど,また伝導速度が遅いほど心房細動は発生しやすくなる(心房筋の受攻性).さらに,一端心房細動が発症し持続すると心房筋の不応期は数週間かけて短縮する(電気的リモデリング).心房細動が持続すると,心房負荷をきたして,その結果心房筋の肥大,左房の拡大,線維化や心房筋細胞間の電気的結合の異常をきたすようになる(構造的リモデリング).
心房細動の発生には年齢,性,血圧,肥満,左室肥大などがリスクになる.また僧帽弁疾患,甲状腺機能亢進症,心不全では心房細動の頻度は増す(表5-6-3).
最近,家族性心房細動では心筋のイオンチャネルの異常が明らかにされた.これはKチャネルなど機能亢進が心房筋の活動電位を短縮(=不応期を短縮)させ,心房筋の受攻性を高めるためで,いくつかの遺伝子異常が知られている.
疫学
全人口の0.4〜0.9%,加齢とともに頻度は増加し,60歳以上では2〜4%に認める(図5-6-7).心房細動全体の80%以上を65歳以上の高齢者が占める.わが国では心房細動の患者数は約75万人と推定され,高齢化に伴い内外ともに心房細動例の増加が危惧されている.
病態生理
心房細動発作の誘因としては飲酒,精神的ストレス,運動などがある.若年者では夜間に発症し,迷走神経活動の亢進の関与が想定されている.高齢者では,昼間に発症するものが多くなり交感神経系活動と関係する.基礎心疾患例では心不全の増悪や(心臓)手術などが誘因となる.
心房細動が発症すると心房のポンプ機能(心房寄与)は消失し,心拍出量は10〜15%減少する.心機能低下例では心房寄与の消失は心不全症状を悪化させる.心房細動では心房内の血流速度は低下し,これは血栓形成を促進する.
心室レートの速い心房細動が持続すると,これだけで心不全をきたし頻脈誘発性心筋症(tachycardia-induced cardiomyopathy)とよばれる.頻脈の是正で心機能は正常する.
心房細動では心房全体の同期した興奮は失われ,統率のない興奮となりP波は消失し,f波を示す(図5-6-8).持続した心房細動ではf波の波高は低下し,やがて同定も困難になる.このような長期間経過した心房細動では,心房内のマッピングで電気的興奮のみられない領域がある(部分的心房静止).
臨床症状
発作性心房細動では発作時に強い動悸と不安感を抱く.心機能低下例や高齢者では心不全をもたらす.心房細動により心房寄与が消失し心拍出量は低下する.このため心拍出量は低下し,運動能の低下をもたらす.運動時の過度の心室レートの上昇も運動能を低下させる.心房細動では脳塞栓の頻度も高くなり,心房細動に合併した脳梗塞は重篤であり予後も不良である.
診断
心房細動では房室伝導が不規則になるため,触診で絶対性不整脈を呈する.心電図ではf波を認める(図5-6-8A,B).長期に経過した心房細動ではf波の波高は減少し不明になる.心室レートは房室結節の伝導能によって規定され,症例によって異なる.
発作性心房細動ではしばしばレートが速く,特に高齢者では急性左心不全の原因になる.WPW症候群(後述)に心房細動が合併すると,副伝導路を介して速い興奮が心室に達し,心室細動をきたす危険がある.心房細動でRR間隔が一定の場合,完全房室ブロックの合併を考える.変行伝導を伴う心房細動はWPW症候群や心室頻拍との鑑別を要する.
心エコー検査では心機能,心臓の大きさ,基礎疾患の有無,血栓の有無を検索する.心房細動があるだけでBNPは軽度上昇する.
経過・予後
発作性心房細動の25%は数年を経て固定性心房細動に移行するとみられている.
心房細動の合併例では,基礎心疾患の有無を問わず全死亡も心血管死や脳塞栓による死亡も心房細動非合併例よりも高くなる.特に脳塞栓が合併すると予後不良となる.
治療
1)洞調律化:
発作性心房細動では洞調律化を目指す.24時間で約60%は自然停止するが,持続時間が長くなると左房内血栓が形成される危険が増すので,できるだけ早期の除細動が望ましい.
血圧低下や心不全症状の強い例では,電気的除細動の適応となる.塞栓予防のためにへパリンを静脈投与し,静注用麻酔薬にて軽麻酔を行う.R波に同期して100 Jから通電し,無効の場合,200 J,300 Jと出力を増して繰り返す.呼吸補助の準備もしておく.
血行動態が安定していれば抗不整脈薬(プロカインアミド,ジソピラミド,シベンゾリン,アプリンジン,ピルジカイニド)による除細動を試みる.
持続時間が48時間以内の例では塞栓の危険は少ない.48時間以上持続した,または持続時間が不明な場合は,ワルファリンで十分な凝固療法を行った後または食道エコー検査で左房内血栓を除外してから除細動を行う.
1年以上持続した例,左房径が5 cm以上に拡大している例,すでに2回以上の除細動が試みられた例などは除細動の適応にならない.除細動により洞調律になっても,スタニングによって心房収縮はみられないため,左房内血栓が形成される危険が増す.このため除細動後4週間はワルファリン治療を要する.
2)心室レートの適正化:
長期に持続した心房細動では洞調律化は望めない.このため心室レートの適正化を目指す.ジギタリス,β遮断薬,Ca拮抗薬など房室伝導を抑制する薬剤を用いる.安静時の心室レートは70〜80拍/分以下で,運動時も115拍/分以下を目標とする.
3)塞栓予防:
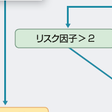
脳梗塞のリスクを評価する指標としてCHADS2スコアがよく知られている.Cは心不全(congestive heart failure),Hは高血圧(hypertension),Aは高齢(advanced ageで75歳以上),Dは糖尿病(diabetes mellitus),Sは脳梗塞または一過性脳虚血(stroke)で,C,H,A,Dに該当する場合は1点,Sに該当する場合2点のスコアが与えられる.2点以上ならば脳梗塞の予防となる治療が必要と考えられているが,1点でも抗凝固療法の適応とすることがある(図5-6-9).欧米では危険因子のない60〜75歳の例ではアスピリンが勧められるが,わが国では脳出血の危険が増すために推奨されない.
心房細動の抗凝固療法では,ワルファリンが主であったが,最近アルガトロバンなどのトロンビン阻害薬やエドキサバントシル酸などの凝固因子のⅩaの阻害薬が臨床に導入され広く使われるようになった.用量設定は独自の方法で行われる.
4)カテーテルアブレーション:
発作性心房細動の発症および維持に肺静脈上の心房筋の異常電気興奮がしばしば関与することが判明して以来,カテーテルアブレーションが応用されている.現在では肺静脈と左房間をカテーテルアブレーションで電気的に焼灼隔離する方法(肺静脈隔離術)を中心に行われる.これまでの成績では,1年の観察で洞調律は80〜90%で,自覚症状,左室機能,運動能およびQOLの改善が明らかにされ,心不全例でも死亡率の減少が報告されるようになった.また,持続性心房細胞にも適用されている【⇨5-6-2)-(2)】.[相澤義房]
■文献
Cappato R, Calkins H, et al: Updated worldwide survey on the methods, efficacy, and safety of catheter ablation for human atrial fibrillation. Circ Arrhythm Electrophysiol, 3: 32-38, 2010.
Connolly SJ, Ezekowitz MD, et al: Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med, 361: 1139-1151, 2009.
児玉逸雄,他:不整脈薬物治療に関するガイドライン(2009年改訂版),日本循環器学会,http://www.j-circ.or.jp/guideline/pdf/JCS2009_kodama_h.pdf
奥村 謙,他:不整脈の非薬物治療ガイドライン(2011年改訂版),日本循環器学会,http://www.j-circ.or.jp/guideline/pdf/JCS2011_okumura_h.pdf
出典 内科学 第10版内科学 第10版について 情報
家庭医学館 「心房細動」の解説
しんぼうさいどう【心房細動 Atrial Fibrillation】
心房の中に異常な電気回路がたくさんでき、不規則な電気の旋回(せんかい)(空回り)がおこるために生じる不整脈(ふせいみゃく)です。主として後天的な原因でおこります。
心房細動がおこると、心房が1分間に300から500回ほど電気的に興奮して細かく動きます。ただし、この電気信号は心室にそのまますべて伝わるわけではなく、房室結節(ぼうしつけっせつ)という変電所の役割をする部位で適当に間引かれて伝わります。しかし、電気が心室に不規則に伝えられるために、心臓は全体として1分間に60回から200回の頻度で不規則に興奮することになります。その結果、脈はまったくばらばらにうつようになるのです。
心房細動は、心房細動発作がときどき出る発作性心房細動と、心房細動の状態がずっと続く持続性(慢性)心房細動とに分かれます。心房細動によく似た不整脈に心房粗動(しんぼうそどう)があります。これは心房の中で規則的な電気の旋回がおこるために生じるものです。
[原因]
多くは、心房の拡大によるもの、そして老化により心房に電気的な異常が生じておこるものです。
高齢者や、高血圧、肺疾患、甲状腺機能亢進症(こうじょうせんきのうこうしんしょう)、弁膜症(べんまくしょう)のある人に多くみられますが、まったく病気のみられない人にもおこります。
[治療]
心房細動をおこす原因疾患がある場合は、その疾患の治療をまず行ないます。原因疾患がなく、かつ症状もない場合は治療しなくてよいことが多いのですが、動悸(どうき)などの症状がある場合は治療が必要です。とくに、運動をしたり精神的に興奮すると一時的に房室結節の調節がきかなくなり、急に脈拍数が増え、息切れやめまいなどをおこすことがあります。
発作性心房細動では、発作初期に血圧が下がり、意識を失うこともあります。このような場合は、脈拍数をコントロールする薬剤や発作自体をおこしにくくする薬が使われます。
心房細動がおこると、心房は細かく動くだけで、十分に収縮することができません。そのため、血液がよどみ、心房の中に血栓(けっせん)(血液のかたまり)ができ、それが頭や手にとんでいって血管がつまる(梗塞(こうそく))ことがあります。そのため、最近では、なんらかの病気にともなう心房細動に対しては、脳梗塞(のうこうそく)予防のために、血液をかたまりにくくする薬剤(抗血小板薬(こうけっしょうばんやく)または抗凝固薬(こうぎょうこやく))が使用されるようになっています。
[日常生活の注意]
精神的ストレス、睡眠不足、疲労、発熱などは期外収縮(きがいしゅうしゅく)を増加させ、それによって頻脈(ひんみゃく)が誘発されやすくなります。発作性頻拍や心房細動のある人は、これらの誘因を避けるように心がけなければなりません。
日本大百科全書(ニッポニカ) 「心房細動」の意味・わかりやすい解説
心房細動
しんぼうさいどう
心房全体が正常に収縮せず、心房の各部分が無秩序に収縮する状態で、脈拍がまったく不規則で、大きさも大小不同になる場合が多い。心電図では心房筋の興奮を示すP波が消失し、心房筋の各部分の興奮を示すf波とよばれる細かい波が数多く現れる。心房細動の大部分は、僧帽弁疾患や高血圧性または虚血性心疾患、うっ血型心筋症など、左心房に負荷の加わる疾患にみられるほか、甲状腺(せん)機能亢進(こうしん)症にも多くみられるが、ときには心臓に異常がなくても心房細動が出現することがある。発作性に心房細動が出現すると、胸苦しさや動悸(どうき)を訴えて狭心症と誤られることもある。また心拍数が多くなると脈拍欠損をおこし、しばしば心不全の原因となるので、ジギタリス剤で心拍数を毎分60から80にコントロールする。さらに、心房細動を洞調律に戻す目的で電気的除細動も行われる。
[井上通敏]
百科事典マイペディア 「心房細動」の意味・わかりやすい解説
心房細動【しんぼうさいどう】
→関連項目不整脈
出典 株式会社平凡社百科事典マイペディアについて 情報
生活習慣病用語辞典 「心房細動」の解説
心房細動
出典 あなたの健康をサポート QUPiO(クピオ)生活習慣病用語辞典について 情報
世界大百科事典(旧版)内の心房細動の言及
【除細動器】より
…不整脈の治療に使われる器械で,主として心房細動(心房の収縮がなくなり細かい波状に動く状態),心室細動(心室の収縮がなくなり細かい波状に動く状態)を正常調律に戻すときに用いられる。心房細動や心室細動は心房筋,心室筋の各部分が電気的にばらばらに活動しているため起こるもので,除細動器は,心臓に直流の高圧電流を流して心臓全体を同時に収縮させた状態におき,全体の足並みを整える。…
※「心房細動」について言及している用語解説の一部を掲載しています。
出典|株式会社平凡社「世界大百科事典(旧版)」
関連語をあわせて調べる
半夏ともいう。七十二候の一つで,本来は夏至後 10日目から小暑の前日までをいったが,現行暦では太陽の黄経が 100°に達する日 (7月1日か2日) を半夏生とし,雑節の一つとして記載している。この頃半...