関連語
精選版 日本国語大辞典 「消化性潰瘍」の意味・読み・例文・類語
しょうかせい‐かいようセウクヮクヮイヤウ【消化性潰瘍】
- 〘 名詞 〙 胃液によって、胃や十二指腸の粘膜が消化されることにより生ずる潰瘍。嘔吐、食欲不振、吐血、下血などの症状をきたす。〔薬の効用(1964)〕
家庭医学館 「消化性潰瘍」の解説
しょうかせいかいよういかいようじゅうにしちょうかいよう【消化性潰瘍(胃潰瘍/十二指腸潰瘍) Peptic Ulcer (Gastric and Duodenal Ulcers)】
 消化性潰瘍とは
消化性潰瘍とは 消化性潰瘍の症状
消化性潰瘍の症状 消化性潰瘍の原因
消化性潰瘍の原因 消化性潰瘍の検査と診断
消化性潰瘍の検査と診断 消化性潰瘍の治療
消化性潰瘍の治療 子どもの胃・十二指腸潰瘍
子どもの胃・十二指腸潰瘍 高齢者の胃・十二指腸潰瘍
高齢者の胃・十二指腸潰瘍 消化性潰瘍(しょうかせいかいよう)とは
消化性潰瘍(しょうかせいかいよう)とは◎胃液(いえき)が粘膜(ねんまく)を消化して生じる
胃潰瘍(いかいよう)と十二指腸潰瘍(じゅうにしちょうかいよう)(胃(い)・十二指腸潰瘍(じゅうにしちょうかいよう))は、日常よくみられる病気で、胃から分泌(ぶんぴつ)される胃液中の胃酸(いさん)やペプシンなどが、食物を消化するだけでなく、胃や十二指腸の内側をおおっている粘膜をも消化してしまい、その粘膜が欠損(けっそん)した結果生じる病気です。
胃潰瘍と十二指腸潰瘍は、潰瘍の発生する部位が異なるだけで、病態は本質的に同じと考えられます。また胃・十二指腸潰瘍は、胃から分泌される胃液が胃や十二指腸の粘膜を消化して生じるため、消化性潰瘍(しょうかせいかいよう)ともいわれます。
●胃・十二指腸潰瘍のできやすい部位
胃潰瘍は、多くは胃の小弯(しょうわん)と呼ばれる部位に発生しやすく、とくに胃角部(いかくぶ)近くに発生することが多いものです。
また十二指腸潰瘍は、十二指腸の胃に近い袋状になった十二指腸球部(じゅうにしちょうきゅうぶ)に多く発生します。
これらの部位に発生しやすい理由は、まだよくわかっていません。
●胃・十二指腸潰瘍の分類
胃・十二指腸潰瘍は、潰瘍の深さ、部位、個数、経過などから、つぎのように分類されます。
深さによる分類(図「消化性潰瘍の深さによる分類」) Ul‐Ⅰ(粘膜のみが欠損したもの、びらんと呼ばれる)、Ul‐Ⅱ(粘膜下層まで欠損した浅い潰瘍)、Ul‐Ⅲ(筋層(きんそう)までの欠損で、潰瘍が治癒(ちゆ)した後に瘢痕(はんこん)を残すもの)、Ul‐Ⅳ(筋層を貫く潰瘍で、漿膜(しょうまく)に達しているもの)に分類されます。(Ulは潰瘍の深さの分類)
部位による分類 潰瘍が生じた部位によって、幽門部潰瘍(ゆうもんぶかいよう)、前庭部潰瘍(ぜんていぶかいよう)、胃角部潰瘍(いかくぶかいよう)、胃体部潰瘍(いたいぶかいよう)、噴門部潰瘍(ふんもんぶかいよう)に分けられます。
個数による分類 単発性潰瘍(たんぱつせいかいよう)(1個の潰瘍)、多発性潰瘍(たはつせいかいよう)(2個以上の潰瘍)、接吻潰瘍(せっぷんかいよう)(2個の潰瘍が、胃あるいは十二指腸の前壁と後壁とに向かい合わせにできたもので、著明な変形を残しやすいもの)に分類されます。
経過による分類 活動期潰瘍(かつどうきかいよう)(潰瘍ができたばかりのもので、出血の可能性もあるもの)、治癒期潰瘍(ちゆきかいよう)(潰瘍が治りつつあるもの)、瘢痕期潰瘍(はんこんきかいよう)(一応潰瘍が治って、傷跡が残っているもの)に分けられます。
●胃・十二指腸潰瘍の経過
胃・十二指腸潰瘍は急速に生じます。阪神大震災のような大きな災害に遭(あ)ったり、全身やけどなど、大きなストレスを受けたとき、抗生物質、鎮痛薬(ちんつうやく)などの薬の内服によっても潰瘍は容易につくられます。しかし、食事療法や薬物療法により速やかに治る病気です。
薬物療法では、最近市販もされるようになったH2ブロッカーやプロトンポンプ阻害薬(そがいやく)(PPI)といった強力な胃酸分泌抑制薬(いさんぶんぴつよくせいやく)などの登場により、1か月後には50%、2か月後には90%の潰瘍が治癒に導かれます。
また、医師の治療を受けなくても自然に治ってしまうこともわかっています。人間ドックなどで上部消化管X線検査を受けたときに「潰瘍の治った痕(あと)があります」といわれることがあるのは自然治癒によるものと思われます。
しかし潰瘍は再発しやすく、1年で40%近くが再発するともいわれます。治癒しても、再発防止のため抗潰瘍薬(こうかいようやく)を継続使用するのはこのためです。
潰瘍を放置しておいたり、治療を途中で中断してしまったり、あるいは再発と治癒をくり返しているうちに、つぎのような危険な合併症をひきおこし、内科的治療のみでは治らないで、外科的治療が必要になることがあります。
●消化性潰瘍の合併症
出血(しゅっけつ)(吐血(とけつ)・下血(げけつ)) 潰瘍が、胃壁(いへき)、十二指腸壁を通っている血管におよんで出血をひきおこす場合があります。動脈が破綻(はたん)し、大量出血をひきおこした場合には、血圧が低下し、重篤(じゅうとく)な状態となることがあります。
穿孔(せんこう) 潰瘍が深く、胃粘膜の筋層、さらには漿膜(しょうまく)を貫いて孔(あな)があいた場合で、胃内容物や胃液がこの孔から腹腔(ふくくう)内にもれ出て腹膜炎(ふくまくえん)をおこします。
狭窄(きょうさく) 再発と治癒のくり返しにより、潰瘍の瘢痕部が変形し、とくに十二指腸球部の潰瘍では狭窄をおこすことがあります。そのため食物や胃液などの胃内容物が腸へ流れずに胃内にたまり、嘔吐(おうと)をくり返すこととなります。
●胃、十二指腸潰瘍のできやすい人
胃潰瘍は中高年者、十二指腸潰瘍は青壮年者に多く発生する傾向にありますが、近年、小中学生などにも受験勉強などによるストレスが多いためか、十二指腸潰瘍が増えています。
性別では、男性が女性に比較して2~3倍多い傾向にあります。
アルコール、たばこを過度に摂取(せっしゅ)する人やストレスの多い人、生真面目(きまじめ)な人、不規則な食生活の人に多く、近年香辛料(こうしんりょう)を多く用いた激辛(げきから)な食物を好む若い人が増えていて、このような人にも急性潰瘍がみられます。
 消化性潰瘍(しょうかせいかいよう)の症状
消化性潰瘍(しょうかせいかいよう)の症状◎自覚症状はさまざま
つぎにあげる自覚症状は、胃・十二指腸潰瘍の存在を疑ううえで重要な徴候(ちょうこう)ですが、自覚症状をともなわない場合もあります。さらに胃がん、胆石(たんせき)、膵炎(すいえん)、心筋梗塞(しんきんこうそく)、狭心症(きょうしんしょう)など、他の病気でも胃・十二指腸潰瘍と同じような自覚症状が現われることがあります。
●腹痛・心窩部痛(しんかぶつう)(潰瘍痛(かいようつう))
腹痛はもっとも多い症状で、約70%の人にみられ、とくにみぞおち(心窩部)に心窩部痛として現われます。
消化性潰瘍の腹痛は、食事との関係が強く、空腹時に痛みを感じることが多く、食事の摂取により軽快するという特徴があります。この性状は十二指腸潰瘍に典型的とされますが、胃潰瘍でも同様の傾向です。夜間や早朝に痛みで目が覚め、牛乳や食事の摂取により軽快するという場合は、十二指腸潰瘍がもっとも疑われます。
潰瘍痛の成因は不明ですが、胃酸とのかかわりで説明されています。食後、胃酸の分泌は増えますが、食物と混ざり合って胃内のpH(水素(すいそ)イオン濃度指数(のうどしすう)。pHが低いほど酸性度が高い)はそんなに下がりません。一方、空腹時では食物が胃内にないため、胃酸によりpHは下がり、pH1.0~2.0ほどにもなるため、心窩部痛が誘発(ゆうはつ)されるのではと考えられています。
したがって、空腹時痛(くうふくじつう)がある場合、牛乳や食物を胃内に入れると、胃酸が薄まり痛みが軽減することになります。
潰瘍痛の程度はさまざまで、不快感、鈍痛(どんつう)程度から強い痛み(疝痛性(せんつうせい))まであり、一般には鈍痛のことが多く、その程度は潰瘍の部位、大きさ、深さ、合併症の有無などにより左右されます。
潰瘍痛が強くなると神経を介して痛みが放散し、背部痛(はいぶつう)、胸部痛(きょうぶつう)として現われることがあります。これは狭心症、心筋梗塞とまぎらわしい症状です。
●胸やけ、げっぷ
約20%の人に胸やけ、約9%にげっぷがみられ、食道・胃の運動機能異常が生じ、胃液が食道内に逆流した場合に現われます。これらの症状は、胃炎、食道炎(しょくどうえん)、食道裂孔(しょくどうれっこう)ヘルニア、食道がんなどでも現われます。
●悪心(おしん)・嘔吐(おうと)
約25%に悪心、8%に嘔吐がみられ、幽門(ゆうもん)・前庭部(ぜんていぶ)や十二指腸球部の内腔(ないくう)が狭くなると、食物や胃液が胃内にたまって、悪心や不快感、さらには嘔吐がおこります。
●吐血(とけつ)・下血(げけつ)
吐血・下血は約10~15%の人に現われる重篤(じゅうとく)な症状で、早急な治療が必要です。潰瘍が胃や十二指腸の粘膜内の血管におよぶと、血管から多量に出血することがあります。しかし、吐血・下血があっても心窩部痛などがともなわないこともあり、胃・十二指腸潰瘍と判断できない場合があります。
吐血は、嘔吐とともに血を吐(は)くことで、血液は胃液の作用を受けコーヒーの残りかすのような薄い黒色となります(コーヒー残渣様(ざんさよう))。また下血は、便といっしょに血液を排泄(はいせつ)することで、血液が腸を通過する中で変成し、便と混じって、コールタールのような黒色となるのでタール便(べん)と表現されます。
大量出血の場合は、貧血(ひんけつ)になり、顔色が悪くなり、冷(ひ)や汗(あせ)がみられ、さらに進行すると血圧が低下し、脈が速く弱くなり、意識がもうろうとして、ショック状態となり、生命にかかわることもあります。
 消化性潰瘍(しょうかせいかいよう)の原因
消化性潰瘍(しょうかせいかいよう)の原因◎ストレスが重視されている
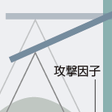
消化性潰瘍の原因論としては、Shay and Sun(1961年)によるバランス説(天秤理論(てんびんりろん))がもっとも有名で、今なお支持されています。それは「胃酸やペプシンなど胃の粘膜を傷害し得る攻撃因子(こうげきいんし)と、胃の粘液など胃酸やペプシンから粘膜を保護する防御因子(ぼうぎょいんし)のバランスの乱れにより、潰瘍がつくられる」という理論です。
食物が胃の中に入ると、それを溶(と)かして消化するため、極めて強い酸性の胃酸および消化酵素(しょうかこうそ)のペプシンを含んだ胃液が分泌されます。胃酸、ペプシンは食物を溶解(ようかい)すると同時に胃粘膜をも溶かす力をもっていますが、通常は胃粘膜表面にある粘液層(ねんえきそう)が胃粘膜を守り、また胃粘膜そのものの防御機構により胃粘膜は消化されません。
しかし攻撃因子が必要以上に強くなった場合や防御因子が弱くなった場合に、このバランスが崩(くず)れて、胃粘膜は胃酸などにより消化されて潰瘍が生じると考えられています。
攻撃因子と防御因子のバランスが乱れる原因はいろいろありますが、なかでも重視されるのはストレスです。脳外傷(のうがいしょう)ややけど、過労などの身体的ストレスが加わったとき、また人間関係や社会生活でいらいらするといった精神的ストレスを受けた際、消化性潰瘍が生じやすいことはよく知られています。
多くの実験結果より、ストレス下では自律神経(じりつしんけい)を介して胃の血流が障害され、胃酸分泌が増えて、防御因子の低下、攻撃因子の増加が生じ、潰瘍ができやすい状態になると考えられます。
ほかにも、攻撃因子と防御因子のバランスを乱すものとして、アスピリンなどの消炎鎮痛薬(しょうえんちんつうやく)、アルコール、香辛料(こうしんりょう)などの嗜好品(しこうひん)が知られています。
ストレスを受けたときや、かぜなどで薬を服用した後に胃が痛くなることがあるのはこのためです。
最近、ヘリコバクター・ピロリ(コラム「ヘリコバクター・ピロリ」)という細菌の研究が進められ、非常に重要な攻撃因子として認識されるようになっています。
 消化性潰瘍(しょうかせいかいよう)の検査と診断
消化性潰瘍(しょうかせいかいよう)の検査と診断◎X線検査と内視鏡検査が主
胃・十二指腸潰瘍の診断は、まず前述した症状(おもに腹痛)の特徴、腹部の診察により行なわれます。
しかし、胃炎、胃がんなど他疾患との正確な判別はむずかしく、診断を確定するには、上部消化管X線検査や上部消化管内視鏡検査(「上部消化管内視鏡検査(胃ファイバースコープ/胃カメラ)」)が必要となります。X線検査と内視鏡検査はそれぞれ利点があり、組み合わせで診断がなされます。
上部消化管X線検査は、造影剤(ぞうえいざい)であるバリウムおよび胃を膨(ふく)らます発泡剤(はっぽうざい)を飲んで、からだを動かすことによって胃壁にバリウムを付着させ、胃壁の凹凸を詳細に描出(びょうしゅつ)し、X線撮影を行なう検査法です。
胃、十二指腸潰瘍では、粘膜の欠損した陥凹部位(かんおうぶい)にバリウムが入り込んでとどまり、胃壁よりの突出像(とっしゅつぞう)としての特異なX線所見が得られます。
上部消化管内視鏡検査は、内視鏡(胃カメラ)を口から挿入(そうにゅう)し、食道、胃、十二指腸を直接観察する検査法です。潰瘍の存在、部位、形、大きさ、深さ、個数など直視下に観察することができ、また、組織の一部を採取(生検(せいけん))し、顕微鏡による病理組織学的検索をすることによって、炎症の性状さらには良性潰瘍(りょうせいかいよう)、悪性潰瘍(あくせいかいよう)(がん)などの鑑別ができる利点があります。
吐血・下血がある場合は内視鏡検査が優先され、出血の状態を直接把握し、出血の状況によっては後述する内視鏡的止血術(ないしきょうてきしけつじゅつ)が治療として行なわれます。
 消化性潰瘍(しょうかせいかいよう)の治療
消化性潰瘍(しょうかせいかいよう)の治療◎治癒しやすいが再発も多い
胃・十二指腸潰瘍は、医師の指示に従い、食事に注意し、薬物療法を併用し、内科的に治療するのが原則です。
ただし、胃潰瘍も十二指腸潰瘍も、放置しておいても自然に治ってしまうことのある、本質的には治りやすい病気です。現在は早期に診察を受ける人が多く、診断システムがゆきわたり、薬剤が進歩したことで、ほとんどの人は内科的治療で治すことができます。しかし再発も多く、治癒と再発をくり返すうちに合併症をおこし、手術が必要な場合もなくはありません。
●内科的治療
●潰瘍から出血しているときの治療
●再発の防止
●食事療法の基本
●外科的治療
●内科的治療
内科的治療には、安静療法、薬物療法、食事療法があります。
 安静療法
安静療法胃・十二指腸潰瘍は精神的・肉体的ストレスが誘因(ゆういん)となって生じ、悪化することが多いと考えられています。
したがって、まず安静を保ち、疲れたからだや精神を休めることがたいせつです。できれば、しばらく仕事から離れ、どうしても休めない人は、できるだけ仕事量を少なくして、精神的・肉体的負担を軽くすることが必要です。
仕事や食事の時間を規則正しくして、しかものんびりした生活様式に変えることも大事です。
これらを心がけるだけで、ときには薬物を使わなくても、症状が軽減し、潰瘍が治ってしまうことがあります。
 薬物療法
薬物療法潰瘍治療の中心は薬物療法です。最近の薬の進歩により、医師の指示どおりの薬物療法でほぼ完治(かんち)する病気といってもよい状況となっています。
胃・十二指腸潰瘍の治療薬(抗潰瘍薬(こうかいようやく))にはいくつもの種類があり、作用も薬によってちがいますが、大きく分けるとつぎのような薬があります。
①胃酸やペプシンの消化力を抑える薬として、制酸剤、抗ペプシン薬。
②胃酸やペプシンの分泌を抑える薬として、抗コリン薬、抗ガストリン剤、粘膜麻酔薬(ねんまくますいやく)、ムスカリン受容体拮抗薬(じゅようたいきっこうやく)、ヒスタミン受容体拮抗薬(H2ブロッカー)、プロトンポンプ阻害薬(そがいやく)。
③胃酸やペプシンから粘膜を防御(ぼうぎょ)し、潰瘍の治癒(組織の修復(しゅうふく))をはかる薬として、粘膜保護薬(ねんまくほごやく)。
④粘膜防御機構を増強させる薬として、粘膜防御因子増強薬(ねんまくぼうぎょいんしぞうきょうやく)。
⑤ストレスを軽減させる薬として、精神安定剤。
⑥ヘリコバクター・ピロリを除菌する抗生物質。
これらの治療薬は、症状によって、また検査成績によっても、処方がちがってきます。つまり、胃酸やペプシンの分泌量(ぶんぴつりょう)は、十二指腸潰瘍では胃潰瘍の場合に比べて明らかに多く、また同じ胃潰瘍でも胃酸やペプシンの分泌量は、人によってさまざまです。
このように、胃酸のみを考えても病態は異なり、また症状もさまざまなので、胃酸の状態や、X線検査、内視鏡検査などの所見を参考にして治療薬の種類と量が決定されます。
最近では、抗生物質とプロトンポンプ阻害薬を組み合わせることで、再発防止も含めて、かなりの治療効果をあげられることがわかってきました。
●潰瘍(かいよう)から出血しているときの治療
潰瘍から多量に出血しても、すぐに手術が必要なわけではありません。全身的に止血剤(しけつざい)を使用し、潰瘍やその周辺を冷たい生理食塩水で洗っただけで、出血が止まるものもあります。
また、内視鏡で出血している部位を見ながら止血する方法もあります。これには、内視鏡の先から電流を送り破れた血管を焼いて止血する電気焼灼法(でんきしょうしゃくほう)、レーザー光線をあてて止血する方法、局所に高張食塩水、アルコールを注入して止血する方法、露出血管(ろしゅつけっかん)をクリップで留める方法などがあります。
現在、良性潰瘍からの出血は、全身状態が悪い場合、出血傾向がある場合などを除き、ほぼ内視鏡を用いて止血が可能であるといえます。
●再発の防止
入院や通院で内科的治療を行なえば多くはふつう2か月以内に治癒し、ほとんどが3か月以内に治癒します。
しかし、いったん潰瘍が治癒しても治療を中止すると過半数の人が再発するといわれています。これは、潰瘍の原因としてヘリコバクター・ピロリが関与しているためであるとも考えられていますが、いずれにしても潰瘍が治った後も経過を観察して、症状に応じて検査を受けることが必要です。
●食事療法の基本
普通時の食事 胃・十二指腸から多量に出血していたり、急激な腹痛をおこしている場合以外は、原則として軟食や軟菜といった食事制限は行なわず、香辛料の強い刺激のあるものを除けば、ふつうに食事を摂(と)ってもかまいません。食欲に応じて積極的に栄養を補給したほうが潰瘍の治りは早いものです。
食事時間 長時間胃を空(から)にしておくと、粘膜が胃液の作用を受けやすく、潰瘍を悪化させたり、再発させる原因になったりします。食事は三食できるだけ決まった時間にとるようにしましょう。
勤務時間などの都合で、食事と食事の間隔がどうしてもあいてしまう人は、食間に軽いおやつ程度のものをつまんだり、牛乳を飲むのもよいでしょう。
食事内容の注意 食事に神経質になりすぎて偏食(へんしょく)にならないように注意しなければなりません。ある特定のものを食べると症状が現われるような場合、その食品は避けるべきですが、その分、栄養が偏らないように工夫します。
食欲がないときは、少量でも栄養価の高いものにするなど、良質の栄養素をバランスよく摂ることが大事です。
酒、たばこなど たばこはやめ、お酒も慎みましょう。酒やたばこは胃を刺激して胃酸の分泌を促すので、とくに、空腹時の喫煙(きつえん)、飲酒はよくありません。
また、香辛料や塩辛いものなど、刺激の多い飲食物や濃いお茶なども控えたほうがよいでしょう。熱すぎるもの、冷たすぎるものも避けて、消化のよいものを摂るようにしましょう。
吐血・下血時の食事 吐血や下血があるなど、明らかな出血が確認できるときは入院加療が必要です。絶食をし、治療により止血が確認された後、牛乳などを中心とした軟食から始め、徐々に普通食にもどします。
●外科的治療
内科的治療を積極的に行なっても治らない場合は、難治性潰瘍(なんちせいかいよう)ということになり、手術が必要なことがあります。
また、内科的治療でいったん治っても、再発をくり返し、潰瘍瘢痕(かいようはんこん)による狭窄(きょうさく)症状が出現し、そのため日常生活や仕事に支障があるような場合は手術が勧められます。
しかし最近では薬剤の進歩によって、手術をしなければならないほどの難治性潰瘍は、ほとんどなくなりました。
穿孔(せんこう)をおこしたり、大量出血で止血が困難な場合は緊急手術が必要です。
最近、手術の進歩によって、十二指腸潰瘍穿孔例では、腹腔鏡下手術(ふくくうきょうかしゅじゅつ)も試みられ始めています。しかし、緊急に手術が必要で、しかも全身状態がきわめて悪いときには、現在でも救命を目的とした開腹手術を行ないます。
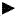 胃・十二指腸潰瘍の手術
胃・十二指腸潰瘍の手術以前は慢性の胃潰瘍・十二指腸潰瘍に対しても、胃の下部約70%を切除する広範囲胃切除術(こうはんいいせつじょじゅつ)がほとんどの場合に行なわれました。しかし胃を70%取ってしまうと手術後に障害が生じやすいため、最近はこの手術を行なうことはほとんどありません。
また以前は、胃切除とともに迷走神経切離術(めいそうしんけいせつりじゅつ)を同時に行なうこともありました。これは、胃酸の分泌を支配している迷走神経(胃の壁細胞に分布)を切離することで胃酸の分泌量を少なくする手術ですが、現在ではあまり行ないません。また、十二指腸潰瘍の手術では、胃切除は避けられ、迷走神経切離術だけが行なわれることもありましたが、最近は穿孔例では穿孔部を塞(ふさ)ぐのみの手術が行なわれています。
どのような手術を行なうかは、潰瘍の発生部位や合併症、胃液の状態などによって決定されます。
手術は、通常全身麻酔(ぜんしんますい)で行なわれます。手術時間はどのような手術かによって多少の差はあります。大量出血による緊急手術では、輸血が必要です。
近年、内視鏡を用いた止血術の発達と、抗生物質を用いた除菌療法の確立により、胃・十二指腸潰瘍の手術は、あまり行なわれなくなっています。
 手術後の生活
手術後の生活胃の手術後の食事は、バランスのとれた高栄養価で消化のよいものを摂ることを心がけることはもちろんですが、一度にたくさんは食べられなくなっているので、食事の回数を多くし、手術前と比べて1日の食事量が少なくならないようにすることがたいせつです。
退院後はふつうの生活にもどしてかまいませんが、生活行動を徐々に増やしてゆくことがたいせつで、少なくとも1か月ぐらいは仕事量を減らし、勤めている人は半日勤務程度にします。
1か月もすれば通常どおりに仕事ができ、軽いスポーツや肉体労働も可能となります。しかし、回復の程度は手術時の状態によって異なり、とくに高齢者の場合は一般に遅れます。
ただし、手術後の食事、生活様式にあまりに神経質になりすぎるとつぎに述べる諸症状の原因ともなります。
■胃切除後症候群(いせつじょごしょうこうぐん)
胃の手術後に新しくさまざまな症状が出現することがあり、この障害をまとめて胃切除後症候群と呼びます。ダンピング症候群、消化吸収障害、吻合部潰瘍(ふんごうぶかいよう)、下痢(げり)、貧血(ひんけつ)などが知られています。
ダンピング症候群は、胃切除後10~30%に生じるとされ、食後30分以内に症状が出現する早期ダンピング症候群と食後数時間後に生じる後期ダンピング症候群に分けらます。
早期ダンピング症候群では、食事中あるいは食後30分以内に冷(ひ)や汗(あせ)、動悸(どうき)、めまい、脱力感、失神(しっしん)などの全身症状、おなかがぐるぐる鳴る、腹痛、下痢(げり)などの腹部症状が現われます。症状は10分~30分続き、自然に消えることが多く、胃切除後2~3か月目ごろから発症し、大部分は1~3年で軽快するといわれています。
後期ダンピング症候群では、食後2~3時間後に脱力感、冷や汗、手指の震え、ときに失神がみられますが、腹痛などはともないません。
ダンピング症候群の原因は複雑でまだよくわかっていませんが、食物が胃に留まることなく急速に直接小腸内(しょうちょうない)に流入することが引き金となるようです。
そのためダンピング症候群の予防は食事療法が基本で、食事の回数を増やし、1回の摂取量(せっしゅりょう)を少なくし、高たんぱく、高脂肪(こうしぼう)、低炭水化物(ていたんすいかぶつ)で糖分(とうぶん)や水分の少ないものを時間をかけてゆっくり食べることがたいせつです。
■術後栄養障害(じゅつごえいようしょうがい)
胃は炭水化物、たんぱくの最初の消化の場であり、また胃のはたらきとの連動で胆汁(たんじゅう)、膵液(すいえき)が分泌され、この一連の流れのなかで三大栄養素である炭水化物、たんぱく、脂肪が効率的に消化され、小腸より吸収されています。
胃切除術後ではこの一連のはたらきが程度に差はありますが障害され、消化吸収不良となり栄養状態が悪くなることがあります。同時にビタミン、鉄、カルシウムなどの吸収も低下し、貧血、骨代謝異常(こつたいしゃいじょう)も生じやすくなります。
予防には食事療法がたいせつで、バランスのよい高栄養価の食事をゆっくり時間をかけ、少量ずつ頻回(ひんかい)に摂(と)ることが勧められます。症状が強いときには薬が使われることもあります。
このように、手術後にはいろいろな症状が生じることがあり、定期的な診察が必要です。薬物療法が必要となることもあります。症状のある人は、診察の際に正確に医師に話しましょう。
 子どもの胃・十二指腸潰瘍(いじゅうにしちょうかいよう)
子どもの胃・十二指腸潰瘍(いじゅうにしちょうかいよう)◎生活環境の変化によって増加
子どもにも胃・十二指腸潰瘍はおこります。胃の酸度は生後12~48時間で最高になるといわれ、潰瘍の発生のしかたは成人と同様で、新生児期より胃酸による消化性潰瘍(しょうかせいかいよう)は生じうると考えられます。しかし、小児期の成因、病像は年齢により異なるのが特徴です。
新生児の消化性潰瘍の成因は出生時の状態によることが多く、低酸素血症(ていさんそけっしょう)などが要因とされます。乳幼児期は熱傷(ねっしょう)、感染(かんせん)などの身体的ストレスを受けた際に消化性潰瘍となることがあります。しかし、新生児期、乳幼児期の消化性潰瘍はまれな病気です。
学童期になると消化性潰瘍は増加し、成人と同様に再発性の慢性の経過をとるものが多くなります。とくに近年増加傾向にあるといわれ、現代の複雑な生活環境の変化が子どもにも精神的ストレスを感じる機会を増やしていることなどが理由として推定されています。
新生児、乳幼児期の消化性潰瘍はほとんどが急性にでき、治癒(ちゆ)しやすく、再発もほとんどありませんが、症状としてとらえにくいことが多くあります。
学童期になると症状は成人と同様となり、診断、治療も同じです。
 高齢者の胃・十二指腸潰瘍(いじゅうにしちょうかいよう)
高齢者の胃・十二指腸潰瘍(いじゅうにしちょうかいよう)◎症状が軽く発見が遅れることも
高齢になると十二指腸潰瘍は減少し、胃潰瘍が多くなります。ふつう、胃潰瘍は胃の下部である前庭部(ぜんていぶ)、胃角部(いかくぶ)にできやすいのですが、高齢者では胃の上部にあたる胃体部(いたいぶ)に生じやすくなります。高齢者の症状は一般に軽い傾向にあり、多くは腹痛よりも食欲不振、吐(は)き気(け)、嘔吐(おうと)が目立つようになります。
高齢者では症状が軽度なため診断が遅れがちとなり、出血により発見されることが多くなるといわれますが、便検査で血液の混入のあった場合、積極的な内視鏡検査を行なえば早期の診断も容易となります。
治療は一般の消化性潰瘍と同様です。
内科学 第10版 「消化性潰瘍」の解説
消化性潰瘍(胃・十二指腸潰瘍)(胃・十二指腸疾患)
消化性潰瘍は胃液やペプシンなどにより消化管壁が傷害を受けて組織の欠損を生じた良性疾患であり,一般的には胃潰瘍および十二指腸潰瘍を指している.攻撃因子と防御因子のバランスが失われて潰瘍が生ずるとされた病態について,最近ではHelicobacter pylori感染と非ステロイド系抗炎症薬(NSAIDs)が消化性潰瘍の2大成因であることが判明している.
分類
消化性潰瘍には以下に示すようなさまざまな分類法があるが,臨床的には単独ないしは組み合わせて用いられている.
1)急性潰瘍と慢性潰瘍:
消化性潰瘍を急性潰瘍と慢性潰瘍に分類するもので,前者は一般的に急性胃・十二指腸粘膜病変(AGDML)と称されているもので,H. pyloriの初感染ないしはNSAIDsにより生ずることが判明している.一方,後者は再発や再燃を繰り返す従来の「潰瘍症」を呈するものである.
2)ステージ分類:
通常,内視鏡的に観察される潰瘍の活動性による分類であり,潰瘍が形成されて急性期すなわち潰瘍周辺に浮腫を認める活動期,潰瘍の周囲に組織修復を表す再生上皮の出現を認める治癒期,潰瘍底において白苔の消失を認める瘢痕期に分類されている(図8-4-12).専門的には,活動期をA1,A2,治癒期をH1,H2,瘢痕期をS1,S2と細分類(崎田分類)し,白色瘢痕であるS2を完全治癒とする場合が多い.
3)潰瘍の部位による分類:
潰瘍病変の存在部位により,一般的には,胃潰瘍,十二指腸潰瘍,胃・十二指腸潰瘍および吻合部潰瘍に分類されている.
4)原因による分類:
消化性潰瘍の原因で分類する方法で,H. pylori陽性潰瘍,NSAIDs潰瘍,非H. pylori・非NSAIDs潰瘍と呼称されている.最近,わが国で発表されている「消化性潰瘍診療ガイドライン」(消化性潰瘍診療ガイドライン委員会,2009)では,この分類を基盤とした治療方針が推奨されている.
5)合併症を考慮した分類:
消化性潰瘍のおもな合併症を考慮した分類法で,合併症を有さない通常潰瘍,出血性潰瘍,穿孔性潰瘍,狭窄性潰瘍に分類され,治療方針の指標として用いられる.
成因(図8-4-13)
消化性潰瘍の成因については,胃十二指腸粘膜に対する攻撃因子と防御因子のバランスが失われて生ずるという天秤説がいまも主体である.胃酸分泌の相対的な亢進およびストレスや喫煙などの生活習慣が消化性潰瘍の発症や再発に重要な因子とされ,潰瘍治療の主役は胃酸分泌抑制剤薬に加えて安静や喫煙など生活習慣の改善であったが,現在では,Zollinger-Ellison症候群やCrohn病に伴う特殊なものを除外すれば,H. pylori感染とNSAIDsに関連するものが大部分と判明している.
疫学
1)消化性潰瘍による死亡率の推移:
年次別の人口動態統計による消化性潰瘍の死亡者数は,1950年から1990年まで経年的に著しい減少を示していた.これは,内視鏡による診断および治療法の進歩およびヒスタミン受容体拮抗薬(H2-RA)やプロトンポンプ阻害薬(proton pump inhibitor:PPI)など強力な胃酸分泌抑制薬の登場によって,潰瘍の合併症である出血や穿孔が減少したためと考えられる.しかし,1990年以降は人口の高齢化に伴う合併症の増加を反映して死亡者数が横ばいとなっている.
2)消化性潰瘍の有病率:
正確な有病率は不明であるが,医療機関に対する調査では1日あたりの受診率は1970年から1996年まで増加傾向にあったが,最近では減少傾向がみられる.また,胃集団検診による胃潰瘍の発見率は,1年あたり約1~2%で,最近ではわずかながら漸減傾向がみられている.このように全体での消化性潰瘍患者の有病率は低下傾向である.しかし,最近では入院を要する出血性潰瘍患者の約30%がNSAIDsあるいは低用量アスピリンの常用者であり,このような患者では,さらに別の抗血栓薬を併用されている場合も多く,重篤な消化管出血をきたす可能性のあるハイリスク患者の増加に注意が必要である.
3)NSAIDs起因性潰瘍の推移:
今後,増加が危惧されているNSAIDsの影響については,わが国での関節リウマチ患者を対象とした1990年の検討でNSAIDsの長期投与による潰瘍の発見率は胃潰瘍15.5%,十二指腸潰瘍1.9%であったが,内視鏡を用いて行われた最近の実態調査では低用量アスピリン常用者のうち約7%に消化性潰瘍が認められており,心血管系の血栓症を有する高齢者に対する診療で今後の大きな課題となっている.
病理・病態生理
1)病理学的な「潰瘍」と「びらん」:
胃・十二指腸壁は,内腔側から粘膜,粘膜下層,筋層,漿膜により構成されているが,病理組織学的には粘膜下層より深い部分まで組織欠損を生じたものが「潰瘍」(ulcer)と定義されている.一方,粘膜内の組織欠損については潰瘍ではなく「びらん」(erosion)とされている.しかし,最近は,臨床研究の際などを中心として,欧米の規定に準じて最大径3 mm以上の白苔を有する粘膜欠損を潰瘍と定義されることが多くなっていることにも注意が必要である.
2)病態生理:
消化性潰瘍はH. pylori感染やNSAIDsの関与が深いことが判明しているが,従来から「No acid,no ulcer」といわれたように攻撃因子として胃酸分泌の役割も大きい(図8-4-13).壁細胞からの胃酸分泌は,食事やストレスなどにより変化するガストリンやソマトスタチンの消化管ホルモンや迷走神経により調節されているが,PPIなどの胃酸分泌抑制剤が潰瘍治癒に有効であることからも,潰瘍の形成には胃酸分泌の亢進が必須であるといえる.一方,H. pylori感染による胃粘膜の炎症は血流の低下などによる粘膜防御能の低下をきたし,NSAIDsによる内因性プロスタグランジン(PG)の低下も胃潰瘍・十二指腸粘膜の脆弱性を惹起して潰瘍が発症しやすい母地を形成する.
臨床症状
消化性潰瘍の自覚症状として典型的なものは空腹時の心窩部痛ないしは背部痛であり,食物の摂取により痛みが軽快することが特徴的であるが,不定愁訴のみの場合や無症状の場合も多い.なお,出血や狭窄などの合併症を伴う場合には嘔吐,吐下血,貧血などを認め,穿孔性潰瘍では急激な痛みが突然に出現することが特徴といえる.低用量アスピリンを含むNSAIDs起因性潰瘍の場合には痛みではなくタール便で発症することが多い.他覚的な特徴は心窩部の圧痛である.
診断
消化性潰瘍は上部消化管のX線検査ないしは内視鏡検査により診断されるが,確定診断のためには内視鏡検査が必要である.特に,出血性潰瘍は診断と同時に治療が必要な緊急性を有する疾患であり,吐血や下血といった明らかな症状を伴う場合は緊急内視鏡検査が必要である.
通常の消化性潰瘍については,治療方針を決定するために,内視鏡検査により病期(活動期・治癒期・瘢痕期)を正確に診断することが重要である.さらに,正確なH. pylori感染の診断のために種々の感染診断法に熟知しなければならない(表8-4-3).NSAIDsに起因しない消化性潰瘍の90%以上はH. pylori陽性であることから,出血性潰瘍や高度の萎縮性変化を認める胃潰瘍症例では偽陰性を考慮して複数の検査法により確認する.
鑑別診断
消化性潰瘍の鑑別すべき疾患は胃癌や悪性リンパ腫などの悪性疾患であり,良性潰瘍と診断するためには内視鏡検査が必須である.さらに,内視鏡的にもまぎらわしい病変において良性潰瘍の確定診断を行うには,病理組織診断により胃癌や悪性リンパ腫などの悪性疾患を除外するための生検が必要である.
合併症
消化性潰瘍合併症としては,突然の発症および緊急的な処置を特徴とする上部消化管出血および胃・十二指腸壁の穿孔が重要である.慢性的な合併症としては幽門狭窄がある.
初期治療と再発予防
消化性潰瘍の治療として,臨床的に重要なのは出血や穿孔および狭窄の合併症をコントロールすることであり,さらには活動性潰瘍を瘢痕期へと改善し,潰瘍の再発を予防することが最終目標である.日常診療における具体的な治療方針として日本消化器病学会が提唱する『消化性潰瘍診療ガイドライン』が普及している.
1)合併症を有する消化性潰瘍に対する治療:
a)出血性潰瘍:吐下血などの出血症状を伴う場合には,ショックなど全身状態を把握した後,緊急内視鏡検査を行い内視鏡的治療を先行する.内視鏡的止血治療の適応となるのは噴出性出血,湧出性出血,露出血管を有する症例であり,内視鏡治療24時間後に内視鏡による経過観察を行う.内視鏡止血後の再出血予防に対しては,胃酸分泌抑制薬の投与が有効であり,絶食の期間は急性期の48時間が妥当である. b)潰瘍穿孔:潰瘍穿孔の場合,内科的治療の適応になるのは,発症後24時間以内,合併症がなく全身状態が安定し,腹膜刺激症状が上腹部に限局し,腹水が少量の場合である.内科的治療としては,絶飲食,補液,経鼻胃管留置,抗菌薬およびPPIまたはH2-RAの経静脈的投与が必要となる. 上腹部に限局しない腹膜炎,多量の腹水ないしは胃内容物を有する場合は外科的手術の適応となる.さらに,経時的なCT検査で腹腔内ガスや腹水の増量を認める場合や腹部筋性防御が24時間以内に改善しない際も手術適応となる. c)幽門狭窄:潰瘍に伴う幽門狭窄の場合,嘔吐,体重減少,内視鏡の通過が不能などの通過障害による症状が認められる場合には絶食およびPPIを用いた内科的治療を行うが,内科的治療に抵抗性の場合には内視鏡的バルーン拡張術を行い,内視鏡的治療に対しても改善しない場合には外科的手術の適応を考慮する. d)合併症がコントロールされた後の治療:内視鏡的な止血成功後には,通常の潰瘍治療を施行するが,出血性潰瘍の長期的な再出血予防にはH. pylori除菌治療が有用であり,内科的治療により改善する穿孔例や狭窄例および外科的手術後症例に対しては引き続き通常の潰瘍治療を行う.
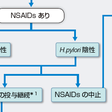
2)合併症のない通常の消化性潰瘍に対する治療(図8-4-14)
a)NSAIDs潰瘍の治療と再発予防:通常の消化性潰瘍と診断された場合,詳細な問診によりNSAIDs服用の有無を明らかにすることが先決である.NSAIDs内服が確認された場合,NSAIDsを中止可能な場合はH. pylori除菌治療を中心とした潰瘍治療を行う.一方,NSAIDs内服の継続が必要な場合は,PPIないしはPG製剤による治療が推奨されているが,PG製剤には腹痛や下痢などの副作用が多いためPPIが第一選択薬である.H. pylori除菌治療はNSAIDs潰瘍の治癒を遅らせる可能性があり,除菌が必要と判断される場合でも潰瘍の治癒後に施行する.
アスピリンを含むNSAIDs潰瘍は出血や穿孔など重篤な合併症を伴う再発が多いため再発予防が重要である.NSAIDs潰瘍の再発予防にはPPI,PG製剤ないしは高用量のH2-RAが有効とされているが,高用量H2-RAの予防投与は保険適用になっておらず,アスピリンやNSAIDs潰瘍の再発予防にはPPIが最適である.
b)NSAIDsの内服がない場合のH. pylori感染のチェック:NSAIDsを中止できる場合やNSAIDs内服のない場合,H. pylori感染の有無により治療法を設定する.H. pylori感染の診断法には種々あるが,すべての検査法に偽陰性が存在する点に注意が必要である.特に,出血性潰瘍やPPIを使用している場合,さらに高度の萎縮性胃炎を有する胃潰瘍症例では偽陰性を示す例が多く,複数の感染診断法を使用して確認する必要がある.
c)H. pylori陽性潰瘍の治療と再発予防:H. pylori陽性の場合,潰瘍治癒および再発予防の有用性から除菌治療が第一選択である.薬剤アレルギーなど除菌治療不適応例に対してはPPIを中心とした胃酸分泌抑制を主体とした潰瘍治療を選択する.
ⅰ)H. pylori除菌治療:除菌治療のレジメンは,PPIとアモキシシリン(AMPC)およびクラリスロマイシン(CAM)による3剤併用療法が一次治療として推奨されており保険適用にもなっている.除菌成否の判定は除菌治療が終了してから4週間以後に行うことが推奨されている.除菌の判定で除菌が不成功であった場合,CAMをメトロニダゾール(MNZ)に代えた二次除菌治療を行う.一次除菌治療の除菌成功率は80%程度であり,MNZを用いた二次除菌療法の除菌成功率は90%であるが,一次除菌失敗例に対してのみ保険適用となっている.
ⅱ)除菌治療後の潰瘍治療:活動性潰瘍に対しては1週間の除菌治療に引き続き十二指腸潰瘍の場合6週間,胃潰瘍の場合には8週間の潰瘍治療を行う.除菌治療後の早期に生ずる潰瘍再燃を予防するために,除菌の判定時まではH2-RAなどによる胃酸分泌抑制薬の投与が必要である.除菌成功例のうち瘢痕期にまで治癒した後は潰瘍の再発がまれであるので,その後の投薬は必要ない.二次除菌療法でも除菌に失敗した場合の治療法については,研究目的での種々のレジメンが検討されているが,現時点では有用性が確立した治療法はない.
ⅲ)除菌治療に伴う副作用:AMPCの副作用として重大なのはアナフィラキシーであり,ペニシリンアレルギーの有無を聴取することは必須である.さらに,頻度が低いものの出血性大腸炎は注意すべき合併症であり,腸内細菌の変化に伴って生ずる軟便と下痢はよくみられるので事前の説明も重要である.一方,CAMは唾液に分泌されるために苦みや味覚異常の出現について説明すべきで,さらに相互作用を有する薬剤が比較的多いために併用薬には注意する必要があり,MNZで注意すべきことは飲酒の禁止と肝機能障害である.除菌治療後に逆流性食道炎またはGERDの症状が出現することが危惧されるが,除菌治療の有用性を妨げるものではないことが判明しており,PPIの投与が一般的に推奨されている. ⅳ)H. pylori陰性または除菌失敗例に対する治療:H. pylori陰性や除菌不成功例および薬剤アレルギーなどによる除菌治療適用外の患者には従来の非除菌潰瘍治療を行う.非除菌治療としてPPIが第一選択薬とされており,PPIを使用できない場合はH2-RAが推奨されている.粘膜防御因子増強薬の単剤投与では酸分泌抑制薬と同等の効果を期待できないことから単剤での使用は勧められず,ガイドラインではPPIと防御因子増強薬との併用療法に関しても,PPI単剤投与を上回る成績はないために推奨していない. ⅴ)再発予防のための維持療法:H. pylori陽性潰瘍治癒後の維持療法に関しては,除菌成功例における維持療法の有効性を示すエビデンスはなく,除菌成功と潰瘍治癒の確認後には維持療法は不要とされている.非除菌治療により潰瘍が治癒した後は再発抑制を目的として維持療法を行うことが推奨されている.維持療法の有効性について,H2-RAとスクラルファートおよびPPIが推奨されているが,PPIは保険適用となっていない.[上村直実]
■文献
消化性潰瘍診療ガイドライン委員会:消化性潰瘍診療ガイドライン.日本消化器病学会編,南江堂,東京,2009.
出典 内科学 第10版内科学 第10版について 情報
改訂新版 世界大百科事典 「消化性潰瘍」の意味・わかりやすい解説
消化性潰瘍 (しょうかせいかいよう)
peptic ulcer
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
ブリタニカ国際大百科事典 小項目事典 「消化性潰瘍」の意味・わかりやすい解説
消化性潰瘍
しょうかせいかいよう
peptic ulcer
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
日本大百科全書(ニッポニカ) 「消化性潰瘍」の意味・わかりやすい解説
消化性潰瘍
しょうかせいかいよう
peptic ulcer
胃液にさらされている範囲内の消化管壁の組織の欠損で、一般には胃潰瘍と十二指腸潰瘍をいう。
[高橋 淳]
[参照項目] |
栄養・生化学辞典 「消化性潰瘍」の解説
消化性潰瘍
世界大百科事典(旧版)内の消化性潰瘍の言及
【胃潰瘍】より
…胃壁の欠損が表面の粘膜にとどまるものを糜爛(びらん)と呼び,粘膜下層より深い組織欠損を潰瘍と呼んで区別することが多い。大部分の潰瘍は,なんらかの原因によって胃の組織が胃液の酸やペプシンに消化されて生じるもので,消化性潰瘍とも呼ばれている。これに反して,癌,結核,梅毒などの病変が胃にあり,明らかな原因によって生じるものを特殊胃潰瘍として消化性潰瘍と区別している。…
※「消化性潰瘍」について言及している用語解説の一部を掲載しています。
出典|株式会社平凡社「世界大百科事典(旧版)」
関連語をあわせて調べる
二十四節気の一つで,二至 (夏至,冬至) ,二分 (春分,秋分) として四季の中央におかれた中気。元来,春分は太陰太陽暦の2月中 (2月後半) のことで,太陽の黄経が0°に達した日 (太陽暦の3月 2...