精選版 日本国語大辞典 「骨粗鬆症」の意味・読み・例文・類語
こつそしょう‐しょう‥シャウ【骨粗鬆症】
- 〘 名詞 〙 骨組織新生過程のうちで、タンパク性骨基質の形成が不十分な状態。骨の化学的組織には変化はないが、骨がもろくて折れやすくなる。老人性骨粗鬆症、閉経後骨粗鬆症などがあり、脊椎後彎(せきついこうわん)や背腰痛を生じる。骨多孔症。〔危険な食品(1968)〕
内科学 第10版 「骨粗鬆症」の解説
骨粗鬆症(その他の代謝異常)
骨粗鬆症(オステオポローシス)とは,骨強度の低下により骨が脆くなり骨折の危険性が高まった病態である.骨強度は骨密度と骨質の両者を反映し,骨質は骨の構造特性や,石灰化度,コラーゲン架橋成分,微小損傷など材質特性の影響を受ける(図13-6-5).
分類
骨粗鬆症はその発症原因により原発性骨粗鬆症と続発性骨粗鬆症に大きく分類される(表13-6-6).原発性骨粗鬆症の大部分を占めるのは,閉経後女性にみられる閉経後骨粗鬆症と,高齢男性にみられる男性骨粗鬆症である.これらのほかにも,まれではあるが若年性骨粗鬆症や妊娠後骨粗鬆症など急速に進行する特発性骨粗鬆症がある.最近,若年性骨粗鬆症例の一部に,Wntシグナル系の異常に基づく例が存在することが明らかとなっている.
続発性骨粗鬆症は,Cushing症候群やステロイド薬の投与によるステロイド性骨粗鬆症,長期臥床による不動性骨粗鬆症などのほか,副甲状腺機能亢進症,性腺機能不全症などの内分泌疾患や,関節リウマチなどの炎症性疾患,原発性胆汁性肝硬変などの重症肝胆道疾患,胃切除後や吸収不良症候群などの消化管疾患に伴うものなどきわめて多様な原因に基づく.
原因・病因
骨は重力に抗して身体を支え運動機能を保持するとともに,カルシウム貯蔵庫として必要に応じカルシウムを動員する役割を担っている.これらの機能を果たすため,古く損傷した部分を骨吸収により除去しカルシウムを動員しつつ,力学的負荷に応じて必要な部位の骨形成を促進することで,骨量,骨強度を維持している.こうして骨吸収と骨形成を繰り返すことにより活発な再構築(リモデリング)が営まれている.そして骨吸収過程と骨形成過程との間に共役関係(カップリング)が維持されることにより,骨の構造,量および強度が維持されている.骨粗鬆症は,この再構築における骨代謝平衡が種々の原因により破綻する結果もたらされる.
健常成人では,思春期の急速な身長の増加が停止した後もしばらくは骨密度の増加が続き,20歳前後で最大骨量(peak bone mass)に達する.その後しばらく定常状態が維持されるが(若年成人平均値,young adult mean:YAM),閉経や加齢に伴って骨代謝平衡が陰性化すると,骨容積はほぼ保たれたままで骨密度が減少するとともに,構造や材質の劣化により骨質も変化し,骨強度の低下が進行していく.
疫学
骨粗鬆症は基本的には高齢者の病気であり,社会の高齢化によりその頻度も急速に増加している.女性では60歳代で約30%,70歳代では約45%,80歳代になると55%程度が本症と診断される.男性でも女性の1/3前後の患者が存在し,加齢とともに男性の占める比率は増加する.両者を併せるとわが国ですでに1300万人近い患者が存在するものと推定されている.
病態生理
1)閉経後骨粗鬆症(postmenopausal osteoporosis)
骨吸収系と骨形成系との間の平衡関係の維持には,性ホルモンとりわけエストロゲンが大きな影響を及ぼす.エストロゲンは骨局所でのインターロイキン(IL)-1,IL-6,腫瘍壊死因子(tumor necrosis factor:TNF)などの骨吸収性サイトカインの産生抑制などを介して骨吸収を抑制的に制御し骨代謝平衡を維持している.このため閉経後のエストロゲンの低下は,おもに骨吸収と骨代謝回転の亢進による骨粗鬆症をきたす.
2)男性骨粗鬆症(male osteoporosis)
加齢に伴い骨形成の促進にかかわる成長因子の産生低下などにより骨芽細胞分化が抑制される結果,骨基質蛋白の合成などとともに骨形成が低下する.一方,骨吸収は抑制されず骨形成を相対的に上回る結果,骨代謝平衡が破綻し骨粗鬆症をきたす.
3)不動性骨粗鬆症(immobilization osteoporosis)
骨への力学的負荷は最も重要な生理的骨形成刺激であり,力学的負荷の減少は骨吸収の亢進とともに骨形成の低下をきたす.その結果,強い骨代謝平衡の陰性化がもたらされ,急速に骨粗鬆症が進行する.
4)ステロイド性骨粗鬆症(steroid osteoporosis)
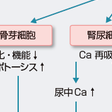
グルココルチコイドの慢性的過剰は強い骨形成の抑制をもたらすとともに,腸管Ca吸収と腎尿細管Ca再吸収を抑制することによるCa代謝平衡の陰性化とも相まって骨代謝平衡を大きく陰性化させ,わずか半年以内に高度の骨粗鬆症をきたす(図13-6-6).このため,プレドニゾロン換算5 mg/日以上を投与中または投与が予定される例ではビスホスホネートなどによる治療を行うことがガイドラインにより推奨されている(図13-6-7).
臨床症状
1)自覚症状:
非椎体骨折はほぼすべて症状を有する臨床骨折であるが,椎体骨折は症状のないまま発生するものが多い.転倒など,身長の高さ以下からの落下と同等の外力により骨折したと考えられる場合は,椎体・非椎体を問わず骨強度の低下による脆弱性骨折と考えてよい.椎体骨折をきたすと,円背など脊椎変形による活動制限や腰背部痛のほか,逆流性食道炎などの消化器症状,呼吸機能の低下による呼吸器感染症の増加などの呼吸器症状に加え,椎体圧潰によって神経が圧迫されると下肢神経麻痺や放散痛の原因となる.
2)他覚所見:
椎体骨折が存在する例では,身長の低下や脊柱の後彎などが認められる.身長測定により2 cm以上の低下がみられたり,頭部を正面に向けた姿勢で後頭部が身長計から離れるような例では,椎体骨折が存在する可能性が高い.
検査成績
1)Ca-PTH系:
閉経後骨粗鬆症や男性骨粗鬆症などの原発性骨粗鬆症ではCa代謝調節系には異常はなく,したがって血清CaやPTH濃度などはいずれも正常である.もしこれらに異常がみられた場合は,Ca代謝異常症に伴う続発性骨粗鬆症や骨軟化症などの可能性を念頭に鑑別を進める必要がある.
2)骨X線写真:
骨X線写真により椎体骨折の有無を検討する.椎体側面X線写真により前縁または後縁部の椎体高に比し中央部または対側椎体縁の椎体高が20%以上減高していれば椎体骨折ありと判定される.さらに,20〜25%の減高であれば軽症,25〜40%であれば中等症,40%以上であれば重症の椎体骨折とする半定量的な重症度評価も適宜行う.
3)骨密度:
二重エネルギーX線吸収装置(DXA)による腰椎または大腿骨近位部の測定が骨密度の低下を鋭敏に反映する.橈骨遠位部の末梢骨定量的CT(pQCT)や末梢骨DXA(pDXA)はおもに皮質骨の骨密度を反映し,超遠位部ではこれより若干海綿骨が多い.
4)骨代謝マーカー:
骨吸収により骨基質コラーゲンの架橋成分などから放出される微量成分や,骨形成の種々の段階で骨芽細胞より分泌される蛋白を血中や尿中で測定することにより,両過程を特異的に評価するものである.現在,骨形成マーカーのうち血清骨型アルカリホスファターゼ(BAP)と血清I型プロコラーゲン-N-プロペプチド(P1NP)が保険適応されているほか,骨吸収マーカーとして尿中・血中Ⅰ型コラーゲン架橋N-テロペプチド(NTX),尿中Ⅰ型コラーゲン架橋C-テロペプチド(CTX),尿中デオキシピリジノリン(DPD)が骨粗鬆症に対して保険適用を受けている.オステオカルシンは副甲状腺機能亢進症に対する測定について保険適用される.骨吸収マーカーは治療開始3カ月後にはすでに骨代謝動態の変化を反映することから,骨代謝マーカーは骨粗鬆症の初期診断の補助と治療効果の判定に用いられている. 骨代謝マーカーは治療による骨代謝動態の変化を経時的に評価することが可能なことなどから,服薬状態の評価や治療効果の判定に有用である.骨代謝マーカーの高値自体が骨密度とは独立した骨折の危険因子であるという成績や,骨代謝マーカーの改善が骨折防止効果の指標となるという成績も報告されている.
診断
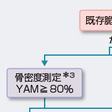
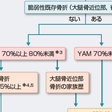
骨粗鬆症の最も重大かつ高頻度にみられる合併症は骨折であり,骨折防止の観点から治療適応を念頭において診断を進める必要がある.骨粗鬆症の診断には,骨代謝学会により策定された診断基準2000年度改訂版が用いられる(表13-6-7).この診断基準では,骨密度が若年成人平均値(YAM)の80%以上で,X線像でも骨粗鬆化を認めないときには正常と判断し,それ以外の場合に問診その他の臨床的情報をもとに骨粗鬆症と類似した疾患,および続発性骨粗鬆症の鑑別診断を行う.除外診断の後に脆弱性骨折を認める場合には原発性骨粗鬆症と診断する.骨折なしの場合でも,骨密度がYAM 70%未満の場合には原発性骨粗鬆症と診断する.脆弱性骨折がなく,骨密度がYAM 70%以上〜80%未満の場合は骨量減少と診断する.
一方,大規模な疫学検討に基づき骨折の絶対リスクを高める危険因子を抽出し,これらの組み合わせからオンラインで将来10年間の骨折リスクを推定するツールとしてfracture risk assessment tool FRAXがWHOにより策定されている.わが国では,上記の診断基準に加え骨折リスクの高いと推定される患者をより的確に治療へと誘導するため骨粗鬆症の予防と治療のガイドラインが策定されている.その2011年改訂版では,FRAXとも組み合わせた薬物治療開始基準の改訂が行われた(図13-6-8).
鑑別診断
骨折や骨密度の評価と並行して血液生化学検査や骨X線写真などにより骨粗鬆症以外の疾患を除外する.骨軟化症など骨石灰化障害により骨密度の低下をきたす疾患,悪性腫瘍の骨転移や多発性骨髄腫などの骨破壊性病変により病的骨折をきたす疾患など,治療法がまったく異なる疾患を的確に除外することが重要である.
合併症
骨粗鬆症で問題となる重篤な合併症は骨折である.なかでも大腿骨近位部骨折は最も重篤で,2007年の統計で約15万人が報告されており,なお増加傾向が持続している.
骨折発生の予知因子としては骨密度と既存骨折が重要である.高齢白人女性を対象にしたメタ解析では,骨密度が1標準偏差(standard deviation:SD)低いと骨折率は2倍前後になると報告されている.骨折の既往も新たな骨折発生の予知因子として重要で,骨密度が同じでも骨折の既往がある人は,ない人に比べ将来の椎体・非椎体骨折の危険率は約2倍になる.新規椎体骨折の危険率は椎体骨折が3個以上ある場合は椎体骨折のない場合と比べ約7倍,重症椎体骨折が1個でもある場合は約9倍に増加する.重症椎体骨折の存在は非椎体骨折の重要な予知因子でもある.
経過・予後
骨折はわが国の寝たきり患者の原因疾患として,老衰を除くと脳卒中についで多く,10%近くを占めている.寝たきりになると,沈下性肺炎などの合併症を発症することなどにより生命予後も悪化する.大腿骨近位部骨折発生後の5年生存率は,75歳以上の女性では50%,男性では実に20%程度ときわめて悪い.一方,椎体骨折は生活の質の悪化を招くものの寿命までは短縮させないものと思われてきた.しかし,脊椎に3個以上骨折のある患者は1つも骨折のない人に比べ死亡率が4倍高いという成績もある.椎体骨折発生後の5年生存率は75歳以上の女性で60%,男性では45%程度と一般人口より明らかに悪く,椎体骨折も重要な生命予後の悪化因子であることが明らかとなっている.
治療・予防
1)治療目的:
骨粗鬆症治療の最大の目的は脆弱性骨折の防止である.このため骨折発生の危険性を常に評価し,その予防に努めることが重要である.
2)生活指導:
軽微な外力,転倒などにより骨折を起こし得るため,まずは家庭内の環境整備および転倒防止対策を講じる必要がある.また適度な運動負荷は骨強度および筋力維持に有効であり,各患者の全身状態を把握したうえでおのおのに応じた運動やリハビリテーションを継続させることも重要である.ほかの疾患で長期間寝たきりあるいはそれに近い状態にある患者では,不動性骨粗鬆症も加わり予想以上の骨強度の低下があることを念頭におく必要があり,なるべく早期の離床に向けてのリハビリテーション導入が望ましい.また日光浴などによるビタミンD不足の解消や乳製品などCaの豊富な食事によるCa摂取の促進にも努める.
3)薬物治療:
骨粗鬆症は自覚症状がないまま進行することなどのため治療率は低く,薬物治療を受けている患者は全体の20%余りにすぎない.したがって,骨粗鬆症治療の普及による骨折の防止は社会的にも重要な課題である. a)ビスホスホネート:ビスホスホネートは,無機ピロリン酸の−P−O−P−構造の酸素原子を炭素に置き換えた化合物で,ヒドロキシアパタイトに高い親和性を有して結合し,骨吸収に伴い破骨細胞に取り込まれるとその機能を抑制する.その結果,骨吸収・骨代謝回転を抑制し,骨密度増加・骨折防止効果を発揮する.ビスホスホネートは腸管からの吸収効率が1%以下ときわめて低いため,原則として朝食の30分以上前にコップ1杯の水とともに服用する.また食道潰瘍や食道炎を防止するため,服用後30分間は臥位を避ける.このため明確な椎体・非椎体骨折防止効果のエビデンスをもちながら服用継続率が低いという問題点がある.そこでより強力な骨吸収抑制活性をもつ薬剤の開発と並行して,より長期間欠投与が可能な製剤の開発が進められてきた.最も広く使用されているアレンドロネート,リセドロネートはいずれも週1回服用製剤が主流であるが,2011年にはミノドロン酸の月1回服用製剤が登場した. b)選択的エストロゲン受容体モジュレーター(selective estrogen receptor modulator:SERM):エストロゲンの古典的な標的臓器である乳腺や子宮などでは拮抗作用を示しながら,骨や脂質代謝に対してはエストロゲン様作用を示す.最初のSERMであるラロキシフェンは,椎体骨折を40%前後減少させるとともにコレステロール低下作用を示し,エストロゲン受容体陽性の浸潤性乳癌のリスクも50%以下に減少させ,子宮癌のリスクは増加させなかった.わが国では2003年に認可され,2002年にWHI(Women’s Health Initiative)試験により虚血性心疾患,脳卒中,全心血管系イベント,浸潤性乳癌をいずれも増加させることが明らかとなったエストロゲン・プロゲスチン併用のホルモン補充療法に代わって,ビスホスホネートと並んで骨粗鬆症の代表的治療薬の1つとなっている.2010年には新たなSERMとしてバゼドキシフェンが認可されている. c)テリパラチド:副甲状腺ホルモン(PTH)を持続投与すると骨吸収が亢進し骨量は減少するのに対し,間欠投与により骨形成機能が高まる.この結果,著明な骨量増加作用とともにとりわけ海綿骨の構造改善作用を示す.海外における大規模臨床試験では,既存の椎体骨折を有する閉経後女性においてPTH(1-34)(テリパラチド)20 μgを平均19カ月連日皮下投与した結果,骨密度が腰椎・大腿骨頸部ともに著明に増加し,新規椎体骨折発生率が65%,非椎体骨折も53%抑制された.わが国においても,プラセボ対照二重盲検比較期間12カ月,全例にテリパラチド20 μg/日を投与するオープン投与期間12カ月の多施設共同臨床試験が行われた.その結果,腰椎および大腿骨近位部骨密度はいずれも海外での大規模骨折防止試験と同等の増加を示すとともに,オープン投与期間を含め安全性に問題は認められなかった.以上の成績をもとに,わが国でも欧米と同様に2年間のテリパラチド連日皮下自己注射が2010年に承認された.さらに,2011年にはテリパラチド56 μgの週1回皮下注射製剤も認可された. d)アルファカルシドール・エルデカルシトール:一般にわが国ではCa,ビタミンDともに摂取量が少ないとされており,治療にあたってはビスホスホネートやラロキシフェンに加え活性型ビタミンDであるアルファカルシドールの併用がすすめられてきた.アルファカルシドールの骨折抑制効果を検討した臨床試験のメタ解析では,椎体・非椎体ともに骨折抑制効果ありとの成績がある.しかし骨密度増加効果は椎体では軽度みられるものの大腿骨ではみられていない.一方,アルファカルシドールは転倒防止効果を示すことから,その骨折抑制効果のかなりの部分が転倒防止効果を介する可能性もある.
最近新たな活性型ビタミンD誘導体エルデカルシトールが,アルファカルシドールとの直接比較による優位性検証試験により,椎体骨折をアルファカルシドールより26%抑制するのに加え非椎体のうち,とりわけ前腕骨折の発生を71%も抑制することが示された.また腰椎に加え大腿骨近位部の骨密度も増加させ,三次元CTによる大腿骨構造解析では骨強度指標を改善していた.エルデカルシトールの転倒防止効果は検討されていないが,QOLはメンタルヘルスを含めほぼすべての項目でアルファカルシドールを上回っており,安全性では高カルシウム血症がほぼ同程度認められた.これらの成績をもとにわが国ではエルデカルシトールが新たな骨粗鬆症治療薬として2011年に認可された. e)その他の治療薬:ビタミンKはわが国でのみ認可されている治療薬である.オステオカルシンなどに含まれるグルタミン酸をγ-カルボキシル化するが,骨への作用機序の詳細は不明で骨折防止効果は証明されていない.カルシトニンは破骨細胞に直接作用し骨吸収抑制作用を示す.わが国では骨粗鬆症による疼痛の緩和にかぎり保険適用されている.[松本俊夫]
■文献
骨粗鬆症の予防と治療ガイドライン作成委員会編:骨粗鬆症の予防と治療ガイドライン2011年版,ライフサイエンス出版,東京,2011.
Lambert JK, Zaidi M, Mechanick JI: Male osteoporosis: epidemiology and the pathogenesis of aging bones. Curr Osteoporos Rep, 9: 229-236, 2011.
Nawata H, Soen S et al: Guidelines on the management and treatment of glucocorticoid-induced osteoporosis of the Japanese Society for Bone and Mineral Research (2004). J Bone Miner Metab, 25: 105-109, 2005.
出典 内科学 第10版内科学 第10版について 情報
家庭医学館 「骨粗鬆症」の解説
こつそしょうしょう【骨粗鬆症 Osteoporosis】
[どんな病気か]
◎骨折してはじめて症状が出る
[症状]
◎多くは一種の自然現象
[原因]
◎骨塩量(こつえんりょう)測定だけでは不十分
[検査と診断]
◎骨折の予防がたいせつ
[治療]
[どんな病気か]
人間の骨は、年齢とともに骨量(こつりょう)(骨の質量)が減少して、最終的には、スカスカになってもろくなり、骨折しやすくなります。
骨量が減少する現象は、従来、単なる老化によるものなのか、病気なのかという議論がなされてきましたが、最近では「骨粗鬆症とは、骨量が減少し、そのため骨がもろくなり骨折しやすくなった病態」と定義され、病気としてとらえられるようになりました。
骨粗鬆症は、原因のはっきりしない原発性骨粗鬆症(げんぱつせいこつそしょうしょう)と、原因のはっきりしている続発性骨粗鬆症(ぞくはつせいこつそしょうしょう)とに分類されています。
原発性骨粗鬆症になる人が多いのですが、これはさらに、閉経後骨粗鬆症(へいけいごこつそしょうしょう)と老人性骨粗鬆症(ろうじんせいこつそしょうしょう)に分けられます。ただ、高齢の女性の場合、閉経と老化の両方の要素がからみあっており、必ずしも区別できません。
いずれにしても、高齢の女性に多くみられる病気で、50歳代から増えはじめ、70歳以上では、約半数がこの病気になるといわれています。しかし、大半の人は症状が現われません。
続発性骨粗鬆症は、副腎皮質(ふくじんひしつ)ホルモン薬の服用や、関節リウマチなどが原因となることが多く、男性や比較的若い人にもおこります。
[症状]
骨量が減っただけでは、症状はありません。もろくなった骨が骨折することで、はじめて症状が現われてきます。
骨折する場所は、背骨(せぼね)(椎体(ついたい)=胸椎(きょうつい)と腰椎(ようつい))がもっとも多く、そのために、腰や背中の痛み、円背(えんぱい)(俗にいう猫背(ねこぜ)。腰ではなく、背中が曲がる)という状態が現われてきます。
しかし、まったく痛みがなく、いつのまにか円背になったり、身長が縮むといった人も少なくありません。
一方、腰や背中の痛みの原因は、骨粗鬆症以外にも多いものです。とくに50代前の人であれば、骨粗鬆症以外の病気が原因と考えるべきです。
背骨のつぎに多くみられるのは、手首の骨折です。この骨折は、60歳代にもっとも多くみられ、これ以上高齢になると、むしろ減少します。
骨粗鬆症でもっとも気をつけなければならない骨折は、股(また)のつけ根の骨折(大腿骨頸部骨折(だいたいこつけいぶこっせつ))です。
この部分の骨折は、70歳以降に急激に増加しますが、大多数は、転倒などによっておこります。お年寄りの寝たきりの原因になることがあるため、転ばないための予防がたいへん重要になります。
日本人の場合、椎体の骨折は確実に減ってきており、背中の曲がったお年寄りは少なくなってきています。
これに対して、大腿骨頸部骨折は、欧米の白人に比べれば、まだ半分以下とはいうものの、年々増加しており、大きな社会問題となっています。
大腿骨頸部骨折が増えた原因として、生活環境の変化、すなわち、たたみの上の生活から、洋風の生活へと変化し、足腰が弱くなって転倒しやすくなったため、ともいわれています。
[原因]
骨は、からだの他の組織と同じように、たえず形成と吸収をくり返していますが、このバランスがくずれることによって、骨量が減少してきます。
原発性骨粗鬆症のもっとも大きな原因は、老化と閉経による女性ホルモンの欠乏ですが、これは誰にでもおこる、一種の自然現象です。
その他の原因としては、カルシウムやビタミンDなどの摂取不足、栄養不良、運動不足などがあげられます。
また、続発性骨粗鬆症では、副腎皮質ホルモンの服用、関節リウマチなど、原因のはっきりしている場合もあります。
骨粗鬆症は男女差があり、女性のほうがなりやすいものです。また、人種別にみると、白人、黄色人種、黒人の順に多いとされています。
[検査と診断]
診断のためには、椎体のX線検査で骨折の有無と骨の萎縮の程度をみます。また、骨塩(骨に含まれるカルシウムやリンなどのミネラル)の量を調べ、その減少をたしかめることが必要です。
最近では、つぎのような骨粗鬆症の診断基準(表「原発性骨粗鬆症の診断基準」)がつくられています。
①X線写真で椎体骨折が認められる場合で、かつ骨萎縮度がⅠ度以上、あるいは骨塩量値が若い人の80%以下であれば、骨粗鬆症とする。
②X線写真で椎体骨折が認められない場合、骨萎縮度がⅡ度以上、あるいは骨塩量値が若い人の70%未満であれば、骨粗鬆症とする。
しかし、骨量が減少する病気は、骨粗鬆症以外にもたくさんあるので、十分な鑑別診断が必要です。
最近さかんになってきた骨粗鬆症検診では、単に骨量だけの測定が大部分ですので、それだけでは骨粗鬆症と診断はできません。
検診で、年齢に不相応な骨量の減少がみられたら、専門家による診断と治療が必要です。
[治療]
骨粗鬆症を予防するためには、適度な運動と日光浴、カルシウムを多く含んだ食事をとることがたいせつになります。
しかし、健康な人でも骨量は年齢とともに減少するものですから、年齢に応じた骨量があれば問題ありません。
薬物による骨折の予防効果については、一種のホルモン剤であるエストロゲン製剤を除けば、いまだに検討段階にあるとされています。
椎体に骨折があれば、痛みを取り除き、骨量を維持するような治療が行なわれます。
大腿骨頸部骨折に対しては、寝たきりにならないために、手術による治療が必要になります。
その他の骨折でも、整形外科医による診断と適切な治療が必要です。
●椎体骨折による疼痛(とうつう)の対症療法
横になって安静にし、消炎鎮痛薬などの使用により、できるだけ早く痛みを取り除き、日常生活に復帰できるようにします。
必要に応じてコルセットなどを用いることもあります。
●骨量維持・増加療法
ビタミンD製剤(活性型といって、体内ですぐに効果を発揮しやすいものが主流)、カルシトニン製剤、イプリフラボン製剤、エストロゲン製剤、ビタミンK製剤、ビスフォスフォネート製剤、カルシウム製剤などの薬剤が用いられます。
ふつう、これらの薬のうち1種類を連続、あるいは間欠的に使用しますが、場合によっては、多剤併用療法が行なわれることもあります。
薬の副作用などで気をつけねばならない点は、ビタミンD製剤では高カルシウム血症がおこることがあり、エストロゲン製剤では子宮がんや乳がんの発生の恐れがあることです。したがって、これらの薬剤を使用中は、指示された検査をきちんと受けることがたいせつです。またビタミンK製剤は、心筋梗塞(しんきんこうそく)などに用いられる抗凝血薬(こうぎょうけつやく)のワーファリン製剤を使用中の人は、併用できません。
いずれにしても薬は、専門医で正しい診断を受け、副作用に注意しながら使用することがたいせつです。
お年寄りの骨量は、若者なみに回復することはありません。同世代の平均値を目安とすべきでしょう。
●転倒の予防
目安にしたがった骨量が正常でも、転倒すれば骨折します。
これを防ぐには、日ごろから適度な運動をしたり、住環境の改善などの対策がもっとも重要です。
転倒による大腿骨頸部骨折がおこる場所は、自宅とその周辺、あるいは室内がもっとも多くなっています。
お年寄りは、さまざまな理由で転倒しやすくなっていますので、本人だけでなく、まわりの人の心くばりもたいせつです。
食の医学館 「骨粗鬆症」の解説
こつそしょうしょう【骨粗鬆症】
《どんな病気か?》
〈老化にともなう生理現象が、食生活の変化で若者にも増加〉
骨粗鬆症(こつそしょうしょう)は骨の主要材料であるカルシウムが不足することで起こります。もともとは、老化にともなう生理的現象(老人性骨粗鬆症)でしたが、外食や加工食品使用の増加などの食生活の変化や、スタイルだけを意識したダイエットにより、若年層にもみられるようになりました。
また、女性に多くみられるのも特徴です。女性は男性にくらべ、カルシウムを蓄積できる量が少なく、妊娠や授乳によってもカルシウムが失われてしまうこと、閉経(へいけい)後、急速に骨密度が減少することなどが、原因です。
若年層の骨粗鬆症も老人性と同様に骨の量が減り、“鬆(す)”が入ったようにスカスカの状態になってしまいます。そのため、骨折しやすくなったり、腰痛に悩まされたり、また、ひどくなると高齢者のように背が丸くなり、身長が縮んでしまうといった症状が現れます。
《関連する食品》
〈吸収しにくいカルシウム、効率的な摂取のくふうを〉
○栄養成分としての働きから
骨粗鬆症では、予防も治療中も、カルシウムの十分な摂取が第一です。1日に600mgの摂取が理想的ですが、カルシウムは吸収しにくいという特徴があるため、できるだけ効率よく摂取するくふうが必要です。
その点、牛乳はカルシウムが豊富なうえ、約40%と吸収率が高く、効率的にカルシウムを摂取することができます。チーズやヨーグルトも同様です。そして、サクラエビやしらすやジャコ、ヒジキなど、含有量の多いものを毎日欠かさず1品はとるように注意したり、ホウレンソウの3倍もカルシウムを含むコマツナなど、似たような食品でも含有量の多い食材を選ぶようにしましょう。
〈ビタミンDがカルシウムの吸収を助ける〉
また、カルシウムの吸収を助けるのがビタミンDです。イワシには、カルシウムもビタミンDも豊富です。サンマもビタミンDが豊富なので、カルシウムを多く含む食品とあわせて食べると相乗効果が得られます。
このほか、ビタミンKは骨を強くする栄養素で、納豆や青菜などに多く含まれ、骨粗鬆症を予防します。
○注意すべきこと
注意したいことは、食品添加物に含まれるリンの摂取をひかえること。リンは、せっかくとったカルシウムを排泄(はいせつ)させる作用があります。また、食物繊維の過剰もカルシウムの吸収を妨げるので、注意が必要です。
こつそしょうしょう【骨粗鬆症】
《どんな病気か?》
〈骨がもろくなり骨折をまねく。とくに女性に起こりやすい〉
骨粗鬆症(こつそしょうしょう)は、骨の質量(骨量)が減ったために骨がもろくなり、骨折しやすくなる病気です。
私たちの骨は、年齢とともに骨量が減少し、スカスカになっていきます。とくに女性に顕著で、更年期(こうねんき)に入ると、急速に骨量は減少していきます。
これは、年をとると骨をつくるカルシウムの吸収率が悪くなるのに加え、骨量を維持する働きのある女性ホルモンが、閉経によって分泌(ぶんぴつ)されなくなり、骨からカルシウムがどんどん溶けでてしまうためです。
ほかにカルシウムやビタミンDの摂取不足、それに運動不足も骨粗鬆症の原因になります。骨に適度な刺激を与えないと、骨をつくる働きも低下してしまいます。
気になる人は、骨密度を調べる骨粗鬆症検診を受け、自分の骨の状態を知っておくといいでしょう。
《関連する食品》
〈カルシウムの吸収をよくするビタミンDやマグネシウムを〉
○栄養成分としての働きから
カルシウムを効率よく摂取するには、牛乳や乳製品が最適です。牛乳には乳糖のほか、リジン、アルギニンなどのアミノ酸が含まれており、これらがカルシウムの吸収を高めるからです。
また牛乳のたんぱく質であるカゼインが体内で分解されてできるカゼインホスホペプチド(CPP)も、カルシウムの吸収を促進します。次に吸収率が高いのが魚で、骨ごと食べられるワカサギやイワシ、干しエビなどがおすすめです。
ビタミンDは、カルシウムの吸収を助ける栄養素で、サケやカレイなど、魚類に多く含まれています。カルシウムも豊富に含まれるイワシやキビナゴなら、一度に両方がとれて理想的です。
納豆やアシタバ、コマツナ、ホウレンソウに多く含まれるビタミンKには、骨からカルシウムがでていくのを抑える働きがあり、これもまた骨粗鬆症の予防や治療に重要な栄養素です。
ほかに、骨の正常な代謝を維持するマグネシウム(アーモンド、干しヒジキ)やダイズのイソフラボン、コラーゲンを合成して折れにくい弾力のある骨にするビタミンC(ブロッコリー、キウイ)も忘れずにとるようにしてください。
なお、マグネシウムとカルシウムの理想的な摂取バランスは1対2とされています。
カルシウムを多くとるときは、マグネシウムの摂取量も忘れずにふやしてください。
改訂新版 世界大百科事典 「骨粗鬆症」の意味・わかりやすい解説
骨粗鬆症 (こつそしょうしょう)
osteoporosis
骨が粗になることをいうが,骨の化学的組成には異常がなく,単位容積当りの骨質量が減少した状態で,骨全体から骨髄腔などの孔を除いた骨の絶対量の減少といってもよい。骨軟化症は骨組織へのカルシウムの沈着障害であり,骨の絶対量は同じでも類骨(まだ石灰化していない骨基質)の割合が骨に比べて多いもので,骨粗鬆症とは基本的に違う。海綿骨では骨梁の数と幅の減少が生じ,皮質骨(緻密骨)ではその幅が狭くなるとともに海綿化が起こり,骨は粗になる。
骨粗鬆症は特定の一疾患をいうのではなくて,各種の原因による骨質の病的減少の総称である。つまり,(1)老人性および閉経後骨粗鬆症,(2)内分泌性骨粗鬆症(末端肥大症,甲状腺機能亢進症などに生ずるもの),(3)先天性骨粗鬆症(骨形成不全症など),(4)不働性または外傷性骨粗鬆症(動かさぬことによる骨代謝異常によるもの)などを含んでいる。社会の高齢化により老人性骨粗鬆症は増加している。50歳以後の婦人に多く,背中や腰の痛みが主症状である。痛みは脊椎の細くなった骨梁の微小骨折が主原因とされるが,椎体がつぶれる圧迫骨折が生ずると動けないような激痛となる。しかし骨修復能は温存されているので,安静にしていれば骨折部は癒合して再び動けるようになる。圧迫骨折が多数の椎体に生ずると老人性円背,いわゆる腰の曲がった老人となる。現代は食事が良くなりカルシウム摂取量が増えたためか,腰の強く曲がった老人はあまりみられなくなった。
骨粗鬆症を防ぐためには,カルシウム含有の高い食物(牛乳,海草,小魚など)をとり,乳酸カルシウムなどを飲んでもよいが,またビタミンD3,タンパク質同化ホルモン,エストロゲン,カルシトニンなどの組合せによって,骨質の減少を防止しようとする方法も試みられている。腰痛には急性期に安静を保てば,しだいに日常動作が可能になる。一時的な軟性腰痛帯なども用いられるが,重い物を持ったり転んだりしないような日ごろの注意が必要である。
執筆者:山本 真
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
日本大百科全書(ニッポニカ) 「骨粗鬆症」の意味・わかりやすい解説
骨粗鬆症
こつそしょうしょう
osteoporosis
化学的に骨の成分の変化はないが、骨質全体が減少して組織的に骨皮質の幅が薄くなり、骨稜(こつりょう)も粗となった状態で、骨多孔症ともいう。骨折をおこしやすい。このような骨変化は、脊椎(せきつい)骨に著明に現れる。臨床的には内分泌異常による疾患にみられ、長期にわたって副腎(ふくじん)皮質ホルモン剤の治療を受けた者、長期間の安静および栄養不良者などにも認められるが、もっとも多いのは中高年者にみられる骨粗鬆症である。閉経後に急に骨量が減少するため、女性に多い。
骨粗鬆症では、脊椎骨の椎体が上下のへこんだ魚椎様変化をきたし、また椎体の圧迫骨折をおこしやすく、骨折によって椎体は扁平(へんぺい)となる。このような脊椎骨の変形と背腰筋などの筋力低下によって老人性円背(えんぱい)(俗にいう猫背)となる。背腰部の重圧感、疲労感、背腰痛などを訴える。また老人に多い大腿骨(だいたいこつ)頸部(けいぶ)骨折は、骨粗鬆症があるための病的骨折とされる。治療としては、背腰痛が強いときは安静を保ち、鎮痛剤などを投与して疼痛(とうつう)の除去を図る。また離床時には、コルセットを装着して歩行させる。入浴や温熱療法も鎮痛に役だつ。薬剤としてはカルシウム剤、ビタミンD剤、エストロジェン(エストロゲン)、カルシトニン、ビタミンK2などが用いられる。ほかの生活習慣病(成人病)と同じように、若いうちから予防することがたいせつである。カルシウムを十分にとることが必要で、牛乳を毎日1合(約0.2リットル)は飲用することがよいとされている。また適度な運動と日光に当たることが必要である。早期診断のために、人間ドックにおける検診や集団検診が行われている。
[永井 隆]
百科事典マイペディア 「骨粗鬆症」の意味・わかりやすい解説
骨粗鬆症【こつそしょうしょう】
→関連項目骨折|摂食障害|ペインクリニック|ベータカロチン|ホルモン補充療法
出典 株式会社平凡社百科事典マイペディアについて 情報
ブリタニカ国際大百科事典 小項目事典 「骨粗鬆症」の意味・わかりやすい解説
骨粗鬆症
こつそしょうしょう
osteoporosis
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
化学辞典 第2版 「骨粗鬆症」の解説
骨粗しょう症
コツソショウショウ
osteoporosis
老化に伴い骨量が減少し,骨がもろくなる疾患.とくに閉経後の女性に多い.微視的にみると,骨は絶えず吸収(溶解)と形成(新生)を繰り返し,そのバランスのうえに強度が保たれているが,閉経によるホルモンバランスの崩れなどにより,骨の吸収にかかわる破骨細胞のはたらきが相対的に強くなりすぎることが原因と考えられる.日本では500万人,アメリカでは2000万人近い人がこの疾患に悩まされている.
出典 森北出版「化学辞典(第2版)」化学辞典 第2版について 情報
生活習慣病用語辞典 「骨粗鬆症」の解説
骨粗しょう症
出典 あなたの健康をサポート QUPiO(クピオ)生活習慣病用語辞典について 情報
関連語をあわせて調べる
新暦の 4月後半から 5月の,梅雨前に日本列島が大きな移動性高気圧に覆われたときの晴天。発現期間は短い。もともとは旧暦 5月が梅雨にあたることから,梅雨の晴れ間の意味で,梅雨晴れ(つゆばれ)とも呼ばれ...