内科学 第10版 「泌尿器科的検査法」の解説
泌尿器科的検査法(腎・尿路系の疾患の検査法)
泌尿器科に特徴的な検査法として,泌尿生殖器の身体的検査,排尿機能検査,前立腺疾患の検査,尿路造影検査,尿路内視鏡検査,腹腔鏡検査などがある.
a.身体的検査
腎は後腹膜臓器であり,触診は双手診が基本である.側腹部領域において,呼吸を調節し腎を触知し,呼吸性移動の有無(腎腫瘤の診断と周囲臓器への浸潤)をみる.肋骨脊椎角(costovertebral angle:CVA)の叩打痛の有無は急性腎盂腎炎や尿路結石に伴う疝痛発作時の特徴的な所見である.下腹部の膨隆があれば尿閉による膀胱の尿貯留を疑ってみる.鼠径部の触診でリンパ節の腫脹,ヘルニアの有無そして停留精巣の部位診断を行う.陰囊内容の触診では乳児,青年男子に多い精巣腫瘍を見逃さないことが重要である.ほかには急性陰囊症(精索捻転症)とその鑑別(精巣上体炎,精巣炎)がある.陰囊部鈍痛,不妊を訴える患者に左鼠径部から陰囊上部にかけて怒張した精索静脈瘤を認めることがある.直腸診では正常成人男子の前立腺はクルミ大(約3~4 cm大)で,表面は平滑,中央溝を触知し,硬さは全体が均一な弾性軟で,圧痛はない.神経因性膀胱を疑う場合は肛門のトーヌスの具合も調べる.
b.排尿機能検査
頻尿,排尿困難,尿意切迫,尿失禁,など排尿に関する症状を下部尿路症状(lower urinary tract symptoms:LUTS)とよぶ.病態として前立腺肥大症などの下部尿路閉塞,過活動膀胱や低活動膀胱などの膀胱機能障害,括約筋機能不全,などが考えられる.まず詳細な問診と身体検査が重要で,必要に応じて尿流動態検査:ウロダイナミクスを行う.脳血管障害,脊椎疾患,糖尿病など神経障害を引き起こす原疾患に対する検索も同時に進める.
1)排尿日誌:
最も簡便な方法で,排尿時刻,排尿量,尿意切迫・失禁の有無などを2〜3日間,患者自身で記録してもらう.排尿回数,1回排尿量(膀胱容量),昼間・夜間尿量などがわかり,これだけでほぼ正確な臨床診断がつくことが多い.排尿状態を客観視することで患者へのフィードバック効果も期待できる.
2)残尿測定:
排尿障害を訴える患者では必須の検査である.病態が排出障害か蓄尿障害かを鑑別する.尿失禁を訴える場合,多量の残尿があれば溢流性尿失禁と診断できる.導尿による残尿測定は侵襲を伴うため,臨床の現場では超音波検査によっておおよその残尿量を測定することが多い.残尿測定専用の超音波スキャン装置も利用できる.残尿の正常値は30 mL以下と考えられており,多い場合は尿路通過障害や膀胱排尿筋収縮障害を示唆する.
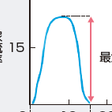
3)尿流動態検査:
排尿状態を客観的に評価する方法である.尿流量測定検査(uroflowmetry)は排尿時の尿流率(単位時間あたりの排尿量)を測定するものであるが,非侵襲的なため汎用される(図11-1-24).正常パターンは一相性の持続した山型のカーブである.排尿量が200 mL以下で,最大尿流率が15 mL/秒以上であれば膀胱より遠位部に閉塞はないと診断される.尿流率は器質的な下部尿路通過障害(前立腺肥大症,尿道狭窄,膀胱頸部硬化症)では最大,平均尿流率が低下し,排尿時間が延長する.また,機能的な下部尿路障害(排尿筋尿道括約協調不全,利尿筋収縮障害)では,断続的な排尿パターンをとりやすい.必要に応じて,膀胱内圧測定(cystometry)や排尿時に利尿筋圧をモニターする排尿圧尿流率同時測定(pressure-flow study)なども行われる.
4)パッドテスト:
尿失禁の定量検査である.水分摂取後の一定時間の運動を行い,その間のパッドの重量変化で失禁量を測定する.
c.前立腺疾患の検査
1)前立腺特異抗原(prostate specific antigen:PSA)
前立腺上皮から特異的に産生される糖蛋白である.前立腺癌の診断,治療効果判定,再発の診断,などに有用性が確立されている.血清PSA測定による前立腺癌スクリーニングが普及し,早期前立腺癌患者が急増している.スクリーニングの基準値としては,4.0 ng/mLまたは年齢階層別基準値が用いられることが多い.しかし,PSA軽度上昇例では前立腺肥大症や前立腺炎などが含まれており,診断特異性はあまり高くない.一方,4.0 ng/mL以下でも相当数の癌症例が見つかることが明らかになっており,基準値の見直しの必要性も指摘されている.
2)経直腸的超音波断層法(transrectal ultrasound:TRUS)
直腸内に超音波プローブを挿入することにより鮮明な前立腺画像が得られる(図11-1-25).前立腺辺縁領域や移行領域が判別可能で,前立腺重量も測定できる.前立腺癌病変は低エコー像を呈することが多いが,必ずしも一定しない.前立腺被膜の断裂像などから癌の被膜外浸潤を診断できることもある.
3)前立腺生検:
PSA異常高値,直腸診で癌の疑い,などの所見があれば前立腺生検の適応となる.TRUSガイド下に行うことを原則とし,経直腸的および経会陰的の2つのアプローチ法がある(図11-1-25).PSA高値で直腸診に異常のない前立腺癌が多く発見される現在,約10カ所前後の系統的多カ所生検が行われることが多い.前立腺癌の発見率は,PSA軽度上昇(4.1〜10.0 ng/mL)で25〜30%,中等度上昇(10.1〜20.0 ng/mL)で40〜50%,高度上昇(20.1 ng/mL以上)で約80%である.
d.尿路造影検査
造影剤を静脈内投与して尿路を造影する排泄性尿路造影法と経尿道的に逆行性に造影する方法がある.排泄性尿路造影法(drip infusion pyelography:DIP,intravenous pyelography:IVP)では尿路の形態異常・閉塞の有無,腎機能の予測などに有用である.超音波検査や高性能CTが普及したことであまり行われなくなった.MRI尿路造影は非侵襲的に尿路の形態をみることができる.
尿道狭窄の診断には逆行性尿道膀胱造影が用いられる.膀胱尿管逆流現象の有無は排尿時膀胱尿道造影(voiding cystourethrography:VCG)で診断する(図11-1-26).逆行性腎盂尿管造影法(retrograde pyelography:RP)は膀胱鏡下にカテーテルを尿管口から挿入して腎盂尿管を造影する方法である.閉塞などで上部尿路の情報が得られないときや分腎尿細胞診検査などで利用される.水腎症のドレナージと診断をかねて経皮的腎盂造影や腎瘻造設が行われることもある.
e.尿路内視鏡検査
細径内視鏡の発達により,尿道から腎盂腎杯まで全尿路が観察可能である.
1)膀胱尿道鏡:
肉眼的血尿,排尿障害そして慢性尿路感染症の原因検索に行われる(図11-1-27).腫瘍,炎症,結石の存在診断や,左右の尿管口を確認することによって血尿の部位診断を行う.おもに軟性膀胱鏡を用いて外来検査として行われることが多い.また軟性鏡では,硬性鏡では観察しにくい膀胱頸部を膀胱内から観察できる利点がある.
2)腎盂鏡・尿管鏡:
上部尿管からの血尿があり,画像診断で腫瘍との鑑別が困難な場合,尿細胞診が陽性で,画像診断で腫瘍の局在が明らかでない場合に行われる.細径の硬性鏡,軟性鏡のいずれも用いられる.
f.腹腔鏡検査
精巣が触診や画像診断で確認ができず腹腔内精巣が疑われる場合に適応となる.腹腔内から内鼠径輪に入る精索,精巣血管を確認する.確認できれば鼠径管以下で手術的に検索し,確認できなければ腎門部を含めた腹腔内を内視鏡で検索する.
g.その他の泌尿器科的検査
1)陰囊超音波検査:
陰囊腫大の原因検査に行われる.有痛性の場合は急性精巣上体炎,精巣炎,精索捻転症,無痛性の場合は精巣腫瘍,液貯留性疾患(陰囊水腫,精液瘤,精索水腫,鼠径ヘルニア)がある.有痛性では精索捻転症が,無痛性では精巣腫瘍が臨床的に重要で,前者は超音波ドプラ検査で精巣血流の有無の確認を,後者は精巣内の腫瘤の有無を確認するのがポイントである.
2)精液検査:
不妊を訴える男性の場合,最初に行う基本的検査である.一定期間禁欲後に射出された精液を用い,精子濃度,運動性,形態異常などを検査する.
3)性機能検査:
勃起障害(erectile dysfunction:ED)を訴える患者が対象となる.内分泌学的検査などの原因検索のほか,夜間勃起現象や陰茎の血流検査などがある.[荒井陽一]
出典 内科学 第10版内科学 第10版について 情報