内科学 第10版 「診断と病型分類」の解説
診断と病型分類(糖尿病)
概念
糖尿病は,インスリン作用の不足に基づく慢性の高血糖状態を主徴とする代謝疾患群である.この疾患群の共通の特徴はインスリン効果の不足であり,それにより糖,脂質,蛋白質を含むほとんどすべての代謝系に異常をきたす.本疾患群でインスリン効果が不足する機序には,インスリンの供給不全(絶対的ないし相対的)とインスリンが作用する臓器(細胞)におけるインスリン感受性の低下(インスリン抵抗性)とがある. 糖尿病の原因は多様であり,その発症には遺伝因子と環境因子がともに関与する.インスリン供給不全は,膵Langerhans島β細胞の量が破壊などによって減少した場合や,膵β細胞自体に内在する機能不全によって起こる.前者が比較的純粋に起こる場合と,膵β細胞のインスリン分泌機構の不全にインスリン感受性の低下が加わって起こる場合などがある.いずれの場合でも,機能的膵β細胞量は減少しており,臓器において必要なインスリン効果が十分に発現しないことが発症の主要な機構である.インスリン作用不足を軽減する種々の治療手段によって代謝異常は改善する. 糖尿病患者の代謝異常は軽度であればほとんど症状を表さないため,患者は糖尿病の存在を自覚せず,そのため長期間放置されることがある.しかし,血糖値が著しく高くなるような代謝状態では口渇,多飲,多尿,体重減少がみられる.最も極端な場合はケトアシドーシスや著しい高浸透圧・高血糖状態をきたし,ときには意識障害,さらに昏睡に至り,効果的な治療が行われなければ死に至ることもある. 代謝異常が長く続けば,糖尿病特有の合併症が出現する.網膜,腎,神経を代表とする多くの臓器に機能・形態の異常をきたす.これらの合併症に共通するものは細い血管の異常であり,進展すれば視力障害,ときには失明,腎不全,下肢の壊疽などの重大な結果をもたらす可能性がある.また糖尿病は動脈硬化症を促進し,心筋梗塞,脳卒中,下肢の閉塞性動脈硬化症などの原因となり,生命をもおびやかす(清野ら,2010;清野ら2012).
分類
1)成因分類と病期分類:
成因(発症機序)と病態(病期)は異なる次元に属するもので,各患者について併記されるべきものと考える.糖尿病の成因が何であっても,糖尿病の発病過程では種々の病態を経て進展するであろうし,また治療によっても病態は変化する可能性がある.たとえば糖尿病に至るある種のプロセス(たとえば膵β細胞の自己免疫機序による傷害)は血糖値が上昇しない時期からすでに始まる.また,肥満した糖尿病患者において体重の減量,食事制限によって耐糖能が著明に改善することは日常しばしば経験する.図13-2-11の横軸はインスリン作用不足の程度あるいは糖代謝異常の程度を表す.糖尿病とは代謝異常の程度が慢性合併症の危険を伴う段階に至ったものとしてとらえられる.糖尿病の中にもインスリン作用不足の程度によって,インスリン治療が不要のもの,血糖コントロールのためにインスリン注射が必要なもの,ケトーシス予防や生命維持のためにインスリン投与が必要なもの,の3段階を区別する. 用語として,成因分類には1型,2型という用語を用いる.糖尿病の病態(病期)を表す言葉としては,成因とは無関係にインスリン依存状態,インスリン非依存状態という用語を用いることができる.この場合,インスリン依存状態とはインスリンを投与しないと,ケトーシスをきたし,生命に危険が及ぶような状態をいう.ケトーシス予防や生命維持のためのインスリン投与は不要だが,血糖コントロールのためにインスリン注射が必要なものはインスリン非依存状態にある(清野ら,2010;清野ら,2012).
2)成因分類:
糖尿病と糖代謝異常の成因分類を表13-2-1に示す.1人の患者が複数の成因をもつこともある.また,現時点ではいずれにも分類できないものを分類不能とする. a)1型糖尿病:おもに自己免疫を基礎にした膵β細胞の破壊性病変によりインスリンの欠乏が生じて発症する糖尿病である.HLAなどの遺伝因子にウイルス感染などの何らかの誘因・環境因子が加わって起こる.ほかの自己免疫疾患の合併が少なくない.膵β細胞の破壊が進行して,インスリンの絶対的欠乏に陥ることが多い.典型的には若年者に急激に発症するとされてきたが,あらゆる年齢層に起こり得る. 多くの症例では発病初期に膵島抗原に対する自己抗体(膵島関連自己抗体)が証明でき,膵β細胞破壊には自己免疫機序がかかわっており,これを「自己免疫性」とする.自己抗体が証明できないままインスリン依存状態に至る例があり,これを「特発性」とする.ただし,自己抗体陰性でインスリン依存状態を呈する例の中で,遺伝子異常など原因が特定されるもの,清涼飲料水ケトーシスなどによって一時的にインスリン依存状態に陥るものは特発性には含めない.発症・進行の様式によって,劇症,急性,緩徐進行性に分類される(Imagawaら,2000). b)2型糖尿病:インスリン分泌低下やインスリン抵抗性をきたす複数の遺伝因子に,過食(特に高脂肪食)・運動不足などの生活習慣,およびその結果としての肥満が環境因子として加わりインスリン作用不足を生じて発症する糖尿病である. ⅰ)遺伝因子:大部分の症例では多因子遺伝が想定されている.全ゲノム相関解析(GWAS)により,日本人2型糖尿病遺伝子として,現在まで,20以上の遺伝子が同定されている(図13-2-12A).六回膜貫通型カリウムチャネルKCNQ1(Yasudaら,2008),ユビキチン化に関連するUBE2E2遺伝子が重要で,ともにインスリン分泌低下と関連する(図13-2-12B).また,欧米人で最も重要なTCF7L2やCDKAL1は日本人でも,2型糖尿病遺伝子である.一方,肥満やインスリン抵抗性と関連するPPARγやFTOも2型糖尿病遺伝子である.日本人の大規模GWASでは,計13個の2型糖尿病遺伝子が確認されたが,13個合わせると2型糖尿病のリスクを約6倍程度まで説明できる(図13-2-12B).これらの遺伝素因は,環境因子(生活習慣)と合わさって,2型糖尿病を発症させる.2型糖尿病遺伝子は,糖尿病発症の高リスク者の同定とその情報に基づくテーラーメイドの予防につながることが期待される.
ⅱ)環境因子: (1)食事:国民栄養調査によると総摂取エネルギー量は最近30年間でむしろ減少傾向にあるのに対し,動物性脂肪摂取比率は増え続け,戦後数十年で4倍以上となり,現在約26%となっている.その間糖尿病患者は増え続けており,動物性脂肪の摂取増加と糖尿病発症には密接な関係が示唆される. (2)身体活動:身体活動の低下も2型糖尿病の発症因子であることが示されている.身体活動の低下は,筋肉量の減少や,その他の機序で筋肉におけるグルコースや脂肪の酸化を減少させ,インスリン抵抗性を引き起こす. (3)肥満・内臓脂肪蓄積:肥満はインスリン抵抗性を増強させ,2型糖尿病発症の環境因子として大きな要因となる.肥満を引き起こす脂肪のなかでも内臓脂肪(腹腔内を中心につく脂肪)は皮下脂肪に比べて2型糖尿病の発症により密接に関与することが示されている.日本人の肥満は全年齢層の男性と閉経後の女性で有病率が高く,その多くが内臓脂肪蓄積と考えられる.肥満・内臓脂肪蓄積に伴う炎症性サイトカインの上昇,アディポネクチンの低下,それに伴う肝臓や骨格筋の異所性脂肪蓄積や炎症がインスリン抵抗性の現因として重視されている(Kadowakiら,2006).
個々の症例で2型糖尿病は,インスリン分泌低下とインスリン感受性低下の両者が発病にかかわっており,この両因子の関与の割合は症例によって異なる.インスリン非依存状態である糖尿病の大部分が2型に属する.膵β細胞機能はある程度保たれており,生存のためにインスリン注射が必要になることはまれである.しかし,感染などが合併するとケトアシドーシスをきたすことがあり得る.インスリン分泌では特に糖負荷後の早期の分泌反応が低下する.肥満があるか,過去に肥満歴を有するものが多い. c)特定の原因によるその他の型の糖尿病:これには2つのグループを区別する(表13-2-2). ⅰ)遺伝因子として遺伝子異常が同定された糖尿病: 現在までに,いくつかの単一遺伝子異常が糖尿病の原因として同定されている.これらは,①膵β細胞機能にかかわる遺伝子異常,②インスリン作用機構にかかわる遺伝子異常に大別される.それぞれの群は遺伝子異常の種類によってさらに細分化される.たとえば①にはインスリン遺伝子そのものの異常や,MODY(Fajans,1990)が含まれる.MODY1から6にはそれぞれHNF-4α,グルコキナーゼ,HNF-1α,IPF-1(PDX-1),HNF-1β,NeuroD1/Beta2の遺伝子異常が対応する.ミトコンドリア遺伝子異常(Kadowakiら,1994),アミリン遺伝子異常も①に含まれる.また最近,新生児糖尿病(neonatal diabetes)において膵β細胞のKATPチャネルを構成するKir6.2やSUR1の遺伝子異常が同定された(Gloyn,2004;Babenko,2006).②にはインスリン受容体遺伝子の異常などがある(Kasugaら,1994).
ⅱ)ほかの疾患,病態に伴う種々の糖尿病:種々の疾患,症候群や病態の一部として糖尿病状態を伴う場合がある.その一部は従来,二次性糖尿病とよばれてきた.膵疾患,内分泌疾患,肝疾患,薬物使用,化学物質への曝露,ウイルス感染,種々の遺伝的症候群などに伴う糖尿病がそれに含まれる. d)妊娠糖尿病:妊娠中にはじめて発見または発症した糖代謝異常で,「臨床診断」における糖尿病と診断されるものは除外する(詳細は糖尿病の診断の項のd.妊娠糖尿病を参照).成因論的には,妊娠を契機に糖代謝異常が顕在化するものが多いと推定される.妊娠自体が糖代謝悪化のきっかけになること,妊娠中は比較的軽い糖代謝異常でも母児に大きな影響を及ぼしやすいため,その診断,管理には非妊娠時とは違う特別の配慮が必要であること,妊娠中の糖代謝異常は分娩後にしばしば正常化すること,しかし妊娠中に糖代謝異常をきたしたものでは将来糖尿病を発症する危険が大きいこと,などの理由により,独立した1項目として取り扱う.
3)糖尿病の分類のための所見:
成因論的な病型分類を行うためには,次のような種々の臨床的情報を参照する必要がある.①糖尿病の家族歴,遺伝形式を詳しく聴取すること,②糖尿病の発症年齢と経過,③ほかの身体的特徴,たとえば肥満の有無,過去の体重歴,難聴(ミトコンドリア異常症),黒色表皮腫(強いインスリン抵抗性)などの有無に注意すること,④1型糖尿病の診断のためには,GAD抗体,IA-2抗体,インスリン自己抗体(IAA;インスリン使用前から存在),膵島細胞抗体(ICA),ZnT8抗体などの膵島関連自己抗体を調べること(いずれかの自己抗体が陽性であれば,1型糖尿病を示唆する根拠となる),⑤HLAの抗原型を調べること(日本人1型糖尿病と関連する疾病感受性HLAはDR4,DR9,疾患抵抗性HLAはDR2である.DR4,DR9は健常者にも多い型なので,これらがあっても1型糖尿病と断定できない.DR4やDR9をもたない場合,DR2をもつ場合などは1型糖尿病らしくないなど,補助的診断と考えるべきである.遺伝子レベル(DNAタイピング)でみた日本人1型糖尿病の主要疾病感受性ハプロタイプはDRB1*0405-DQB1*0401, DRB1*0901-DQB1*0303であり,これらハプロタイプをどのような組み合わせでもつかが,発症様式と関連している),⑥2型糖尿病で,インスリン分泌能とインスリン抵抗性に関しては,空腹時血中インスリンやC-ペプチド濃度の測定,糖負荷後のインスリン分泌反応,特別の場合には高インスリン・正常血糖クランプ法やミニマルモデル法など,⑦特定の原因によるその他の糖尿病のうち,表13-2-2のA(1),(2)に関しては遺伝子検査によって確定診断が得られる.ただし,これらの情報による糖尿病の成因分類は,必ずしも治療のためにすぐに必要なわけではない.表13-2-3に,1型と2 型の鑑別のポイントを整理した.
糖尿病の病態(病期)の判定は,臨床的所見(血糖値,その安定性,ケトーシスの有無,治療への反応),インスリン分泌能によって行う.インスリン分泌能の推定は,血中インスリン濃度測定(空腹時および糖負荷後,グルカゴン静注負荷後など),もしくは血中,尿中C-ペプチドの測定による.表13-2-4に,インスリン依存状態とインスリン非依存状態を判定するポイントを整理した.
診断
糖尿病の診断とは,対象者が前項で述べた疾患概念に合致することを確認する作業であり,慢性高血糖の確認は糖尿病の診断にとって不可欠である.表13-2-5に空腹時血糖値,75 g OGTT 2時間血糖値,随時血糖値,HbA1cの判定基準を示す.空腹時血糖値とは,前夜から10時間以上絶食し(飲水はかまわない),朝食前に測定したものをいう.OGTTについては後述する.随時血糖値では食事と採血時間との時間関係を問わない. また,強いストレスのある場合(感染症,心筋梗塞,脳卒中,手術時やその直後など)には,一過性に血糖が上昇することがある.したがって,緊急を要する著しい代謝異常がない場合には,高血糖の評価はストレスのある状況が収まってから行うものとする.
以下,まず個々の患者の臨床診断の方法について記し,その後で疫学調査,検診の場合について記す.
1)臨床診断:
臨床診断に当たっては,糖尿病の有無だけではなく,成因,病期,糖代謝異常の程度,合併症の有無とその程度についても,総合的に把握する必要がある.血糖値やHbA1cの検査結果の判定には「型」を付ける.これは検査結果の判定と,糖尿病という疾患(群)の診断とは異なるという立場に基づいている. a)診断の過程(表13-2-6,表13-2-7,図13-2-13):ⅰ)初回検査で,①空腹時血糖値≧126 mg/dL,②75 gOGTT 2時間値≧200 mg/dL,③随時血糖値≧200 mg/dL,④HbA1c(NGSP)≧6.5%のうちいずれかを認めた場合は,「糖尿病型」と判定する.別の日に再検査を行い,再び「糖尿病型」が確認されれば糖尿病と診断する.ただし,HbA1cのみの反復検査による診断は不可とする.また,血糖値とHbA1cが同一採血で糖尿病型を示すこと(①~③のいずれかと④)が確認されれば,初回検査だけでも糖尿病と診断してよい.HbA1cを利用する場合には,血糖値が糖尿病型を示すこと(①~③のいずれか)が糖尿病の診断に必須である. ⅱ)血糖値が糖尿病型(①~③のいずれか)を示し,かつ次のいずれかの条件がみたされた場合は,初回検査だけでも糖尿病と診断できる.
・糖尿病の典型的症状(口渇,多飲,多尿,体重減少)の存在
・確実な糖尿病網膜症の存在 ⅲ)過去において,上記ⅰ)~ⅱ)の条件が満たされていたことが確認できる場合には,現在の検査値が上記の条件に合致しなくても,糖尿病と診断するか,糖尿病の疑いをもって対応する必要がある. ⅳ)上記ⅰ)~ⅲ)によっても糖尿病の判定が困難な場合には,糖尿病の疑いをもって,3~6カ月以内に血糖値とHbA1cを同時に測定して再判定する. ⅴ)留意点として,空腹時血糖値を用いる判定の場合は,絶食条件の確認が特に重要である.1回目の判定が随時血糖値≧200 mg/dLで行われた場合は,2回目はほかの検査方法を用いることが望ましい.検査においては,原則として血糖値とHbA1cの双方を測定するものとする.また,表13-2-7に示すHbA1cが見かけ上低値になり得る疾患・状況がある場合には,必ず血糖値による診断を行う. b)経口糖負荷試験とその判定基準値:
ⅰ)経口糖負荷試験(OGTT):OGTTはグルコースを経口負荷し,その後の糖処理能を調べる検査であり,軽い糖代謝異常の有無を調べる最も鋭敏な検査法である.空腹時血糖値や随時血糖値あるいはHbA1c測定で,判定が確定しないときに,糖尿病かどうかを判断する有力な情報を与える.臨床の場では,表13-2-8に該当する場合にはOGTTを行って耐糖能を確認することが推奨される.実際,空腹時血糖値100 mg/dL以上の場合やHbA1c(NGSP)5.6%以上の場合には,①現在糖尿病の疑いが否定できないグループ,②糖尿病でなくとも将来糖尿病の発症リスクが高いグループ,が含まれることが明らかにされており,OGTT によってこれらを見逃さないことが重要である.ことに,①の場合にはOGTT が強く推奨され,②の場合にもなるべく行うことが望ましい.
糖尿病診断の目的には少なくとも,空腹時および2時間目の血糖値を測定する.臨床の場では,糖負荷前と負荷後120分のほかに,30,60分の採血も行い,さらに血中インスリンを測定すれば,糖尿病の診断をより確実にし,糖尿病発症のリスクを知るのに役立つ. ⅱ)OGTTの判定基準値:表13-2-5にOGTTによる血糖値の判定基準(糖尿病型,境界型,正常型)を示す.空腹時血糖値とOGTT2時間値についてそれぞれ表13-2-5のように正常域と糖尿病域を設定している. (1)糖尿病型:空腹時血糖値126 mg/dL以上,もしくはOGTT 2時間値が200 mg/dL以上のいずれかを満たすものを糖尿病型とよぶ. (2)正常型:数年の間には糖尿病を発症する可能性が低いものを正常型とする.空腹時血糖値110 mg/dL未満で,かつOGTT 2時間値が140 mg/dL未満のものを正常型とよぶ.日本糖尿病学会の従来の報告では正常型は「数年追跡しても糖尿病をほとんど発症しないもの」として,その血糖基準値が設定された.ただし,1999年の報告の正常型の上限はWHOのIGT(impaired glucose tolerance,耐糖能異常)基準値の下限と同じ値に定められた.国際基準値を重んじたことと,日本のデータでも,こうして定めた「正常型」から「糖尿病型」への悪化率は0.6~1.0%程度の低い数値だったことによる(門脇ら,2008). (3)境界型:正常型にも糖尿病型にも属さないものを境界型とする.「境界型」には糖尿病発症過程,糖尿病が改善した状態,インスリン抵抗性症候群,健常者がストレスなどで一時的に耐糖能悪化をきたしたもの,ほかの疾患により耐糖能が低下した状態など,不均一な状態が含まれる.この領域のものは,糖尿病特有の合併症をきたすことはほとんどないが,正常型に比べて,糖尿病を発症するリスクが高く,動脈硬化症のリスクも高い.米国糖尿病学会,WHOでは空腹時血糖値が軽度上昇したものをIFG(impaired fasting glucose,空腹時血糖異常)と名づけた.IFGを定義する空腹時血糖値は米国糖尿病学会では100~125 mg/dL(Gloynら,2004),WHOでは110~125 mg/dL(Babenkoら,2006)としている.日本糖尿病学会では空腹時血糖値が100 mg/dL以上のものの中には,OGTTによる境界型や糖尿病型が少なからずみられることから,100~109 mg/dLのものを正常高値とよぶこととした.ただし「正常型」の判定はOGTT 2時間値を併用して行われるので空腹時血糖値の基準値は110 mg/dL未満のままとする.日本糖尿病学会の境界型はIGTと狭義のIFG(IGTではなく空腹時血糖値のみが上昇するもの)を合わせたものに合致する.個人別でみると,IGTとIFGとは一致しない場合が多い(図13-2-14). 正常型であっても,空腹時が100 mg/dL以上のものおよび1時間値が180 mg/dL以上のもの(急峻高血糖)では糖尿病型に進展するものの比率が高く,境界型に準じた経過観察が望ましい.また糖尿病では血糖値の上昇に比してインスリン値の早期の上昇が低い(糖負荷後30分間のΔIRI/ΔPG(μU/mL/mg/dL)が0.4以下)という特徴があり,特に境界型でこの特徴を示すものは糖尿病へと進展するリスクが高いことが報告され,糖尿病の重要な特質であると考えられている.
2)疫学調査:
疫学調査の目的は,集団における糖尿病や糖代謝異常の有病率(頻度,prevalence),発生率(罹患率,incidence)を推定し,それらの危険因子を調べることである.この場合には血糖値を反復検査することは通常困難である.空腹時血糖値,OGTTの再現性は各個人については良好とはいえないが,集団における血糖値の分布や平均値には再現性がある.したがって,糖尿病の頻度を推定する場合には,1回の検査だけによる「糖尿病型」の判定を「糖尿病」と読み替えてもよい(表13-2-6).空腹時採血は,被験者が絶食時間を十分守ったかどうかを確認することがむずかしいので,なるべくHbA1c(NGSP)≧6.5%の基準を用いる.
3)検診:
検診の目的は,糖尿病およびその高リスク群を見逃すことなく検出することである.そのためには血糖値,HbA1cの測定のみならず,家族歴,体重歴,妊娠・出産歴,現在の肥満の有無,血圧,合併症に関する所見などの情報も収集して,糖尿病を発症する恐れの大きい対象を選別すべきである.糖尿病の有無の判定は,臨床的診断にゆだねられるべきである.
2008年4月から,医療保険加入者40~74歳を対象に第一期5年間の「特定健康診査・特定保健指導」が実施された.2013年4月からはその第二期5年間が開始される.この健診システムの基本的な考えは,内臓脂肪型肥満に着目した生活習慣予防のために保健指導を必要とするものを検出することである.保健指導を受ける対象者は,OGTT 2時間値14 mg/dL(境界型の下限)に相当する空腹時血糖値100 mg/dL(正常高値の下限)以上,およびこれらに対応するJDS値で表記したHbA1c(NGSP)5.6%以上のものとされている.糖尿病予防の立場からは,腹囲やBMIの基準を満たさない場合でも,以下のように取り扱うものとする(表13-2-8).① 空腹時血糖値またはHbA1cが受診勧奨判定値に該当する場合(空腹時血糖値≧126 mg/dLまたはHbA1c(NGSP)≧6.5%,糖尿病が強く疑われるので,直ちに医療機関を受診させる.② 空腹時血糖値が110~125 mg/dLまたはHbA1c(NGSP)が 6.0~6.4%の場合,できるだけOGTTを行う.その結果,境界型であれば追跡あるいは生活習慣指導を行い,糖尿病型であれば医療機関を受診させる.③ 空腹時血糖値が100~109 mg/dLまたはHbA1c(NGSP)が5.6~5.9%の場合,それ未満の場合に比べ将来の糖尿病発症や動脈硬化発症リスクが高いと考えられるので,ほかのリスク(家族歴,肥満,高血圧,脂質異常症など)も勘案して,情報提供,追跡あるいはOGTTを行う.
4)妊娠糖尿病:
妊娠中の糖代謝異常には,糖尿病が妊娠前から存在している糖尿病合併妊娠(preexisting diabetes)と,妊娠中に発見される糖代謝異常(hyperglycemic disorders in pregnancy)がある.後者には,妊娠糖尿病(gestational diabetes mellitus:GDM)と妊娠時に診断された糖尿病(overt diabetes)の2つがある. GDM診断の意義は,糖尿病に至らない軽い糖代謝異常でも児の過剰発育が起こりやすく周産期のリスクが高くなること,ならびに母体の糖代謝異常が出産後いったん改善しても,一定期間後に糖尿病を発症するリスクが高いことにある.GDMの定義は幾多の歴史的変遷を経たが,2008年に妊娠時の軽い高血糖が児に及ぼす影響に関する国際的な無作為比較試験Hyperglycemia and Adverse Pregnancy Outcome Study(HAPO Study)の結果が報告され(2008),周産期合併症の増加などに着目したエビデンスに基づいて,GDMの定義,診断基準,スクリーニングに関する勧告が出された.これを踏まえ,国際的な指針との整合性を考慮し,わが国におけるGDMの定義としては「明らかな糖尿病」を除外し,International Association of Diabetes and Pregnancy Study Groups(IADPSG)Consensus Panel(2010)に従ってGDMの診断基準を改訂することとした.妊娠前から糖尿病があった場合にはGDMに比し胎児に奇形を生ずるリスクが高まる(表13-2-9).
GDMのリスク因子には,尿糖陽性,糖尿病家族歴,肥満,過度の体重増加,巨大児出産の既往,加齢などがある.GDMを見逃さないようにするには,初診時およびインスリン抵抗性の高まる妊娠中期に随時血糖値検査を行い,100 mg/dL以上の陽性者に対してOGTTを施行して診断する.空腹時血糖値≧92 mg/dL,1時間値≧180 mg/dL,2時間値≧153 mg/dLの1点以上を満たした場合にGDMと診断する.ただし,「臨床診断」における糖尿病と診断されるものは除く.[門脇 孝]
■文献
Kadowaki T, Kadowaki H, et al: A subtype of diabetes mellitus associated with a mutation of mitochondrial DNA. N Engl J Med, 330: 962-968, 1994.
清野 裕,南條輝志男,他:糖尿病の分類と診断基準に関する委員会報告.糖尿病,53: 450-467,2010.清野 裕,南條輝志男,他:糖尿病の分類と診断基準に関する委員会報告 (国際標準化対応版). 糖尿病,55: 485-504,2012.
Imagawa A, Hanafusa T, et al: A novel subtype of type 1 diabetes mellitus characterized by a rapid onset and an absence of diabetes-related antibodies. Osaka IDDM Study Group. N Engl J Med, 342: 301-307, 2000.

表13-2-1

表13-2-2

表13-2-3

表13-2-4

表13-2-5

表13-2-6

表13-2-7

表13-2-8

表13-2-9
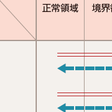
図13-2-11

図13-2-12A
図13-2-12B
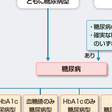
図13-2-13

図13-2-14
出典 内科学 第10版内科学 第10版について 情報

