家庭医学館 の解説
とくはつせいめんえきせいけっしょうばんげんしょうせいしはんびょうあいてぃーぴー【特発性(免疫性)血小板減少性紫斑病(ITP)】
[原因]
[症状]
[検査と診断]
[治療]
[日常生活の注意]
[どんな病気か]
原因となるほかの病気があるわけではないのに、血小板の数が減って紫斑ができる状態です。英語の病名(Idiopathic Thrombocytopenic Purpura)を略して、ITPともいいます。
血小板の減少をともなう病気はいろいろあるので、それらの病気が原因でないことを確かめ(除外診断(じょがいしんだん))、この病気であると決めるために、さまざまな診察や検査が必要になります。
特発性血小板減少性紫斑病には、血小板の減少が急におこる急性特発性血小板減少性紫斑病(急性ITP)と、徐々におこってくる慢性特発性血小板減少性紫斑病(慢性ITP)の2つのタイプがあります。
■急性特発性血小板減少性紫斑病(きゅうせいとくはつせいけっしょうばんげんしょうせいしはんびょう)
子どもに多くみられ、発生数に男女差はありません。なんのきっかけもなく発病することもありますが、風疹(ふうしん)や麻疹(ましん)(はしか)などのウイルス感染症にひきつづいておこることがあります。
■慢性特発性血小板減少性紫斑病(まんせいとくはつせいけっしょうばんげんしょうせいしはんびょう)
思春期以降の女性に多くみられます。徐々に発病するために、発病の時期がはっきりせず、自然に治ることはほとんどありません。
なお、特発性血小板減少性紫斑病は、厚労省の特定疾患(とくていしっかん)(難病(なんびょう))に指定されています。医療費の自己負担分は、公費の補助が受けられます。
[原因]
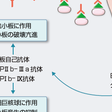
急性特発性血小板減少性紫斑病は、ウイルスなどの感染を防ぐために免疫(めんえき)がはたらいて、抗体(こうたい)がつくられ、これが抗原(こうげん)(ウイルスなど)と結合してできた免疫複合体(めんえきふくごうたい)が、偶然に血小板と結合する性質をもってしまうためにおこると考えられています。
また、慢性特発性血小板減少性紫斑病は、血小板を抗原とする抗体ができてしまい、抗原抗体反応で血小板が減少する自己免疫疾患(じこめんえきしっかん)(免疫のしくみとはたらきの「自己免疫疾患とは」)の一種と考えられています。
どちらにしても免疫の異常が関係していると思われるので、免疫性血小板減少性紫斑病(めんえきせいけっしょうばんげんしょうせいしはんびょう)とも呼ばれていますが、検査しても原因と思われる抗体が見つからない場合もあります。
[症状]
皮膚に点状出血がみられ、鼻、歯ぐき、尿路(にょうろ)などから出血しやすくなります。女性では、性器からの出血や月経過多(げっけいかた)もおこります。
これらの症状が、急性では急激におこり、慢性では徐々におこってきます。
重症になると、胃腸などの消化管や頭蓋内(ずがいない)での出血をおこして、生命が危険になることもあります。
ひどい貧血、発熱、リンパ節の腫(は)れなどはみられません。
●受診する科
この病気の可能性がある場合、かかりつけの医師と相談し、血液専門医を紹介してもらいましょう。
[検査と診断]
どんな部位に出血しやすいか、いつ症状が始まったかなどについて聞かれます。この病気は、除外診断で決まるので、発熱、リンパ節の腫れ、関節の痛みや腫れ、発疹(ほっしん)などの症状があるかないか、使っている薬剤によるものかどうかが、たいせつな手がかりになりますので、正確に答えてください。
ついで、つぎのような検査が行なわれます。
●末梢血検査(まっしょうけつけんさ)
手などの静脈から血をとって検査します。血小板の数が血液1mm3あたり10万個以下に減っています。
特発性血小板減少性紫斑病なら、赤血球(せっけっきゅう)や白血球(はっけっきゅう)の数に異常がないのが原則ですが、大量の出血があると、赤血球の減少と白血球の増加がみられることがあります。
●血液凝固検査(けつえきぎょうこけんさ)
血液の固まりぐあいを調べる検査です。この病気であれば、なかなか固まらないので出血時間の延長と、血小板の不足による毛細血管(もうさいけっかん)の弱まり(抵抗性(ていこうせい)の減弱(げんじゃく))がみられますが、そのほかの凝固検査に異常はみられません。ただし、末梢血検査で血小板数の減少がはっきりしていれば、出血時間の検査は必要ありません。
●骨髄検査(こつずいけんさ)
針を骨に刺して骨髄液をほんの少しとり、調べる検査です。骨髄の造血細胞(ぞうけつさいぼう)に異常があって血小板が減少することがあるので、そうした病気ではないことを確かめます。
この検査でも、赤血球や白血球の造血にはなんの異常もみられません。
●その他の検査
血小板の寿命が短くなっていることを確かめる検査、血小板に結合する抗体(免疫グロブリンG)の血液中の量が増えていることを確かめる検査などをすると、診断の助けになります。
また、ほかの病気が原因でおこる症候性血小板減少性紫斑病(しょうこうせいけっしょうばんげんしょうせいしはんびょう)でないことを確かめる検査もたいせつです。
ほかに、遺伝性の血小板減少症の可能性を除くため、家族の人の血液検査が必要になることもあります。
[治療]
急性の患者さんの約90%は、数週間から数か月間で、自然に治ってしまいます。
しかし、血小板の減少がひどく、重要な臓器から出血する危険があると判断された場合は、ステロイド(副腎皮質(ふくじんひしつ)ホルモン)の使用、血小板の輸血(成分輸血(せいぶんゆけつ))などが行なわれます。
慢性の患者さんのうち、血液1mm3中の血小板数が5万個以上あれば軽症なので、治療をせずに経過をみます。
血小板数が5万個以下である場合は、つぎのような順序で治療します。
①ステロイドの使用
1日に体重1kgあたり1mgのプレドニゾロンを、4週間続けて使用し、その後、1~2週間ごとに5~10mgずつ減らしていきます。
こうして8~12週間かけて1日10mgまで減らし、その後はこの量を続けます。薬を減らすのは、この薬の副作用を予防するためです。
この治療で、約80%の人は血小板が増加しますが、薬の量を減らすと血小板数も減少することが多く、この治療だけで治ったり軽快する人は、全患者さんの3分の1くらいです。
②脾臓摘出(ひぞうてきしゅつ)(脾摘(ひてき))
血小板は、おもに脾臓で分解されるので、脾臓を摘出します。ステロイドを使えない患者さんや、ステロイド療法を続けても血小板数が5万個以上にならない場合は、脾臓摘出を考えます。
ふつう、ステロイドを使い始めて6か月たったところで、手術をするかしないかの判断をします。
脾臓の摘出をすると、約半数の人はステロイドが必要なくなります。残りの半数の人も薬の量を減らすことができます。
脾臓摘出をすると、子どもは感染症にかかりやすくなります。しかし、おとなでは、ほとんど副作用などの影響はありません。
③免疫抑制薬の使用
ステロイド療法や脾摘が無効であったり、できない人には、免疫抑制薬を使用します。
いろいろな使用方法がありますが、一例をあげると、プレドニゾロンを1日体重1kgあたり0.4mgと、シクロホスファミドないしアザチオプリンを1日体重1kgあたり1~2mg併用します。
4週間続けて効果をみ、プレドニゾロンは、なるべく早く減量、ないし中止し、ほかの薬剤は有効なら使用を続けます。
④その他の治療
白血病治療薬の硫酸(りゅうさん)ビンクリスチン、男性ホルモン誘導体のダナゾール、ビタミンCの大量使用、抗ハンセン病薬、α(アルファ)インターフェロンなどは、治療がうまくいかないときに使われることがあります。
特発性血小板減少性紫斑病では血小板を輸血しても、体内ですぐに壊されてしまいますので、重要な臓器の出血を防ぐ緊急の必要があるときにだけ行なわれます。
また、血液に含まれるたんぱく質であるγ(ガンマ)グロブリンを自然に近い形で大量に点滴する療法もあります。
使用を続けて5日目ころから、血小板数が増え、7日後にピークに達しますが、それ以後は減少し、使用前の血小板数にもどってしまいます。
効果が続かないので、手術、出産、重要な臓器の出血など、かぎられた場合にだけ行なわれます。
[日常生活の注意]
血小板数が正常になり、治療をやめても減らなくなれば、ふつうの生活ができます。
ただし、年に1回は、治療を受けた医療機関に行き、血液検査を受けることが必要です。
血小板数の回復が十分でない場合は、1~2週間に1度、通院して外来で診察、治療を受けます。
出血しやすいので、激しい運動はさけるようにしましょう。
内科学 第10版 の解説
特発性血小板減少性紫斑病(血小板/凝固系の疾患)
特発性血小板減少性紫斑病は,ほかの基礎疾患や薬剤などの原因が明らかではないにもかかわらず,血小板の破壊が亢進し減少する後天性の疾患である.欧米では特発性(idiopathic)というよりは,免疫性(immune)あるいは自己免疫性(autoimmune)という表現が用いられることが多く,primary immune thrombocytopeniaとの用語が定着しつつある.ITPの成因の詳細はいまだ不明であるが,主体となる血小板減少機序は,血小板に対する自己抗体により血小板が早期に網内系で破壊されるためと考えられている.
ITPはその発症様式と経過より,急性型と慢性型に分類され,6カ月以内に自然寛解する病型は急性型,それ以後も血小板減少が持続する病型は慢性型と分類される.急性型は小児に多くみられ,ウイルス感染を主とする先行感染を伴うことが多い.一方,慢性型は成人女性に多く,内科においてITPといえば一般的に慢性型を指している.しかしながら,発症時に急性型か慢性型かを区別することはきわめて困難であり,実際には発症後6カ月経過した時点において,6カ月以内に寛解したものを急性型,そうでないものを慢性型として分類することになる(表14-11-6).
疫学
わが国における年間発症率は人口10万人あたり1.5~3.3人と推計される.慢性ITPは従来20~40歳代の若年女性に発症することが多いとされていたが,2004〜2007年の調査では従来のピークに加え,60~80歳での発症ピークが認められるようになってきている.高齢者の発症には男女比に差はない.急性ITPは5歳以下の発症が圧倒的である(表14-11-6).
病態生理
ITPの主たる病態は,血小板の破壊亢進である.ITPにおいては,基本的には赤血球系や白血球系において,形態異常や数の異常を認めない.慢性ITPでは血小板は抗血小板自己抗体(おもにIgG)により感作されている.この感作血小板は,早期に脾臓などの網内系においてマクロファージなどに存在する免疫グロブリンのFc部分に対する受容体(Fc受容体)を介して捕捉され,破壊される.さらに,血小板抗体は骨髄巨核球にも結合するため,巨核球の成熟障害や細胞障害を誘導し,血小板産生の抑制にも作用することが明らかとなってきた.つまり,ITPにおける血小板減少には血小板破壊亢進とともに血小板産生障害も関与している.
ITPでは,脾臓がおもな血小板破壊部位であるとともに,血小板抗体産生部位でもある(図14-11-5).血小板自己抗体の標的に関しては,血小板膜糖蛋白GPⅡb-ⅢaおよびGPⅠb-Ⅸがその主要な標的抗原であることが示されている.
臨床症状
皮下出血,歯肉出血,鼻出血,性器出血などの皮膚粘膜出血が主症状である.血尿,消化管出血,吐血,網膜出血を認めることもある.高度の粘膜出血を認める場合は頭蓋内出血をきたす危険があり,早急な対応が必要である.血友病など凝固因子欠損症でみられる関節内出血は,ITPでは通常認めない.
検査成績
血小板減少以外に特に異常所見を認めないが,出血の持続により貧血を示すことがある.白血球数,白血球分類には特に異常を認めない.出血時間は延長.凝固検査は正常.骨髄検査では,巨核球数は正常あるいは増加しており,そのほかに特に異常を認めない.
診断
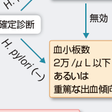
ITPの診断に関しては,いまだにほかの疾患の除外診断が主体となる.診断基準としては,1990年に改定された旧厚生省特定疾患特発性造血障害調査研究班の診断基準がある.詳しい病歴の聴取や身体所見,ときには骨髄穿刺により先天性血小板減少症や薬剤性血小板減少症,さらには血小板産生障害に起因する骨髄異形成症候群や再生不良性貧血などの鑑別を行う.また,血小板数が3万~5万/μL以下の症例で無症状の場合には,EDTA依存性偽性血小板減少症を除外する必要がある【⇨14-5-6)】.
補助診断として以下のような特異的な検査が開発されている.血小板膜糖蛋白GPⅡb-ⅢaもしくはGPⅠb-Ⅸに対する自己抗体検出のITPの診断的意義は高いが,その検出感度はITPの約50%と低い.一方,ITP血小板において血小板結合IgG(platelet-associated IgG:PAIgG)が増加しているが,PAIgG上昇はITPに特異的ではなく,その診断的意義は少ない.ITPでは幼若血小板の指標としての網状血小板比率が増加しており,血清トロンボポエチン値は正常ないしは軽度増加しているのみである.他方,再生不良性貧血など造血障害による血小板減少では血清トロンボポエチン値は著増する.これらの検査はITPの病態に基づく診断法であるが,日常臨床での使用には至っていない.
経過・予後
ITPでは血小板数が3万/μL以上では死亡率は正常コントロールと同じであるが,3万/μL以下だと出血や感染が多くなり死亡率が約4倍に増加すると報告されており,3万/μL以上であれば比較的予後は良好である.
治療
一般的に血小板数は3万/μL以上を維持するように努める.血小板が3万/μL以上で出血傾向が軽微な場合は,無治療での経過観察とする.血小板数が3万/μL未満あるいは出血傾向を認める場合が治療の対象となるが,標準治療は副腎皮質ステロイド,ステロイドが無効な場合は脾摘療法である.Helicobacter pylori除菌療法の有効性が示され,2010年に保険適用となり,H. pylori感染ITPには第一選択となる.除菌療法奏効ITP例のうち約60~70%において血小板増加が認められる.2011年には,新たな分子標的薬,トロンボポエチン受容体作動薬が市販されている.本剤は巨核球のトロンボポエチン受容体に作用して血小板産生を増加させる.本剤の使用は難治例に限定されるが,奏効率は約80%と良好である.2012年度に作成された成人ITP治療の参照ガイドを図14-11-6に示す. 重篤な出血を認める症例や摘脾など外科的処置が必要な症例には,ガンマグロブリン大量療法やメチルプレドニゾロンパルス療法にて血小板数を速やかに増加させ出血をコントロールする必要がある.血小板輸血は一般には行わないが,緊急の場合には血小板輸血も併用する.[冨山佳昭]
■文献
Cines DB, Blanchette VS: Immune thrombocytopenic purpura. N Engl J Med, 346: 995-1008, 2002.
冨山佳昭:特発性血小板減少性紫斑病.臨床血液,49: 1298-1305, 2008.
藤村欣吾,他:成人特発性血小板減少性紫斑病治療の参照ガイド2012年版,臨床血液,53: 433-442, 2012.
出典 内科学 第10版内科学 第10版について 情報
日本大百科全書(ニッポニカ) の解説
特発性血小板減少性紫斑病
とくはつせいけっしょうばんげんしょうせいしはんびょう
止血に重要な役割を演ずる血小板が明らかな原因なしに著しく減少し、皮下に大小不同の出血が突然おこって紫斑を生ずる疾患で、成因や治療について決定的なものがなく、厚生労働省指定の特定疾患(難病)の一つ。ITP(idiopathic thrombocytopenic purpura)と略称され、ウェルホーフ病ともよばれる。
血小板減少ないし血小板寿命の短縮(正常では8~10日であるが1~3日となる)の成因については明らかでないが、なんらかの血小板破壊因子の存在が推測されており、また自己免疫によるとする見解も有力視されている。血小板は血液1立方ミリ中に25万~35万あるといわれるが、これが6万以下になるとなんらかの出血症状がみられる。高度なITPでは2万以下、ときにはまったく消失することもある。主症状は特有の紫斑で、全身の皮下や粘膜下にみられる点状出血や斑状出血のほか、歯肉出血、鼻出血、女性の場合は月経過多などの出血症状が継続的あるいは断続的にみられる。重症の場合は腸管や腎臓(じんぞう)から出血し、失血による二次的貧血によって衰弱する。通常2~3週間で軽快するが、長期にわたって再発を繰り返す場合も少なくない。小児には急性型で重症のものが多く、女性では慢性型で中等度のものが多い。また小児ではほとんど男女差がみられず、成人では男女比がほぼ1対2で、15歳以後では女性に顕著に多くみられ、25~29歳と50~54歳にピークがあることなどから、女性特有の性周期や妊娠・出産といった要因を重視する報告もある。治療には副腎皮質ステロイド剤や免疫抑制剤を用いるほか、脾臓(ひぞう)摘除や血小板輸血も行われる。また、血管強化剤や凝固促進剤なども使われるが、効果は確実ではない。
なお、薬物中毒、感染症、放射線障害、再生不良性貧血、全身性エリテマトーデスなど血小板減少がみられる疾患も多くあり、これらは特発性に対して続発性血小板減少性紫斑病とよばれる。したがって、ITPの診断にはこれらの除外診断が必要とされる。
[伊藤健次郎]
ブリタニカ国際大百科事典 小項目事典 の解説
特発性血小板減少性紫斑病
とくはつせいけっしょうばんげんしょうせいしはんびょう
idiopathic thrombocytopenic purpura; ITP
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
世界大百科事典(旧版)内の特発性血小板減少性紫斑病の言及
【紫斑病】より
…原因には,薬剤・化学物質,放射線によるもの,感染,骨髄疾患,血管腫,血小板無力症,ウィスコット=アルドリッチ症候群などによる二次的なものと原因不明のものとがある。原因不明のものは特発性血小板減少性紫斑病とよばれるが,抗血小板による自己免疫とも考えられている。治療としては,安静,止血剤の使用のほか,輸血,血小板輸血,副腎皮質ホルモン剤や免疫抑制剤の服用,脾臓の摘出などを行う。…
※「特発性血小板減少性紫斑病」について言及している用語解説の一部を掲載しています。
出典|株式会社平凡社「世界大百科事典(旧版)」
関連語をあわせて調べる
1 花の咲くのを知らせる風。初春から初夏にかけて吹く風をいう。2 ⇒二十四番花信風...