内科学 第10版 「心臓カテーテル検査」の解説
心臓カテーテル検査(検査法)
心臓カテーテル検査においても進歩が認められる.カテーテル,ガイドワイヤーなどの素材,性能の向上,またカテーテル挿入部位として大腿動脈に代わり橈骨動脈が使用されるなどダウンサイジングも進められており,以前と比べるとより低侵襲かつ短時間に施行することが可能となってきている.また血管内超音波検査,光干渉断層法(OCT)による冠動脈の詳細な評価,プレッシャーワイヤーによる冠血流予備能(FFR)の評価も近年広く施行されるようになり,冠動脈形成術の適応決定,治療方針決定に重要な役割を果たすようになってきている.本項では診断手技としての心臓カテーテル検査に焦点を合わせ,カテーテルアブレーション,冠動脈形成術など治療に関しては他項に譲る.また冠動脈造影検査,心血管造影検査については別項【⇨5-5-8),9)】が設けてあるため概略を述べるにとどめ,本項ではその他の心臓カテーテル検査を中心に検査の目的別に解説する.
(1)圧測定
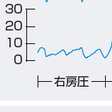
Swan-Ganzカテーテルは右房圧,右室圧,肺動脈圧,肺動脈楔入圧を評価するのに最も一般的に使用される(図5-5-47).また同カテーテルにて熱希釈法を用いて心拍出量の測定も行われる.一般的に造影剤使用の影響を避けるため造影検査に先立って施行される.Swan-Ganzカテーテルを挿入する際はカテーテル先端のバルーンを1.5 mLほどの空気で膨らませ血流に乗せて進める.心臓カテーテル検査室で施行する場合はX線透視下にカテーテル先端の位置を確認しながら行い通常は肺動脈楔入圧,肺動脈圧,右室圧,右房圧の順に心内圧の測定を行う(図5-5-48).X線透視を使用しない場合は先端部の圧を観察しながら挿入するが穿刺部から右房までのおおよその距離を把握しておく必要がある(表5-5-10). 右房圧は心房収縮に一致するa波,心室収縮による三尖弁輪の下方への牽引によるx谷,心室収縮に伴う三尖弁輪の心房側への移動と静脈灌流により生じるv波,房室弁の解放後の心房から心室への血液流出によるy谷により形成される.肺動脈楔入圧は肺毛細血管を介して肺静脈つまり左房圧が伝播されたものでやはりa波,x谷,v波,y谷から形成される.各成分の異常を観察することで三尖弁逆流や僧帽弁逆流でみられるv波の増高などの異常所見のみならず,肺高血圧や収縮性心膜炎などに特徴的な所見を得ることもできる.右心カテーテル検査で測定される圧,その他の指標の正常値を表5-5-11に示す.
(2)心拍出量測定
心拍出量の測定はサーミスタ付きSwan-Ganzカテーテルで熱希釈法により求める方法が最も汎用される.熱希釈法により心拍出量は以下の式で与えられる.
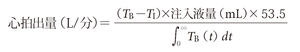
ここでTBは血液温度,TIは注入液の温度であり,分母は血液温度変化の積分値である.よって熱希釈曲線の曲線下面積が大きいほど心拍出量が小さくなることがわかる(図5-5-49).心拍出量は通常L/分で表され,体表面積で除して補正したものを心係数とよびL/分/m2で表される.熱希釈法ではシャント性心疾患,重症の三尖弁閉鎖不全症などでは正確な評価が困難であり,そのような場合ではFick法が用いられる.Fickの原理とは“特定の物質がある臓器で摂取または生成される際,流入動脈と流出静脈の血液内のその物質の濃度差と血流量との積が物質の摂取量または生成量になる”というものである.これを肺,酸素に適用すると“一定時間における酸素消費量すなわち肺での酸素摂取量は動脈と静脈の酸素含量の差と心拍出量の積に等しい”となる.実際の計測には肺動脈と動脈の酸素飽和度および呼気ガス分析による酸素摂取量が必要である.Fick法による心拍出量は以下の式で与えられる.

ヘモグロビン(Hb)1 g/dLあたりの酸素抱合能は1.36でありこれをLあたりに直すと酸素飽和度×Hb(g/dL)×1.36×10となる.したがって

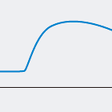
となる. Swan-Ganzカテーテルによって右心系の圧測定に加え,左房圧の推定値である肺動脈楔入圧および心拍出量を測定できるため同カテーテルを用いて心不全患者の血行動態評価が可能となる.心不全患者の血行動態の評価にはForrester分類がよく用いられる.Forrester分類はもともと急性心筋梗塞患者の血行動態に用いられたものであるが心不全患者の血行動態を的確に評価,分類できるため心筋梗塞以外の心不全患者にも広く用いられている.Forrester分類は肺動脈楔入圧と心係数による分類であり肺動脈楔入圧<18 mmHg,心係数≧2.2 L/分/m2が正常の血行動態であるI型,肺動脈楔入圧≧18 mmHgかつ心係数≧2.2 L/分/m2がⅡ型,肺動脈楔入圧<18 mmHgかつ心係数<2.2 L/分/m2がⅢ型,肺動脈楔入圧≧18 mmHgかつ心係数<2.2 L/分/m2がⅣ型と分類される(図5-5-50).肺動脈楔入圧は肺うっ血の指標,心係数はポンプ機能障害の指標となり,Forrester分類に基づいて至適な治療法の選択を行うことが可能である.
(3)短絡の評価
シャントのない場合,心拍出量は肺血流量および体血流量に一致している.しかし心房中隔欠損などのシャント性心疾患では肺血流量と体血流量は一致せず,大動脈,右房,右室,肺動脈,肺動脈楔入圧,左室,大動脈などの各部位の酸素飽和度を測定することにより算出できる.短絡率は心臓カテーテル検査室の装置が自動的に計算してくれるようになったが原理を理解しておくことが必要である.短絡量の計算も前述のFickの原理に基づいて行われる.

であるから

と変形でき,さらに

となる.同様に

となる.肺静脈血酸素飽和度は心房中隔欠損症では肺静脈に直接カテーテルを進めることにより採取可能であるがそれ以外の疾患では困難である.よって右左シャントがないと考えられる場合には体動脈血の酸素飽和度で代用する.右左シャントがある場合には肺動脈楔入部位で最初の10 mL程度を捨てた後にさらに採血すると肺毛細管を経て肺静脈血が引けるのでそれを測定するか0.98を代入してもよい.混合静脈血酸素飽和度は安静時には上半身からの静脈灌流が下半身のそれよりも多くFlammの式が用いられる.

算出された肺血流量,体血流量を用いて肺血流量・体血流量比Qp/Qsを算出する.

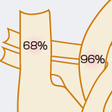
Qp/Qsでは酸素消費量などほかの因子が消去されているため血液の酸素飽和度のみで算出することができる.図5-5-51にQp/Qs計測の1例を示す.Qp/Qsは多くの先天性心疾患において手術適応を決める重要な基準となる.Eisenmenger化による肺血管床障害によってQp/Qsは低下するため肺高血圧を合併した先天性心疾患の手術適応の決定には肺血管抵抗の測定が必要である.肺血管抵抗および全身血管抵抗は心拍出量および各部位の圧から計算される.
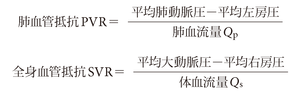
血管抵抗は一般にdynes・秒・cm−5で表すため係数80をかけ,また肺動脈楔入圧を左房圧の代用として用いる.シャント性疾患がないときはQp,Qsは等しいため熱希釈法で求めた心拍出量を用いてよいがシャント性疾患の場合は各循環血流量を測定してそれぞれの抵抗の計算に用いる.心拍出量の代わりに体表面積で除した心係数を用いるとそれぞれPVRI(肺血管抵抗係数),SVRI(体血管抵抗係数)となる.
(4)弁口面積の計算
弁口面積もコンピュータで自動的に計算されるがその原理を理解しておくことは必要である.弁口面積はGorlinの式により算出されるが,これはTorricelliの法則に基づく.Torricelliの法則では穴を通って液体が流れるときの流速Vと一定時間あたり流量F,穴の断面積Aの関係は
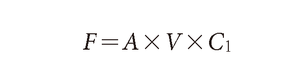
となる.ここで定数C1は弁口収縮の補正係数とよばれ,弁口を通過する流れの断面積が真の弁口面積よりも小さくなるという物理的現象を補正するためのものである.またTorricelliの法則では流速Vは弁前後の圧較差の平方根に比例する.
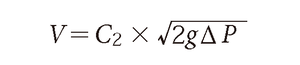
gは重力定数で980cm/s2,C2は速度係数であり圧が運動あるいは速度エネルギーに変換される際のエネルギー損失を補正するものである.
これら2つの式をまとめると弁口面積は以下のようになる.
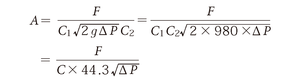
Cは実測値との比較から引き出された経験的な補正係数で僧帽弁では0.85,大動脈弁では1.0が使用される.血流量Fは心拍出量COと一致しないことに注意が必要である.僧帽弁では拡張期充満時間にのみ血流が通過し,大動脈弁では収縮期駆出時間にのみ血流が通過することを考えると
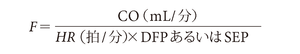
となる.ここでDFPは拡張期充満時間(秒/拍),SEPは収縮期駆出時間(秒/拍)でありそれぞれ僧帽弁が開放している時間,大動脈弁が開放している時間に一致する.弁口面積算出のための最終的な公式は以下のようになる.
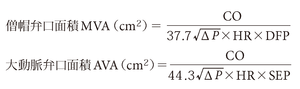
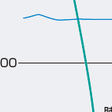
僧帽弁,大動脈弁いずれの場合も高度の逆流を合併する場合には逆流血と有効血流の和が弁を通過するので弁口面積が過小評価されることに留意する必要がある.圧較差は僧帽弁狭窄症では左房圧の代用として肺動脈楔入圧と左室圧を同時測定してそれらの圧波形を重ね合わせることによって計算するが肺動脈楔入圧波形は左室圧より時相的に遅れるために,重ね合わせの際には肺動脈楔入圧波形を時間軸の前方にずらせて補正する必要がある.図5-5-52に僧帽弁口面積測定の1例を示す.
大動脈弁狭窄症では左室圧と大動脈圧の同時測定を行って圧較差を計算していたがドプラエコーによる評価が一般的となったため最近のガイドラインではカテーテル検査による大動脈弁口面積の評価は推奨されていない.三尖弁狭窄,肺動脈弁狭窄については治療方針決定において弁口面積は通常用いられず圧較差や臨床症状が重要とされる.
(5)冠動脈造影,左室造影
冠動脈造影,左室造影に関しては別項【⇨5-5-8),9)】が設けてあり概略を述べるにとどめる.
冠動脈CTの著しい進歩によって多くの症例においてきわめて正確な評価をより非侵襲的に行うことが可能となった.現在では冠動脈造影は冠動脈ステント留置術などのインターベンションを前提として行われることが多くなっている.アプローチ部位は大腿動脈,上腕動脈が主流であったがイントロデューサーシース,造影用カテーテルの細径化に伴い現在では橈骨動脈が用いられることが多い.冠動脈造影には左右冠動脈それぞれのJudkinsカテーテル(図5-5-53)が最もよく用いられるが,ほかにもAmplatzカテーテルや左右冠動脈用のマルチパーパスなどを用いる場合もある.冠動脈造影は亜硝酸薬を投与後にさまざまな方向から撮像を行い,冠動脈を各セグメントに分離したうえで狭窄度を評価する.左室造影は通常pigtail型カテーテル(図5-5-53)を用いて右前斜位30度あるいは左前斜位60度で撮像を行い画像解析装置により局所壁運動の評価と左室容積を求め駆出率が算定される.ほかの造影検査としては大動脈造影,下肢動脈造影,肺動脈造影などがあるがいずれもpigtail型造影カテーテルを用いて施行されることが多い.
(6)冠動脈内圧測定
冠動脈造影上75%前後の中等度狭窄の治療適応判定のためプレッシャーワイヤーを用いた心筋血流予備比(fractional flow reserve myo:FFRmyo)の測定が行われることがある.プレッシャーワイヤーは先端から3 cmのところに高感度圧センサーがついている直径0.014 inchのガイドワイヤーであり冠動脈インターベンションの際にも使用できる.狭窄遠位部の平均冠動脈圧をPd,平均動脈圧をPa,平均中心静脈圧をPvとするとFFRmyoは
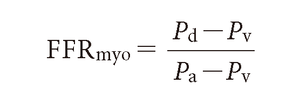
で表されるが,Pvは高値でなければPa,Pdに比べ無視できるので
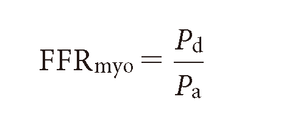
で近似される.ここで
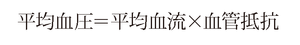
であるのでATPの持続静注あるいは塩酸パパベリンの冠動脈内投与により冠動脈末梢血管を最大拡張し血管抵抗を一定にした状態(最大充血時)では平均血圧の低下は平均血流の低下に比例する.最大充血時のFFRmyoが0.75あるいは0.80以下であれば通常冠動脈インターベンションの適応とされる(図5-5-54).
(7)冠動脈内イメージング
冠動脈造影で得られる情報は血管内腔に限られ血管壁の状態についての情報は得られない.そのような冠動脈造影で得られない情報を補うため血管内超音波(intravascular ultrasound:IVUS),光干渉断層法(optical coherence tomography:OCT),血管内視鏡などの検査が施行されることがある.IVUSは20〜45 MHzの高周波数の超音波を発振する端子のついた先端約3Fr(1 mm)のカテーテルを冠動脈内に挿入し血管内で超音波を出し血管の360度の断面像を描出する診断装置である.血管断面積,血管内腔断面積,プラーク断面積など冠動脈造影では得られない情報を得ることができる.OCTは約1300 nm波長の近赤外線を用いて光の干渉性を利用し生体組織から多重散乱した光波を高感度に検出することにより生体の断面画像を描出する.IVUSの空間分解能が150〜200 μmであるのに対しOCTでは10〜20 μmと解像度が高く,IVUSでは観察困難なステント内の薄い新生内膜や不安定プラークの線維性被膜の観察が可能となった(図5-5-55).その反面で深達度はIVUSよりも浅く,プラークが厚い場合には血管外膜の観察が困難であるなどの欠点ももつ.
(8)心筋生検
現在心内膜心筋生検は欧米では移植心の拒絶反応のモニタリングを目的とし頻繁に施行されているがわが国では移植そのものが少ないため心筋生検の頻度は少ない.心筋生検の絶対適応となるのは心臓移植の拒絶反応とアントラサイクリン系薬剤による心毒性のモニタリングである.ほかの疾患に対しては相対適応でありそれぞれの疾患について心筋生検の意義は異なる.心筋生検で採取が行われる部位は左室,右室があり,左室へは大腿動脈からのアプローチが,右室へは内頸静脈や大腿静脈からのアプローチが一般的である.通常病変は両心室に及んでいることが多いため左右どちらの心室からの検体でもよい.図5-5-56に心筋生検に用いられる生検鉗子と心サルコイドーシス患者より得られた標本を示す.[齋藤成達・木村 剛]
■文献
Baim DS, Grossman W: Grossman’s cardiac catheterization, angiography, and intervention, 7th ed, Lippincott Williams & Wilkins, 2006.
Bonow RO, Mann DL: Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine, 9th ed, Saunders, 2011.
出典 内科学 第10版内科学 第10版について 情報