低血糖症(糖代謝異常)
定義・概念
1)血糖を上げるメカニズム:
正常者において血糖値を低下させる因子はインスリンだけであるが,血糖値を上げるメカニズムは,複数存在する.これは,哺乳類の進化の過程で,しばしば遭遇した飢餓時に低血糖から個体を守るために獲得されてきたものと考えられる.血糖値を上げるメカニズムとして重要なものは,肝臓でのグリコーゲン分解,肝臓でのアミノ酸およびグリセロールからの糖新生,腎臓でのアミノ酸およびグリセロールからの糖新生である.
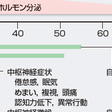
血糖値が80 mg/dLを下回るころからインスリン分泌は基底状態となり,60~70 mg/dLになるとインスリン拮抗ホルモンと総称されるホルモンの分泌が起こる(図13-2-33).インスリン拮抗ホルモンには,即時に作用するカテコールアミンおよびグルカゴンと緩徐に作用するコルチゾールおよび成長ホルモンがある.カテコールアミンは,肝および腎での糖新生を促進,末梢での糖利用を抑制し,脂肪分解を促進するとともに,インスリンの分泌を抑制して,低血糖を改善する.グルカゴンは,おもに肝臓での糖新生を増加させる.カテコールアミンおよびグルカゴンが分泌されれば,その効果は即座に現れるが,コルチゾールおよび成長ホルモンは分泌されて数時間を経ないとその作用は現れない.コルチゾールは,肝からの糖新生と脂肪分解を促進し,成長ホルモンは,さらに筋肉などの末梢組織に直接作用して,糖利用を抑制する.脂肪分解は,遊離脂肪酸とグリセロール濃度を上昇させ,糖新生の基質を供給している.
2)低血糖・低血糖症の定義:
低血糖を明確に定義する基準値があるわけではない.図13-2-33にあげる症状を伴い,血糖値が60 mg/dL以下の場合を臨床的に低血糖症とする.ただし,インスリンやスルホニル尿素薬で治療中の糖尿病患者では急速に高血糖から正常血糖に血糖値が下がりつつあるとき,60 mg/dLより高くても低血糖の自律神経症状が自覚されることがある.
臨床症状
低血糖の症状は,いわば警告症状ともいえる自律神経の反応による症状と,神経組織のグルコース欠乏に基づく症状の2つに分けられる(図13-2-33).まず,血糖値が70 mg/dLを下回るころよりカテコールアミンが分泌され,振戦,動悸,頻脈,発汗などがみられ,飢餓感,不安感を自覚するようになる.さらに,血糖値が下がると,神経細胞でのグルコース欠乏により正常な神経活動が障害され,その結果,視力障害・複視,頭痛,脱力,判断力の低下,さらには,異常行動・錯乱,痙攣,昏睡に至る.
低血糖を繰り返している患者では,低血糖症状が現れる血糖の閾値が低下する.これは,血糖低下に対するカテコールアミンの分泌が鈍くなるからである.この結果,自律神経症状が現れずに,神経機能障害がいきなり生ずる.重篤な場合には,前駆症状を伴わずに意識障害に陥る無自覚低血糖がみられることがある.
原因・病因
低血糖を起こす原因にはさまざまなものがあり,多様な分類が提唱されているが,ここでは2009年に発表された米国内分泌学会(The Endocrine Society)による分類法に準拠して説明する(Cryerら,2009).なお,新生児低血糖症には,このほかの病態も存在するので,成書を参照していただきたい.
低血糖は大きく2つに分けると,①低血糖を主徴としない疾患に伴って認められる場合,およびそれらのほかの疾患の治療に使われる薬物によって起こる場合があり,また②そのような病態などがなく,低血糖以外では健常者と変わらない人に認められる場合がある(表13-2-23).患者や家族に対する初期段階の問診で,①と②の区別がある程度可能である.
1)何らかの疾患に伴って起こる低血糖:
①の場合が疑われた場合,薬剤によるものか,重症な肝疾患や腎疾患に伴うものである可能性を考慮する.また,血糖を上昇させるコルチゾールやグルカゴンの分泌不全をきたす疾患の可能性を考察する.さらに,インスリン分泌細胞以外の腫瘍に伴う可能性を考える.
多くの薬剤が低血糖を引き起こすことが明らかになってきている(表13-2-24)(Anlaufら,2005).内服中,投与中の薬剤について,十分問い合わせることが重要である.また,コルチゾールやグルカゴンの分泌不全が,肝臓からのグルコースの供給不足を招くのみならず,重症な肝疾患や腎疾患は,糖新生の低下を招き低血糖に至る場合がある.さらに,インスリン分泌細胞以外の腫瘍でも,ときに低血糖の原因となる.この腫瘍関連低血糖はおもに肝臓癌や間葉系の腫瘍でみられる.腫瘍が産生する過剰なIGF-Ⅱが,インスリン様作用を発揮して低血糖をきたすと考えられている.内因性のインスリン分泌は,低く抑えられる.
2)一見健常にみえる人に認められる低血糖:
a)インスリノーマ:【⇨13-2-5)】
b)膵島細胞症(nesidioblastosis):膵島細胞(おもにβ細胞)の過形成による低血糖症である(Muradら,2009).後述のインスリノーマと異なり,β細胞の過形成を伴う多くの場合,膵全体にわたる膵島数の増加が主因である.グルコース濃度応答能が正常なβ細胞の増加であるため,空腹時の低血糖は少なく,むしろ食事後の低血糖が特徴的である.その原因は,いまだ不明であるが,胃癌による胃全摘や肥満治療目的の胃バイパス手術の後に,発症する症例がみつかり,病因の解明につながると期待されている. c)インスリン自己免疫症候群:空腹時低血糖,血清免疫反応性インスリン(immunoreactive insulin:IRI)高値,血清中のインスリン自己抗体の存在の3つで特徴づけられる自己免疫疾患である.最初の症例は,1970年に平田らによって報告された.世界でこれまでに200例以上の報告があるが,約90%が日本人である.SH基や関連の構造をもつ薬剤(チアマゾール,グルタチオン,α-リポ酸など)を服用している症例が多い.原因不明であるが,インスリンに対する自己抗体が産生され,血中インスリンに結合するが,何らかの原因(就眠後に起こる血液の酸性化など)で突発的に結合が離れ,遊離インスリンが増加して低血糖を起こす.日本人に多いHLA-DR4抗原が発症に関与すると考えられている. 免疫学的に測定したIRIの値は,インスリン自己抗体が,測定で用いる抗インスリン抗体と競合するために,異常高値を示す(通常100 mU/mL以上).多くの場合,3カ月以内に自然寛解する. d)肥満を伴う耐糖能異常の患者:インスリン抵抗性を伴う肥満者では,膵β細胞が過形成を起こしている.さらに,β細胞の機能的異常が加わることにより,食後の血糖値上昇の初期に十分なインスリン分泌が起こらないと,食後高血糖を呈する.このとき,過剰なインスリンが分泌される結果,食後3~5時間後に低血糖をきたすことがある.一般に,反応性低血糖とよばれている. e)虚偽性低血糖:糖尿病でない者が,自らインスリンを注射したり,スルホニル尿素薬あるいはフェニルアラニン誘導体薬を服用して,低血糖をきたすものである.
低血糖時の対処・治療
表13-2-25に低血糖に対する対処法,治療法をまとめた.意識のない患者に砂糖水などを無理に飲ませると,誤嚥することもあるので控える.ただし,グルコースあるいは砂糖を口唇と歯肉の間に練りつけることで,多少の血糖上昇が期待できる.[石原寿光]
■文献
Anlauf M et al: Persistent hyperinsulinemic hypoglycemia in 15 adults with diffuse nesidioblastosis: diagnostic criteria, incidence, and characterization of beta-cell changes. Am J Surg Pathol, 29: 524-533, 2005.
Cryer PE, et al: Evaluation and management of adult hypoglycemic disorders: an endocrine society clinical guideline. J Clin Endocrinol Metab, 94: 709-728, 2009.
Murad HM, et al: Drug-induced hypoglycemia: a systemic review. J Clin Endocrinol Metab, 94: 741-745, 2009.
出典 内科学 第10版内科学 第10版について 情報
Sponserd by 
低血糖症 (ていけっとうしょう)
hypoglycemia
血液中にはグルコース(ブドウ糖)が存在し,身体の主要なエネルギー源となっている。このグルコースを血糖というが,なんらかの原因でこの値が病的に低下した状態を低血糖症という。正常人では早朝空腹時の血糖値(血液中のブドウ糖濃度)は60~100mg/dl(静脈血)であり,食後数十mg/dl上昇し,しだいに消費されて再び元の定常状態にもどるのであるが,50mg/dl以下に低下すると飢餓感とともに,皮膚蒼白,脱力感,動悸,冷汗,手足の震えなどを起こし,ついには意識障害から昏睡状態となる。低血糖の状態となると,血糖上昇ホルモンであるアドレナリンやグルカゴンなどの分泌が増加し,肝臓に蓄積されているグリコーゲンの分解を促し,みずから血糖値を上昇させる機序が働くが,この際,これらのホルモンのもう一つの作用として,上記のような初期症状が生じるのである。しかしこのような機序によっても十分な血糖値の上昇が得られなくなると,グルコースの不足は大脳を含む神経細胞の正常な代謝を阻害し,精神神経症状を示すようになる。治療が遅れて低血糖症が長びくと,不可逆的な脳神経細胞の変化を起こし,神経系の後遺症を残すようになり,この結果植物状態(植物人間)となった例もある。
低血糖症の原因
成人の場合は血糖値50mg/dl以下を低血糖症とするが,新生児では分娩直後の血糖値が50~70mg/dlと低いため,30mg/dl以下を低血糖症とする。糖尿病の母親から生まれた新生児でしばしば低血糖症がみられる。特殊な例として,高齢者に多いが,経口血糖降下剤の過量投与あるいは他剤併用による相乗効果のため,慢性的な低血糖状態(これを遷延性低血糖症という)となり,行動・性格異常などと誤認されたり,膵島腫瘍(インシュリノーマ)のため,同様に知能低下・精神病と誤診されることもままある。低血糖症の原因としては,一過性インシュリン分泌過剰(肥満者や胃切除後に多く,このような低血糖症を食後反応性低血糖症という),重症肝疾患(急性肝炎,肝硬変など),糖原病(グリコーゲン蓄積症),内分泌疾患(良性あるいは悪性の膵島腫瘍,脳下垂体機能不全,アジソン病,成長ホルモン単独欠損症,ACTH単独欠損症,甲状腺機能低下症など),癌・巨大腫瘍(インシュリン様血糖低下物質の産生),アルコール多飲(とくに食物をとらない場合に多い)などがあるが,最も多いのは糖尿病患者のインシュリン注射療法に伴う低血糖症である。糖尿病の治療では十分量のインシュリンを補給し,高い血糖値を下げて,できる限り正常化するのが理想であるが,食思不振や下痢等のため栄養状態が悪化すると,ときに低血糖症が誘発される。インシュリン治療患者は食物を常備し,低血糖症に備えるとともに,インシュリン注射を適正に行って糖尿病をコントロールすることがたいせつである。近年,糖尿病患者では血糖値の自己測定も推奨されている。膵島腫瘍による低血糖症はインシュリン分泌増加のためであるが,正常人では絶食しても低血糖症にはならないのに対し,1日の絶食で90%に低血糖症を起こすとされる。また,まれではあるが日本に多いインシュリン自己免疫症候群も,低血糖症をもって発見されることが多い。この疾患は,過去にインシュリン注射の経験がないにもかかわらず,血液中にインシュリン抗体がみられるもので,このインシュリン抗体が低血糖症の発現に関与していると考えられている。なお,人為的低血糖症として,隠れて不適量のインシュリン注射をしたために,低血糖症状を起こし,病院へ運ばれる例もある。
診断と治療
低血糖症そのものは症状と血糖値の測定によって診断されるが,原因疾患の鑑別診断にあたっては,絶食試験をはじめ種々の負荷試験を行って,血糖値やインシュリン測定を行う。治療は原因疾患によって異なるが,低血糖症状に対する対症療法としては,軽度の場合は適度に砂糖などの食物を経口摂取することにより回復する。また重症の場合にはブドウ糖液の注射を行う。
→インシュリン →血糖 →糖尿病
執筆者:河津 捷二
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
Sponserd by 
ていけっとうしょう【低血糖症 Hypoglycemia】
[どんな病気か]
血糖値(けっとうち)(血液中のぶどう糖の濃度)は、正常では、空腹時で1dℓあたり70~110mgという、比較的狭い範囲に保持されています。それは、血糖値が上昇するとインスリン分泌(ぶんぴつ)が増え、下がると減少するネガティブフィードバック機構で調整されているからです。この値は、糖尿病のない人では、食後にはかってもほとんど変わらないほどです。
わたしたちのからだは、どの細胞も血液中に含まれるぶどう糖をおもなエネルギー源として活動しており、ぶどう糖なしでは生きていくことができないため、生体のホメオスターシス(恒常性(こうじょうせい))維持のために、血糖レベルは一定に保持されておくべき必然性があるのです。
なんらかの原因で血糖値が異常低値(1dℓあたり約50mg以下)になると、さまざまな神経症状や精神症状が出てきますが、この状態を、低血糖症といいます。
低血糖状態を長く放置しておくと、昏睡(こんすい)になり、さらには死に至ることもあります。また、長時間たってから回復しても、脳の機能はもとにはもどらず、植物状態となることもあります。
これは、脳の細胞がほかの組織とちがい、ぶどう糖しかエネルギー源として利用できないため、低血糖で脳細胞に十分ぶどう糖がいかなくなり、栄養不足で、酸素不足のときと同様に、脳細胞が壊死(えし)におちいるからです。
[症状]
急激に血糖が低下してきたときにおこる交感神経系(こうかんしんけいけい)の自律神経(じりつしんけい)症状と、ゆるやかに低下してきたときの中枢神経(ちゅうすうしんけい)症状があります。
交感神経過敏症状としては、顔面蒼白(がんめんそうはく)、発汗(はっかん)、動悸(どうき)(頻脈(ひんみゃく))、震え、脱力感などで、わりにはっきりした症状のため、すぐわかります。
中枢神経症状としては、頭痛、複視(ふくし)(ものが二重に見える)、視力低下、傾眠(けいみん)、精神錯乱(せいしんさくらん)、奇妙な行動、昏睡、けいれんなどがあり、極端な場合には死に至ります。
[原因]
低血糖のおこるもっとも多い例は、インスリンや経口血糖降下薬(けいこうけっとうこうかやく)で治療中の糖尿病の患者さんです。いつもどおりの量の注射ないし内服をしていて、いつもより食べる量が少なすぎたり、運動量が多すぎたりした場合におこりがちです。
膵(すい)ランゲルハンス島のインスリンを分泌しているβ(ベータ)細胞(B細胞)に、インスリノーマという腫瘍(しゅよう)(良性の腺腫(せんしゅ)と悪性のがんがある)ができた場合、血糖値に関係なく、勝手にインスリンを出し続けるため、いつもこの過剰インスリン分泌に見合うだけ、なにかを食べ続けていなければ、低血糖がおこってきます。そのほか、サルファ剤やアルコールの飲み過ぎでもおこる場合があります。
[治療]
原因のいかんを問わず、すぐに砂糖水を飲ませるか、ぶどう糖の注射をして、早く意識を回復させます。その後、原因を突きとめる検査を進めます。インスリノーマの場合は、腫瘍摘出で完全に治ります。
出典 小学館家庭医学館について 情報
Sponserd by 
低血糖症【ていけっとうしょう】
血液中のブドウ糖濃度は,健康な状態の空腹時で60〜110mg/dlだが,60ml以下になる状態を低血糖症といい,さまざまな神経症状や精神症状が現れる。治療が遅れると昏睡(こんすい)に至ることもある。急激に血糖値が下がった場合は,発汗,脱力感,震え,頻脈,動悸などの自律神経症状が現れ,徐々に下がった場合は,頭痛,視力低下,複視,精神錯乱,体温低下などの中枢神経症状が現れる。後者の場合は,症状に気づきにくいことがあるので,注意を要する。インシュリン治療や血糖降下薬を服用中の糖尿病患者に起こるほか,インシュリノーマなどさまざまな原因がある。低血糖が起こったら,すぐに砂糖などでブドウ糖を補った後,原因療法を行う。
→関連項目周期性嘔吐症
出典 株式会社平凡社百科事典マイペディアについて 情報
Sponserd by 
低血糖症
ていけっとうしょう
hypoglycemia
血糖減少症ともいう。血液中のブドウ糖が異常に少い状態。ブドウ糖が普通,血液 1dlあたり 45mg以下になると,飢餓感とともに脱力,冷汗,震えなどのショック症状が現れる。起因としては,空腹のほか,糖を燃焼させるインスリンの過剰分泌,糖代謝に関係のある複雑な内分泌関係の異常が関与していることがある。また,インスリン注射や経口血糖降下剤の投与による低血糖もかなり多い。なお,ランゲルハンス島腫瘍のインスリノーマの場合には著明な低血糖症状が起る。血糖検査で診断し,原因に応じた治療を行う。
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
Sponserd by