内科学 第10版 「二次性貧血」の解説
二次性貧血(赤血球系疾患)
造血器や赤血球の異常などの血液疾患による貧血ではなく,その他の基礎疾患があるために続発した貧血を二次性貧血あるいは症候性貧血(symptomatic anemia)という.これには,慢性疾患に続発する「慢性疾患に伴う貧血(anemia of chronic disorder:ACD)」と腎疾患などの随伴疾患に伴うそれぞれの疾患に特異的な貧血に分けられる(表14-9-16).
病態生理
1)ACD:
ACDは,炎症性貧血(anemia of inflammation)ともよばれ,慢性感染症,慢性炎症性疾患,悪性腫瘍などの患者に認められる軽度~中等度の貧血である.慢性感染症としては結核,肺膿瘍,亜急性細菌性心内膜炎,尿路感染症,慢性骨髄炎,慢性真菌感染症,HIV感染症などがある.慢性炎症性疾患としては関節リウマチ,全身性エリテマトーデスなどの膠原病が原因となり,あらゆる悪性腫瘍も貧血の原因となる.貧血の原因としては鉄欠乏性貧血の次に頻度が高い.鉄の利用障害がおもな原因と考えられているが,貧血の起こる機序は複雑で,以下の複数の原因が重なって起こる.
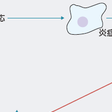
a)鉄の利用障害:単球が取り込んだ貯蔵鉄を放出しなくなるために,赤芽球は鉄欠乏状態となる.すなわち,単球では鉄は鉄イオントランスポーターであるフェロポルチンを介して細胞外に出ていくが,慢性炎症時には,炎症性サイトカインにより肝でヘプシジンの産生が誘導され,血中に放出されたヘプシジンはフェロポルチンに結合して,その分解を促進することでフェロポルチンの発現が低下し,単球からの鉄の排泄が障害されている.さらに,ヘプシジンは十二指腸粘膜からの鉄の吸収を抑制する.これは,管腔側から腸管上皮細胞内に取り込まれた鉄がフェロポルチンを介して血漿中に排出される過程を,慢性炎症で高濃度になったヘプシジンがフェロポルチンの発現を低下させることにより抑制するためである(図14-9-16).
b)赤血球造血の抑制:赤血球産生を促進する造血因子であるエリスロポエチン産生低下やエリスロポエチンに対する反応性の低下が起こるとともに,インターフェロン(INF)-γや腫瘍壊死因子(TNF)-αなどの炎症性サイトカインによって赤血球前駆細胞が抑制される.
c)赤血球寿命の短縮:活性化されたマクロファージにより赤血球系細胞が貪食され破壊が亢進する.
2)腎疾患:
慢性腎不全に合併する貧血を腎性貧血という.以下の複数の原因で貧血をきたす.
a)赤血球産生の低下:慢性腎不全患者では,腎組織の荒廃のためにエリスロポエチンの産生低下が起こる.これが最も大きな原因である.これに加え,造血抑制作用のある尿毒症性物質の体内貯留も関与している.
b)赤血球の破壊の亢進:腎不全患者では赤血球膜の脆弱性が亢進している.
c)その他:失血や透析による葉酸などの欠乏も貧血の原因となる.
3)肝疾患:
慢性肝炎や肝硬変などの慢性肝疾患ではしばしば貧血がみられる.特に肝硬変患者ではその頻度が高く,全体の約2/3に貧血がみられる.貧血の原因は溶血,脾機能亢進,循環血漿量の増加による希釈,消化管出血や鉄や葉酸欠乏症である.特に,肝硬変では赤血球膜の脂質の増加が起こり,標的赤血球や棘状赤血球などの異常赤血球が出現することがある.これらの赤血球では溶血を起こしやすい.
4)内分泌疾患:
下垂体,甲状腺,副腎,副甲状腺,性腺の異常で貧血が起こる.このなかで,甲状腺疾患に伴う貧血の頻度が最も高い.
a)甲状腺機能低下症:基礎代謝の低下による酸素消費量の低下の結果,エリスロポエチン産生が低下し,貧血が起こる.
b)副甲状腺機能亢進症:副甲状腺ホルモンによる赤血球造血前駆細胞の抑制や骨髄の線維化によって貧血を生じる.
c)下垂体機能低下症:エリスロポエチン産生が低下し,貧血が起こることがある.
5)悪性腫瘍:
悪性腫瘍による貧血の多くは,ACDによるが,腫瘍細胞の骨髄浸潤,病変部位からの出血,栄養障害,抗癌薬による骨髄抑制などさまざまな原因によっても貧血が生じる.
6)感染症:
感染症による貧血もACDの頻度が最も高い.しかし,それぞれの感染性微生物に特異的な機序によっても貧血が起こる.パルボウイルスB19感染では直接赤血球産生が抑制され,マイコプラズマ肺炎や感染性単核球増加症では免疫機序による溶血(寒冷凝集素性溶血性貧血)が起こる.O157などの病原性大腸菌により,溶血性尿毒症症候群が発症する.また,ヘリコバクター・ピロリ(Helicobacter pylori)感染症では胃・十二指腸潰瘍のために出血性貧血が起こる.
検査成績・診断
一般に正球性正色素性貧血である.しかし,ACDで鉄の利用障害が強い場合には小球性低色素性貧血をきたし,鉄欠乏性貧血との鑑別が必要となる.ACDでは鉄欠乏性貧血と異なり,血清フェリチンは増加し血清鉄と総鉄結合能は低下する(表14-9-17).
治療
基礎疾患の治療を行うことが原則である.しかし,基礎疾患の治療が困難な場合,輸血が必要となることがある.腎性貧血では,エリスロポエチンの投与を行う.貧血の原因が鉄欠乏や葉酸欠乏の場合はその補充を行う.[伊藤悦朗]
■文献
別所正美:二次性貧血.血液疾患診療マニュアル(日本医師会編),pp148-151,メジカルビュー社,東京,2000.
小船雅義,加藤淳二:全身疾患に伴う貧血 感染・炎症に伴う貧血.血液診療エキスパート 貧血(金倉 譲監修),pp100-106,中外医学社,東京,2010.
Weiss G, Goodnough LT: Anemia of chronic disease. N Engl J Med, 352: 1011-1023, 2005.
出典 内科学 第10版内科学 第10版について 情報