内科学 第10版 「脂質異常症」の解説
脂質異常症(脂質代謝異常)
血清リポ蛋白の増加により,血中の脂質が増加する病態を高脂血症(hyperlipidemia)とよぶ.最近では,一部のリポ蛋白の低下する低脂血症も含めて,脂質異常症と総称する.基準値が設定されている(表13-4-2).
分類
原因によって原発性と続発性に大別される.基準値をこえた血清脂質の種類によって,高コレステロール血症,高トリグリセリド血症,低HDLコレステロール血症のような呼称が一般に使用される.高脂血症の場合,増加するリポ蛋白の種類によって6つの表現型に分類される(表13-4-3).原発性高脂血症では原因遺伝子名(リポ蛋白リパーゼ欠損症など)や,臨床的特徴(家族性高コレステロール血症(familial hypercholesterolemia:FH)などを冠した疾患名が一般に用いられる.
原因・病因
高脂血症の場合,該当するリポ蛋白の産生の亢進,異化の低下,または両者による.リポ蛋白間の脂質転送障害も原因になる.低脂血症の場合,該当するリポ蛋白の産生の低下,異化の亢進,または両者による.
疫学
集団のなかでは血清コレステロール値はほぼ正規分布を示し,その平均値は集団によって異なる.7つの国の一般人口集団を対象とした比較調査において,血清コレステロール値と虚血性心疾患死亡率との間に強い正の相関が報告された.1960年前後の日本人はフィンランド人に比較して約100 mg/dL低かった.ところが,最近数十年の間に日本人の血清コレステロールの平均値は増加し,逆に低下傾向にある米国人の血清コレステロールの平均値とほぼ同等の値になっている.血清コレステロールの平均値が最も高いのは男性では40歳代で,女性では閉経後の50歳代になっている.2010年国民健康・栄養調査の報告によると,脂質異常症が疑われる者の割合は男性22.3%,女性17.7%である.2000年に比して,男性は変わらないが,女性は増加している.年齢との関係では,男女とも,30歳代から70歳以上にかけてその頻度は単調増加し,増加率は50歳以降の女性で著しい.
FHのヘテロ接合体は300~500人に1人,ホモ接合体は100万人に1人と推定されている.創始者効果(founder effect:隔離された個体群が新たにつくられるときに新個体群の個体数が少ない場合,もとにあった個体群とは異なった遺伝子頻度の個体群ができること)による集積地域が知られている(レバノン,ケベック州のフランス系カナダ人,南アフリカのアフリカーナー,アシュケナージ系ユダヤ人).日本の北陸地方ではヘテロ接合体は200人に1人とやや高頻度と報告されている.
家族性複合型高脂血症(FCHL)の頻度は100人に1人,Ⅲ型高脂血症の頻度は0.01~0.02%,LPL欠損症の頻度は100万人に1人と推定されている.
病理
脂質異常症には黄色腫・アテローム性動脈硬化を合併しやすい.脂質を蓄積したマクロファージである泡沫細胞が真皮や腱に集簇し黄色腫を形成する.Touton型巨細胞を認める場合もある.
臨床症状
病型に応じた症状を呈する.軽度の脂質異常症は無症状である. 重度の高脂血症は黄色腫を伴う.部位と形状から,眼瞼,腱,結節性,扁平,手掌線条,発疹性黄色腫に分類される.眼瞼黄色腫は上眼瞼内側の扁平な隆起で,高コレステロール血症以外に正脂血症にも認められる.腱黄色腫はFHに高頻度に認め,Ⅲ型高脂血症に認める場合もある.アキレス腱が好発部位で(図13-4-11),手背伸筋腱にも認められる.結節性・扁平黄色腫はFHホモ接合体,重症FHへテロ接合体,Ⅲ型高脂血症の一部で,手足,膝,肘などの皮膚の擦れる部位に好発する.FHホモ接合体では臀部にも扁平黄色腫が出現する.手掌線条黄色腫は手掌のしわに沿う黄色腫でⅢ型高脂血症に特徴的である.発疹性黄色腫は,重症の高トリグリセリド血症(Ⅰ・Ⅴ型)において,臀部・肘・肩・大腿伸側に多発する丘疹で,トリグリセリドが低下すると消失する.FHには角膜輪を認めることもある.
代表的な高脂血症の合併症には冠動脈疾患,末梢動脈疾患,急性膵炎がある.冠動脈疾患はⅡ型やⅢ型高脂血症に合併しやすく,特にFHは若年性冠動脈疾患が特徴で,ホモ接合体では3歳での心筋梗塞の報告もあり,欧米では30歳以上の生存例はまれ,日本での未治療者の平均死亡年齢は31歳と報告されている.無治療のFHへテロ接合体は約60%が心臓死し,平均死亡年齢は男性56歳,女性68歳と報告されている.心筋梗塞の発症は男性では30歳以降で一定の割合で増加し,女性では50歳未満ではまれである(図13-4-12).FHホモ接合体では大動脈の弁上狭窄が認められる場合がある.Ⅲ型高脂血症には末梢動脈疾患が合併しやすい.重症の高トリグリセリド血症(Ⅰ・Ⅴ型)は急性膵炎を併発し得る.
低脂血症も軽症例は無症状であるが,無βリポ蛋白血症や家族性低βリポ蛋白血症のホモ接合体は,脂肪の吸収障害に起因する脂肪便・下痢,脂溶性ビタミン不足に起因する脊髄小脳変性症,網膜色素変性症を併発する.溶血性貧血のため,胆石の頻度が増加する.
LCAT欠損症・魚眼症では角膜混濁,Tangier病ではオレンジ色の扁桃腫大,肝脾腫,角膜混濁,末梢神経障害などを合併するため,それに関連した臨床症状を呈する.
検査成績
血清TG値は食事の影響を受けるので,原則12時間以上絶食後に採血する.
1)血清脂質:
総コレステロール(TC),トリグリセリド(TG),HDL-C値は該当する脂質異常症の病型に応じた異常値を呈する.リン脂質も連動して異常値を呈する.LDL-CはFriedewald法で算出する(TC-HDL-C-TG/5).LDL-Cの直接測定法はキット間の誤差や特殊例でのはずれ値の問題が未解決のため推奨されていない.TG>400 mg/dLではこの式は使えないので,non-HDL-C(=TC-HDL-C)を用いる.LCAT欠損症や肝障害ではコレステロールのエステル化が障害されるので,TCに占める遊離コレステロールの比率が増加する.
2)血清リポ蛋白:
電気泳動,超遠心,高速液体クロマトグラフィ,核磁気共鳴などのリポ蛋白分析法がある.実際の診療で血清リポ蛋白分析が必要になるのは,TCとTGの両者が増加した複合型高脂血症の場合である.LDLとVLDLの2種類のリポ蛋白が増加するⅡb型とレムナントが増加するⅢ型がある.アガロースやポリアクリルアミドを支持体とした電気泳動を行うと,Ⅲ型ではβ位からpre-β位にかけて連続したbroad-βバンドとよばれるバンドが出現する.ポリアクリルアミド電気泳動のmidbandもレムナントの増加を反映する.血清TG値に対するVLDL中のTCの比率が0.25以上はⅢ型の診断を支持する.閉塞性黄疸で出現するLpXとよばれるリポ蛋白は寒天を支持体とした電気泳動で検出できる.Ⅰ・Ⅴ型で出現するカイロミクロンの有無は血清静置試験でも判定できるが,電気泳動法で原点にとどまるカイロミクロンの有無も参考になる.
3)アポ蛋白:
アポAⅠ,AⅡ,B,CⅡ,CⅢ,E ,(B48,AV)の定量が可能である.それぞれのアポ蛋白の欠損症の診断に有用である.Ⅲ型高脂血症ではアポEが比較的選択的に増加するので,ほかのアポ蛋白や脂質値との比率がスクリーニング検査に利用される.さらに,アポEの表現型あるいは遺伝型を決定する.
4)酵素:
LPL,肝性リパーゼ(HL),内皮リパーゼ(EL),LCAT,コレステロールエステル転送蛋白(CETP),リン脂質転送蛋白(PLTP),PCSK9などの活性あるいは蛋白量を測定して,欠損症などを診断する.LPL・HL・ELは毛細血管内皮細胞内腔面のヘパラン硫酸プロテオグリカンに結合しているので,ヘパリン静注後に流血中に遊出する酵素を定量する.
5)LDL受容体活性:
培養皮膚線維芽細胞やリンパ球に対する標識LDLの結合や取り込みを定量して受容体活性を測定する.
診断・鑑別診断
表13-4-2の基準値をこえれば脂質異常症と診断できる.脂質値が極端な高値・低値の場合,リポ蛋白分析などによってさらに詳細な診断を行う.続発性脂質異常症をきたす疾患(表13-4-4)が除外されれば原発性脂質異常症として家族歴や随伴する身体所見を調べる.ネフローゼ症候群や甲状腺機能低下症は見逃されやすいため,尿検査は必須で,中高齢の女性は甲状腺の触診や甲状腺機能検査を実施する.家族歴を聴取する際は,虚血性心疾患の有無やその発症年齢にも配慮する. 高LDL-Cでは,ネフローゼ症候群や甲状腺機能低下症が除外されれば,FHとその類縁疾患を疑い,丁寧に高LDL-Cと早発性冠動脈疾患の家族歴を徴収し,さらに,アキレス腱黄色腫をはじめとする黄色腫や角膜輪を確認する.TCとTGが同程度にともに高い場合には,LDLとVLDLの2種類のリポ蛋白が増加するⅡb型かIDLが増加するⅢ型の場合がある.頻度はⅡb型が圧倒的に多いが,Ⅲ型を見逃さないために,電気泳動などによるリポ蛋白分析を行って,IDLの増加がないかを確認したい.またⅡb型ではFCHLの可能性もあるため,やはり丁寧な家族歴の聴取が診断に欠かせない.高TGでは,たとえば1000 mg/dLをこえる著明な高TGではカイロミクロンの増加するⅠ型かⅤ型が疑われるため,LPL欠損症などの原発性高脂血症を疑って,原因究明のために検査に進むべきである.500 mg/dL前後までの高TGの原因には飲酒・肥満・糖尿病が原因の一部になっている場合が多い.TGが増加するとHDL-Cは低下する関係があるので,TGが増加していないときの低HDL-Cには注意する.たとえば,30 mg/dL未満のような異常低値ではLCAT欠損症などの原発性低HDL-Cを疑って,原因究明のための検査に進むべきである.
重要な原発性脂質異常症の特徴を以下に記す.
1)FHとその類縁疾患:
FHはLDL-C高値,若年性冠動脈疾患,腱・皮膚黄色腫を3徴とする常染色体優性遺伝疾患である.LDL受容体以外にPCSK9,アポBの遺伝子異常が同定されている.1974年にBrownとGoldsteinによってLDL受容体異常が原因として同定された.これまでに1000種類以上の変異が報告されている.受容体機能によって5種類に分類されている(図13-4-13).アポB100のLDL受容体結合部位の変異により,受容体結合能を失ったアポB100は家族性欠陥アポB-100血症(familial defective apoB-100:FDB)とよばれ,欧米では高頻度だが,日本では未報告である.PCSK9の機能獲得型(gain-of-function)変異はLDL受容体を減少させるため,LDL受容体異常に類似した臨床像を呈する.常染色体劣性高コレステロール血症(autosomal recessive hypercholesterolemia:ARH)はLDL受容体adaptive protein 1(LDLRAP1)の異常に起因する.臨床診断されたFHへテロ接合体の6~8割でこれらの遺伝子異常が同定される.FH患者とその家族の血清TC値は3峰性の分布を示す(図13-4-14).正常者は179±26 mg/dL,ヘテロ接合体338±63 mg/dL,ホモ接合体713±122 mg/dLで,各群間にオーバーラップがあり,血清脂質値だけでは鑑別は困難なこともある.黄色腫は診断の手がかりとして重要だが,20~30%の患者には黄色腫が認められない.FHの診断基準が改訂された(表13-4-5).
2)Ⅲ型高脂血症:
おもにレムナントリポ蛋白が増加する.broad βバンドの出現等を手がかりに診断する.アポEのε2/ε2の保因者(0.2%の頻度)に他の要因が加わって発症する場合が多い.アポE2はアポE3と異なり,LDL受容体結合能がない.発症の危険因子に,糖尿病,甲状腺機能低下症,肥満,閉経,他の原発性高脂血症などがある.優性遺伝形式をとるアポE変異も報告されている.
3)家族性複合型高脂血症(familial combined hyperlipidemia:FCHL):
Ⅱb型の高脂血症を基盤とするが,食事等の影響でⅡa型やⅣ型にも変動し,家族の高脂血症も一定のパターンを示さない.約100人に1人の頻度で多遺伝子性疾患と考えられている.思春期以降に発症し,黄色腫は認めないが,冠動脈疾患を高頻度に合併する.VLDL合成の過剰を基本病態とし,血清アポB高値で粒子径の小さなsmall dense LDLが増加する.
4)LPL欠損症とその類縁疾患:
カイロミクロンが増加するⅠ型かⅤ型高脂血症の原因となる.LPLの補酵素であるアポCⅡの欠損も同様の臨床像を呈する.したがって,Ⅰ・Ⅴ型高脂血症では,LPL活性とアポCⅡを定量する.著明な高TG血症にアポAVやGPIHBP1の変異も報告されている.LMF1(lipase maturation factor 1)の欠損はLPLとHLの両者を欠損する.
5)CETP欠損症:
日本の高HDLコレステロール血症の大部分を占める.HDL-Cはホモ接合体で130~250 mg/dLと正常の3~6倍に著増し,ヘテロ接合体でも2倍に増加する.コレステロールエステルやアポEに富むHDL2やHDLc亜分画の大粒子サイズのHDLが増加している.LDLは多分散で不均一な径となり,平均粒子径は減少している.第14イントロンの最初のGがAに置換した点変異(int14)とD442Gの2種類の変異である.秋田県大曲地区やハワイの日系米人において動脈硬化合併の増加が報告されている.
6)無βリポ蛋白血症(abetalipoproteinemia:ABL):
網膜色素変性症と有棘赤血球を伴った症例がBasenとKornzweigによって1950年に報告された.その後,βリポ蛋白の欠損に起因する低コレステロール血症を伴うことがわかり,無βリポ蛋白血症と命名された.常染色体劣性のまれな疾患で,ミクロソームトリグリセリド転送蛋白(microsome triglyceride transfer protein:MTP)の遺伝子異常に起因する.
7)家族性低βリポ蛋白血症(familial hypobetalipoproteinemia:FHBL):
常染色体優性で,ヘテロ接合体も軽い低コレステロール血症を呈する.重症例のホモ接合体の臨床症状はABLと区別がつかない.アポBの遺伝子異常かPCSK9の機能欠失型変異(loss-of-function mutation)に起因する.アポB異常の場合,そのほとんどが短縮アポBとなる.リポ蛋白の合成低下例もあるが,短縮アポBはLDL受容体結合領域の欠損にもかかわらず,アポB-100に代わってアポEがLDL受容体に結合して,血中の異化速度は速くなる.
8)LCAT欠損症:
低HDLコレステロール血症,高トリグリセリド血症,コレステロールエステル比の著明な低下をきたす.前述の角膜混濁以外に,標的赤血球などの赤血球形態異常と溶血性貧血,腎障害が3徴.角膜混濁のみ認める魚眼病とよばれる病型はLCAT欠損症の不全型と理解されている.古典的LCAT欠損症の大部分で蛋白尿を認めるが,蛋白尿にとどまる症例から腎不全に至る重症例まで多様である.糸球体基底膜への遊離コレステロールとリン脂質の沈着が認められる.
9)Tangier病:
1961年に全身の脂質蓄積を呈する症例が米国バージニア州のTangier島で発見された.HDL-Cの欠損か著しい低値を示す.ATP-binding cassette transporter A1(ABCA1)の異常のため,末梢細胞から遊離コレステロールをHDLへ引き渡すことができない.
経過・予後
脂質異常症はそれ自体で冠動脈疾患のリスクであり,ほかのリスクファクターが加わると相乗的にリスクが増大する.FHヘテロ接合体の冠動脈疾患の発症率は健常人の約100倍に増加している.喫煙,糖尿病,高トリグリセリド血症,低HDLコレステロール血症の合併は,リスクファクターである.
治療・予防
「動脈硬化性疾患予防ガイドライン2012」では,心血管イベント発症の絶対リスクに応じてカテゴリーⅠ~Ⅲ,2次予防と4段階に層別化し(図13-4-15・13-4-16),管理目標値を設定する(表13-4-6).高リスクほどLDLコレステロールまたはnon-HDL-Cの目標値は低い.
1)生活習慣:
脂質異常症の治療の目的は総脈硬化症の予防にある.したがって,単に血清脂質を改善させるだけでなく,動脈硬化予防効果のある生活習慣を指導する.特に,禁煙と肥満の是正は重要である.①食事療法 適正体重の維持,エネルギー比の適正化,飽和脂肪酸の制限(エネルギー比4.5%以上7%未満),食物繊維の充足,ビタミンの充足,減塩とミネラルの充足.LDL-C低下のためには,コレステロール摂取を1日200 mg以下に制限する.LDL-Cが低下する場合にはリスポンダーと見なして継続する.トランス脂肪酸の摂取も制限する.植物ステロールと多価不飽和脂肪酸を多く摂取する.
TG低下のためには,総脂肪摂取量を制限し,n-3系多価不飽和脂肪酸を多く摂取する.糖質(特にフルクトース)とアルコールを制限する.カイロミクロンを低下させるためには,中鎖脂肪酸やn-3系多価不飽和脂肪酸を主体として脂質エネルギー比を15%以下に制限し,禁酒とする.②運動療法 運動療法によってHDL-Cが増加する.また,歩行を中心とした低強度から中強度の運動習慣をもつものは,そうでないものに比較して心血管イベントと同時に総死亡率も低下するので,積極的な運動を推奨する.
2)薬物療法:
一次予防で3~6カ月生活習慣の改善を継続してもLDL-Cの目標値が達成できない場合は,リスクに応じて薬物療法を考慮する.二次予防では生活習慣改善とともにLDL-C 100 mg/dL未満を目指して薬物療法を考慮する.高LDLコレステロール血症に対してはHMG-CoA還元酵素阻害薬(スタチン)が推奨される.高リスクの高LDLコレステロール血症に対してはスタチンに加えてイコサペント酸エチル(EPA)投与も考慮する.高トリグリセリド血症,特に低HDLコレステロール血症を伴う場合には,フィブラート系薬剤やニコチン酸誘導体などの薬物療法を考慮する.①スタチン コレステロール合成の抑制によって,肝臓におけるLDL受容体の発現を誘導する.そのため,LDLやIDLの異化が亢進する.肝臓からのVLDL合成も抑制するため,血清TG値も低下する.副作用として肝障害,CK上昇,横紋筋融解症などがある.②陰イオン交換樹脂(レジン) 腸管内の胆汁酸を吸着し,胆汁酸の再吸収による腸管循環を阻害することにより,コレステロールから胆汁酸への異化を促進する.その結果,体内のコレステロールプールが減少し,LDL受容体の発現が誘導される.腎障害のためスタチンの安全性に懸念のある場合,スタチンに忍容性がない場合,妊娠中および妊娠の可能性がある女性では第一選択になりうる.スタチンとの併用で有効性が高い.TG上昇作用があるため,Ⅱa型高脂血症が対象となる.便秘,腹部膨満感などの消化器症状がおもな副作用である.③プロブコール 抗酸化物質であるBHTが2つ結合した構造を有するため,強い抗酸化作用と脂溶性を示す.LDL異化の亢進がLDL-C低下のおもな機序である.HDL-C低下作用もあり,ABCA1の抑制とCETPの活性亢進が機序として想定されている.副作用には消化器症状,肝障害,発疹,QT延長などがあり,torsade de pointesも報告されている.④ニコチン酸誘導体 ニコチン酸受容体GPR109bを介して効果を発揮する.ホルモン感受性リパーゼ活性を抑制し,脂肪組織からの脂肪酸の放出を阻害し,その結果,VLDLの産生を抑制する.アポA-Ⅰの異化を抑制する.LDL-CとTGを低下し,HDL-Cを増加する.副作用に皮膚掻痒,血管拡張による顔面紅潮がある.耐糖能を悪化させ,尿酸値を増加させる.⑤フィブラート系薬剤 PPARαのリガンドとして作用し,脂肪酸β酸化亢進,LPL産生増加,アポCⅢ産生抑制,アポA-Ⅰ,アポA-Ⅱ産生増加などの作用があり,TG低下とHDL-C増加をもたらす.腎機能低下例では横紋筋融解を起こしうる.スタチンとの併用でもそのリスクが増加する.⑥エゼチミブ(小腸コレステロールトランスポーター阻害薬) 小腸絨毛上皮細胞のNPC1L1機能の阻害により,食事と胆汁由来のコレステロール吸収を抑制する.LDL受容体の誘導を介してLDL-Cを低下する.スタチンとの併用で強いLDL-C低下作用を発揮する.副作用は比較的少ないが,消化器症状が知られている.
3)開発中の薬剤:
①アポBに対するアンチセンスオリゴヌクレオチド(ASO) 肝細胞におけるアポBの合成を抑制し,LDL-Cを低下させる.FHホモ接合体にも有効である.②MTP阻害薬 ABLと同様の機序でVLDLの分泌を抑制し,LDL-Cを低下させる.FHホモ接合体にも有効である.③PCSK9阻害薬 PCSK9活性阻害作用を有するモノクローナル抗体はLDL受容体の発現増加を介してLDL-Cを低下させる.④CETP阻害薬 CETP活性の阻害を介して,HDL-Cを増加させる.LDL-C低下作用も併せ持つ.心血管イベント抑制効果は確認されていない.⑤ACAT阻害薬 ACAT1は動脈硬化巣の泡沫細胞,ACAT2は小腸絨毛上皮細胞と肝細胞の遊離コレステロールをエステル化する酵素であり,後者はリポ蛋白産生も制御する.非選択性のACAT阻害薬は血管内超音波を用いてプラク容積の抑制が示されなかった.ACAT2選択性のピリピロペンAとその誘導体には比較的強力なLDL-C低下作用がある.
4)LDLアフェレシス:
体外循環を用いてLDLを吸着除去する治療方法で,日本ではデキストラン硫酸LDL吸着法(dextran sulfate absorption LDL-apheresis)を用いたリボソーバーシステムが普及している(図13-4-17).1~2週に1回の頻度で実施し,FHホモ接合体を始めとする難治性高コレステロール血症,閉塞性動脈硬化症,巣状糸球体硬化症が保険適応になっている.LDL吸着カラムは陰性荷電をもつため,血液凝固系を賦活化し,ブラジキニンが上昇する.アンジオテンシン変換酵素阻害薬併用で,ブラジキニン急上昇によるアナフィラキシー様症状を引き起こす.
5)肝臓移植:
FHホモ接合体には肝移植の有用性が示されている.日本でも生体部分肝移植が報告されている.
6)遺伝子治療:
FHホモ接合体に対する遺伝子治療が実施された.部分切除した肝臓をコラゲナーゼ処理により肝細胞の単層培養を行い,レトロウイルスを用いてLDL受容体の遺伝子導入を行い,門脈から戻すという方法である.効果は不十分で,今後の改良が必要である.
禁忌
妊娠または妊娠を希望する女性にはスタチンとフィブラート系薬剤,腎機能低下例にはフィブラート系薬剤,アンジオテンシン変換酵素阻害剤使用例にはデキストラン硫酸LDL吸着法は禁忌である.[石橋 俊]
■文献
日本動脈硬化学会編:動脈硬化性疾患予防ガイドライン,共和企画,東京,2012.馬淵 宏:高脂血症入門,文光堂,東京,2005.村勢敏郎:高脂血症診療ガイド,文光堂,東京,2005.

表13-4-2

表13-4-3

表13-4-4

表13-4-5

表13-4-6
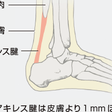
図13-4-11

図13-4-12
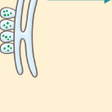
図13-4-13
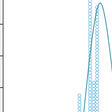
図13-4-14
図13-4-15
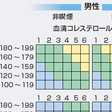
図13-4-16
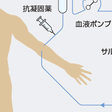
図13-4-17
出典 内科学 第10版内科学 第10版について 情報
食の医学館 「脂質異常症」の解説
ししついじょうしょう【脂質異常症】
《どんな病気か?》
〈自覚症状がないまま進行し、動脈硬化、心筋梗塞をまねく〉
血液に含まれる成分はたくさんありますが、脂質もその1つです。そしてその脂質には、コレステロール、トリグリセリド(中性脂肪(ちゅうせいしぼう))、リン脂質、遊離脂肪酸(ゆうりしぼうさん)の4つの種類があります。
・4つの脂質の働き
●コレステロール=骨格をつくり、ホルモンや胆汁酸(たんじゅうさん)のもとになる。
●トリグリセリド=エネルギー源として皮下脂肪(ひかしぼう)に蓄えられる。
●リン脂質=細胞膜(さいぼうまく)の表面をつくる材料になる。
●遊離脂肪酸=蓄積されないエネルギー源。
これらのうち、1つでも正常値より高い状態にある場合が、脂質異常症です。
とくに、コレステロール、トリグリセリドのうちでも、
●LDLコレステロール=140mg/dl以上
●HDLコレステロール=40mg/dl未満
●トリグリセリド=150mg/dl以上
のいずれかに該当した場合に、脂質異常症と診断されます。
脂質異常症は、遺伝因子、食事などの環境因子によって、また肥満や糖尿病(とうにょうびょう)、腎疾患(じんしっかん)などの1症状としてみられます。
自覚症状がないため、検査を受けてはじめてわかるというケースが多く、そのまま知らずに進行してしまうと、動脈硬化(どうみゃくこうか)、狭心症(きょうしんしょう)、心筋梗塞(しんきんこうそく)、脳梗塞(のうこうそく)、大動脈瘤(だいどうみゃくりゅう)を引き起こす原因となってしまいます。とくに脂質異常症は動脈硬化の最大の原因です。
生活習慣病の複合的な発症を予防するためにも、各検査項目の基準値をつねに維持するよう、心がけましょう。
脂質異常症の予防も改善も、食事療法が中心です。そして、同時に運動をすることによって、さらに効果が得られます。
運動は、ほかの生活習慣病と同様に、とくに脂肪を燃焼させることがたいせつなので、有酸素運動(ゆうさんそうんどう)が効果的です。
脂肪は運動開始後15~20分後に燃焼が大きくなるといわれているので、最低でも15分以上、運動を継続する必要があります。
《関連する食品》
〈食物繊維を積極的に摂取し、タイプ別に対処〉
脂質異常症に好ましい食生活は、適正なカロリーコントロールと適度な有酸素運動を基本に、検査結果に基づいたタイプ別の対処が必要になります。
コレステロールが多いタイプでは、脂肪の摂取を制限し、食物繊維や植物性たんぱく質を多くとること、トリグリセリドが多いタイプでは、蔗糖(しょとう)、果糖、アルコールの摂取を制限し、不飽和脂肪酸(ふほうわしぼうさん)を積極的に摂取すること、そしてHDLコレステロールが低いタイプは、糖質の摂取を制限することがポイントです。
○栄養成分としての働きから
このようなポイントをふまえたうえで、脂質異常症に効果的なのが食物繊維を多く含む食品です。水溶性の食物繊維は、コレステロールを便といっしょに排泄(はいせつ)するため、コレステロール値を下げてくれる作用があります。ゴボウやオクラ、切り干しダイコンなどの野菜、シメジなどのキノコ類、リンゴやバナナなどのくだもの類、こんにゃくやワカメなどを積極的に摂取しましょう。
不飽和脂肪酸もコレステロール値を下げる作用があります。とくに近年話題になったIPA(イコサペンタエン酸)やDHA(ドコサヘキサエン酸)は効果的で、アジやイワシ、カツオやサンマ、サバなどの青背の魚に多く含まれています。
〈抗酸化食品がコレステロールから動脈壁をまもる〉
コレステロールを動脈壁(どうみゃくへき)に付着させないように、抗酸化食品(こうさんかしょくひん)を摂取することも必要です。ビタミンA、C、Eやカテキン、セサミンなどの抗酸化物質を含む食品が効果的です。ビタミンAはニンジン、ピーマンなどの緑黄色野菜のほか、ウナギにも多く含まれます。ビタミンCはイチゴやサツマイモ、ビタミンEはカボチャやアーモンドなどから摂取することができます。また、カテキンは赤ワイン、緑茶、セサミンはゴマが代表格です。
〈内臓肉、魚卵、たまごは高コレステロール食品〉
○注意すべきこと
肉類、とくにレバーなどの内臓肉、いくら、かずのこ(生)、たらこ(生)、すじこなどの魚卵類、たまご類などのコレステロールの多い食品、ケーキやクッキーなどの糖質の多い食品、脂身(あぶらみ)の多い肉やバターなどの動物性油脂を多く含む食品などの摂取をひかえましょう。そのほか、イカ(スルメ、生・焼き・くんせい)、ヤツメウナギ(干し)、シシャモ(生干し・生)、牛(腎臓)、ウニ(生ウニ)、しらす干し、ホタルイカ(生)などもコレステロールを多く含む食品です。
また、生活水準の向上、豊かな食生活にともなって増加傾向だったが、この10年間では、日本人のコレステロール値は横ばい状態です。
しかし生活習慣病の低年齢化を防ぐためにもコレステロールの摂取量には気をつけた食生活を心がけることがたいせつです。
日本大百科全書(ニッポニカ) 「脂質異常症」の意味・わかりやすい解説
脂質異常症
ししついじょうしょう
dyslipidemia
従来、中性脂肪(トリグリセライド、トリグリセリド)数値、コレステロール数値、あるいはHDLコレステロール(高比重リポタンパクコレステロール)数値の異常を高脂血症と総称していたが、HDLコレステロール数値は分けて考えるべきという指摘と、欧米の慣習を取り入れて脂質異常症とされた。中性脂肪、コレステロール数値の異常については、高脂血症とよんでもよい。正常では、血清1デシリットルにつき、中性脂肪は30~150ミリグラム、コレステロールは150~220ミリグラム、LDLコレステロール(低比重リポタンパクコレステロール)は50~140ミリグラム程度存在する。したがって、これらの値を超えたときに高脂血症という。HDLコレステロールは血清1デシリットルにつき40ミリグラム未満の場合を異常とする。
一般に、一次性(原発性)と二次性(続発性)とに分けられる。一次性は家族性に発生することが多く、二次性では肥満症、糖尿病、ネフローゼ症候群、甲状腺(せん)機能低下症、閉塞(へいそく)性黄疸(おうだん)などから発生する。一次性では中性脂肪またはコレステロールの代謝処理障害から発生することが多く、角膜辺縁に白色輪(角膜輪)が、皮膚にはコレステロールなどの沈着(黄色腫(おうしょくしゅ))がみられたり、狭心症、心筋梗塞(こうそく)、脳梗塞、壊疽(えそ)などの発生原因の一つになっている。
治療の基本は食事療法で、食事量の調節、とくに標準体重1キログラム当り25~30キロカロリーとし、アルコールや糖質の過剰摂取を慎む。カイロミクロン(乳糜(にゅうび))が増えたための中性脂肪の増加であれば、むしろ脂肪の制限が必要である。二次性の場合には、まず原病の治療が基本である。HDLコレステロール数値の異常は、喫煙、運動不足、肥満が問題で、これらを改善すべきである。薬物療法もかなり有効で、中性脂肪の異常にはフィブラート、ニコチン酸誘導体、デキストラン硫酸ナトリウムなどが用いられ、コレステロールの異常には各種スタチン、メリナマイド、プロブコール、コレスチラミン、エゼチミブなどが使われる。これらが無効であれば、血漿(けっしょう)交換や外科手術も行われる。血清脂質の管理が順調であれば、動脈硬化の進行は抑えられる。
[中村治雄]
関連語をあわせて調べる
半夏ともいう。七十二候の一つで,本来は夏至後 10日目から小暑の前日までをいったが,現行暦では太陽の黄経が 100°に達する日 (7月1日か2日) を半夏生とし,雑節の一つとして記載している。この頃半...

