関連語
内科学 第10版 「慢性骨髄性白血病」の解説
慢性骨髄性白血病(白血球系疾患)
慢性骨髄性白血病は造血幹細胞レベルの未分化な細胞に染色体転座t(9;22)(q34;q11.2)が起こることで発症する(図14-10-8A)(Drukerら, 2006;Baccaraniら, 2009).CMLの年間発生率は10万人あたり約1人で,男女比は男性にやや多い.発症率は年齢とともに増加し,発症年齢の中央値は45~55歳である.放射線被曝などが原因となるが,多くの症例で原因は明らかではない.
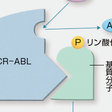
t(9;22)によって形成された派生染色体22q-をフィラデルフィア(Philadelphia:Ph)染色体という.Ph染色体上では,22番染色体上のBCR遺伝子と9番染色体上のABL遺伝子が融合遺伝子BCR-ABLを形成する.ABLは基質となる分子のチロシン残基にリン酸を付与するチロシンキナーゼであり,BCR-ABLは恒常的活性型チロシンキナーゼとしてSTAT,PI3K/Akt,Ras/MAPKなどの細胞内のシグナル伝達分子を活性化して,CML細胞に過剰な増殖・生存をもたらす.この結果,骨髄内はCML細胞で占拠され,いずれ末梢血中にもCML細胞が流出するようになる.
経過・症候
慢性骨髄性白血病を無治療で放置すると,数年続く慢性期の間に付加的染色体異常,Srcファミリーキナーゼの活性化などが起こり,移行期,急性転化期へと病期が進行し,急性白血病様となり予後不良となる(図14-10-9).
慢性期では自覚症状が乏しく,健診などで偶然発見されることも多い.白血球数が増加すると全身倦怠感,脾腫による腹部膨満感,高ヒスタミン血症に伴う皮膚瘙痒,胃潰瘍もみられる.身体所見では脾腫が40~60%,肝腫が10~20%の症例に認められる.移行期に進行すると,肝脾腫の増悪,発熱などの症状が出現する.急性転化期では急性白血病と同様に骨髄不全による感染症,出血がみられる.
診断・検査
慢性骨髄性白血病の90~95%の症例がt(9;22)を有しており,これをG-バンド法やFISH(fluorescence in situ hybridization)法などの染色体分析で検出するか(図14-10-8B,C),RT-PCR法でBCR-ABL融合遺伝子を検出することで,確定診断される.G-バンド法には骨髄液を用いるが,FISH法やRT-PCR法は末梢血でも可能である.
1)慢性期:
慢性期では末梢血中に1.2~100万/μLの白血球増加が認められる.最近は健康診断の普及により,軽微の白血球増加で診断される症例も多い.慢性期のCML細胞は分化能を有するため,骨髄球から分節球をピークとする種々の分化段階の顆粒球系細胞が増加し,骨髄芽球の比率は5%未満である.好塩基球数はほぼ全例で増加し,しばしば好酸球増加も伴う.軽度の貧血がみられ,血小板数は30~50%の症例で増加する.骨髄は過形成で,分化傾向を示す顆粒球系細胞が著増している(図14-10-10).赤血球系の造血は.一般に抑制されている.初診時に約30%の症例で骨髄に線維化が認められる.顆粒球系細胞の脾臓の赤脾髄や肝臓の類洞,門脈周囲への浸潤も認められる.生化学検査ではLDH,尿酸,ビタミンB12が高値を示す.好中球アルカリホスファターゼ指数(NAPスコア)は低値である.
2)病期進行診断:
病期進行を診断するための所見として,①白血球数増加(>1万/μL),治療抵抗性の脾腫のどちらかもしくは両者の持続や悪化,②治療でコントロールできない血小板数増加(>100万/μL),③治療と無関係な血小板数減少(<10万/μL),④付加的染色体異常の出現,⑤末梢血中での20%以上の好塩基球増加,⑥末梢血または骨髄での芽球比率の増加(10%以上)あるいは髄外での芽球の増殖がある.①~④は慢性期から移行期への進行,⑤,⑥は移行期から急性転化期への進行の診断に重要である.急性転化期のCML細胞は分化能を失い,芽球のみが増加する.芽球の系統は約70%が骨髄系で,20~30%がリンパ系(ほとんどがBリンパ系)である.また,移行期/急性転化期に病期が進行すると低値であったNAPスコアが上昇する.
3)治療効果判定:
治療が奏功すると,まず血液学的完全寛解(CHR),次に骨髄染色体検査で細胞遺伝学的完全寛解(CCyR)が得られる(図14-10-11).それ以降の微小残存病変は,BCR-ABL mRNAを定量するRQ-PCR法で評価される.体内のCML細胞数が106個以下になると高感度のRQ-PCR法でも微小残存病変が検出されない分子遺伝学的完全寛解(CMR)となる.
治療・予後
1)慢性期CML:
以前に用いられたブスルファン,ヒドロキシウレアは血球数をコントロールできるが病期進行を遅らせず,インターフェロン-α(IFNα)は一部の症例には有効であるものの10年全生存率は約25%にすぎない.骨髄破壊的な同種造血幹細胞移植術(alloHSCT)は,CMLを治癒できる唯一の治療法であり,長期生存率はおおむね50~70%,再発率は20%未満である.しかし,移植時点での病期,年齢などにより治療成績が大きく異なり,移植関連死亡が問題となる.その後開発されたBCR-ABL阻害薬イマチニブは,BCR-ABLとATPの結合を阻害してBCR-ABLのシグナルを遮断する(図14-10-12).イマチニブを未治療の慢性期CML患者に投与した際の8年時点の全生存率は85%(CML関連死亡は7%のみ),病期進行のない生存が92%ときわめて良好な成績である.さらに,イマチニブより強いBCR-ABLの阻害活性を有する第二世代BCR-ABL阻害薬ニロチニブ,ダサチニブが開発され,これらはイマチニブ無効例に有効なだけでなく,初発慢性期CMLに対してもイマチニブより高い治療効果を示す.これらのBCR-ABL阻害薬によってCMRが得られたとしても,薬剤中止により多くの症例が再発することからBCR-ABL阻害薬はずっと継続する必要がある.
2)移行期/急性転化期CML:
移行期/急性転化期CMLにはBCR-ABL阻害薬の効果は限定的であり,移植可能例にはalloHSCTが推奨される.急性転化期CMLには移植前に多剤併用化学療法が必要である.[松村 到]
■文献
Baccarani M, et al: J Clin Oncol, 2009 Nov 2, online publication.
Crawley C, et al: Blood, 106: 2969-2976, 2005.
Druker BJ, et al: N Engl J Med, 355: 2408-2417, 2006.
O'Hare T, Eide CA, et al: Expert Opin Investig. Drugs, 17: 865-878, 2008.
慢性骨髄性白血病(造血幹細胞移植の適応の考え方)
慢性骨髄性白血病(chronic myelogenous leukemia:CML)
a.予後予測因子
CMLの予後予測モデルとして広く用いられているのはSokalスコアである.イマチニブの投与後の細胞遺伝学的完全寛解到達率とも相関することが示されている.
b.初発慢性期の造血幹細胞移植の適応
薬物療法としての標準治療薬であるイマチニブ(あるいはニロチニブ,ダサチニブ)のすぐれた成績から,初発の慢性期CML患者に対してはまずは薬物治療を優先すべきである.しかし,十分な薬物療法を行っても細胞遺伝学的効果が得られない患者(特に既存のチロシンキナーゼ阻害薬が効かないT315I変異を有する症例)に対しては非血縁者間移植も含めて造血幹細胞移植を検討する.
c.移行期,急性転化期における移植成績
移行期,急性転化後の予後は不良であり,移植を考慮する必要がある.日本造血細胞移植学会が公表しているCMLの急性転化期移植の長期生存率は20%前後である.[神田善伸]
■文献
Koreth J, Schlenk R, et al: Allogeneic stem cell transplantation for acute myeloid leukemia in first complete remission: systematic review and meta-analysis of prospective clinical trials. JAMA, 301: 2349-2361, 2009.
Cutler CS, Lee SJ, et al: A decision analysis of allogeneic bone marrow transplantation for the myelodysplastic syndromes: delayed transplantation for low-risk myelodysplasia is associated with improved outcome. Blood, 104: 579-585, 2004.
Oliansky DM, Czuczman M, et al: The role of cytotoxic therapy with hematopoietic stem cell transplantation in the treatment of diffuse large B cell lymphoma: update of the 2001 evidence-based review. Biol Blood Marrow Transplant, 17: 20-47 e30, 2011.
出典 内科学 第10版内科学 第10版について 情報
世界大百科事典(旧版)内の慢性骨髄性白血病の言及
【白血病】より
…一方,慢性白血病の発病は,非常に緩やかで症状も軽いことが多く,偶然に発見されることも少なくない。慢性骨髄性白血病は,白血球が増えて代謝が亢進するためにおこる倦怠感,微熱,疲れやすさ,脾臓が増大するための腹部膨満感などの症状で気づくことが多い。急性と異なり,血小板が減って出血しやすくなったり,貧血はあっても高度となることはない。…
※「慢性骨髄性白血病」について言及している用語解説の一部を掲載しています。
出典|株式会社平凡社「世界大百科事典(旧版)」
関連語をあわせて調べる
新暦の 4月後半から 5月の,梅雨前に日本列島が大きな移動性高気圧に覆われたときの晴天。発現期間は短い。もともとは旧暦 5月が梅雨にあたることから,梅雨の晴れ間の意味で,梅雨晴れ(つゆばれ)とも呼ばれ...