精選版 日本国語大辞典 「狭心症」の意味・読み・例文・類語
きょうしん‐しょうケフシンシャウ【狭心症】
- 〘 名詞 〙 ( [英語] angina pectoris の訳語 ) 左前胸部または胸骨のうしろあたりに起こる疼痛発作を主徴とする症候群。冠状動脈の動脈硬化や痙攣(けいれん)が原因となって起こる。
- [初出の実例]「脂肪過多のため狭心症にかかって」(出典:文壇ギルドの解体期(1926)〈大宅壮一〉二)
内科学 第10版 「狭心症」の解説
狭心症(虚血性心疾患)
狭心症とは,冠動脈病変により,心筋が一過性に虚血,つまり酸素欠乏に陥ったために生じる特有な胸部およびその隣接部の不快感(狭心痛)を主症状とする臨床症候群である.一過性心筋虚血の発生機序としては,冠動脈病変を基盤として心筋の酸素需要が増加するか,供給が減少するか,あるいは両方の機序の組み合わせにより生じる.
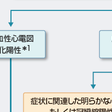
分類
狭心症は,発症機序,発作の誘因,経過の観点から分類される(表5-7-2).
1)発症機序からみた分類:
器質的狭窄による器質性狭心症,冠動脈の攣縮 (冠攣縮:スパズム)による冠攣縮性狭心症,そして冠血栓性狭心症に分類される.本来は冠動脈造影所見に基づいて診断されるが,多くは問診から診断可能である.
2)発作の誘因からみた分類:
労作性狭心症,安静時狭心症,労作兼安静狭心症に分類される.労作性であっても器質的狭窄によることもあれば,労作により誘発された冠攣縮によることもある.
3)経過からみた分類:
安定狭心症,不安定狭心症に分類される.安定狭心症はある一定以上の労作によって生じる狭心症で,安定労作性狭心症を意味する.不安定狭心症は発作の頻度,強度が増加してくるもので急性心筋梗塞や突然死に至る可能性があり急性冠症候群として包括される.
4)無症候性心筋虚血:
心筋虚血を生じているにもかかわらず狭心痛あるいはそれに類似する症状を伴わない病態を無症候性心筋虚血(asymptomatic myocardial ischemia),あるいは無痛性心筋虚血(silent myocardial ischemia:SMI)とよび,1962年のWHO分類ですでに無痛性虚血性心疾患の項目として記載されている.実臨床では,たとえば高リスク患者に対する手術前検査など何らかの理由で長時間心電図や負荷試験などを行った際に発見されるとか,糖尿病を長期加療された患者が,症状はないものの虚血スクリーニング目的の運動負荷試験で見つかることも多い.高齢者や糖尿病患者に生じることが多い.また,有症状の狭心症患者でも無痛性の発作を高頻度に生じている.【⇨5-7-3)】
5)微小血管性狭心症:
労作時や安静時に狭心症を生じるが冠動脈造影上明らかな器質的狭窄も冠攣縮もないものを指す.冠動脈造影で見えない微小血管レベルでの狭窄や攣縮が原因であると考えられている.中年以降の女性にみられることが多く,内皮機能障害が原因とされている.
原因・病因
食生活の欧米化と生活習慣の変化に伴って動脈硬化性疾患の典型である虚血性心疾患(狭心症,心筋梗塞)に対する関心は高まっている.原因としては冠動脈危険因子や生活習慣の欧米化があるが,病因として慢性炎症が注目されている.
1)冠動脈危険因子:
改善しうる危険因子として,脂質異常症,高血圧,喫煙,糖尿病,肥満,高尿酸血症などがあり,制御できない因子として,年齢,性(男性),家族歴,人種があげられる.
2)生活習慣様式:
喫煙,職業(ストレス),性格など動脈硬化の進展と関連する.カロリー過多,脂質過剰摂取,運動不足は肥満,耐糖能異常の大きな要因となり動脈硬化の進展を促進する.
3)慢性炎症:
冠動脈硬化は多くは粥状動脈硬化によるが,その進展にはRussell Rossの血管反応障害説を基礎として多くの研究がなされ,現在では動脈硬化症は血管の慢性炎症性疾患との概念が一般的である.
疫学
厚生労働省の平成20年患者調査によると,虚血性心疾患(心筋梗塞,狭心症)の総患者数は80万人,性別にみると,男性46万人,女性34万人であり,うち狭心症は約60万人とされる.
病態生理
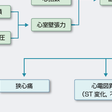
狭心症は,一過性の心筋虚血が本体であるが,冠動脈病変を基盤として心筋の酸素需要が増加するか,供給が減少するか,あるいは両方の機序の組み合わせによって生じる. 心筋の酸素需要を規定する3つのおもな因子は,心筋の収縮力と心拍数および収縮期の心室壁の張力である.収縮期の心室壁の張力(後負荷)は,心室の容積と収縮期心室圧の積で表されるので,臨床的には心拍数と収縮期血圧の積がrate-pressure productまたはdouble productとよばれて心筋の酸素需要量の指標として用いられている.
心筋への酸素の供給を司っているのが冠循環であり,心筋への酸素の供給は冠動静脈の酸素含有量の較差と冠血流量の積で表されるが,冠循環においては心筋の酸素摂取率はきわめて高く冠動静脈の酸素含有量の較差は,安静時でも70〜75%に達しており,心筋の酸素需要が増加しても,さらに増加することは少ない.したがって,心筋への酸素の供給は実際上,冠血流量によって支配される.心筋虚血とは,心筋の代謝に必要な十分量の血液が供給されない状態であり,灌流低下のために代謝産物の蓄積を伴う.心筋虚血の機序としては,心筋の酸素需要の増大に酸素供給が追いつかなくなる場合(相対的酸素不足)と,酸素供給自体が減少する場合(絶対的酸素不足),がある(図5-7-5). したがって,狭心症の発生には大きく2つの機序が考えられる.1つは冠動脈の器質的狭窄が強いために運動や精神的興奮時などの心筋酸素需要量が増加したときに心筋に必要な酸素が供給されずに心筋虚血が生じる器質性狭心症,もう1つは冠動脈に攣縮(スパズム)が生じることにより心筋への酸素供給量が減少することによる冠攣縮性狭心症(coronary spastic anginaあるいはvasospastic angina)である.
1)冠動脈硬化:
冠動脈硬化症が冠動脈狭窄に直ちに連続するものではなく,また冠動脈狭窄がすべて心筋虚血をきたすのではない.冠動脈狭窄は脂質の蓄積したプラーク(粥腫)が蓄積してもある程度まではむしろ血管径は拡大する方向に変形し(positive remodeling),進行すると内腔の狭窄(negative remodeling)が始まる.冠動脈の狭窄と血流の関係は直線的ではなく,安静時で血流が低下し始める冠動脈の狭窄は80%以上であり,運動時に相当する最大血流量が減少し始めるのは50%以上からである.つまり,狭心痛を起こす冠動脈狭窄(有意狭窄)はある程度進行した状態となってはじめて労作性狭心症の症状を自覚する.
不安定狭心症,急性心筋梗塞などの急性冠症候群の心血管イベントは,プラーク破綻に伴う血栓形成から血管閉塞を生じ発症する.プラークの破綻は脂質コアの大きさ,プラーク皮膜の薄さ,炎症細胞浸潤,などの程度に左右され,また,血圧,血流などの循環動態の変化,さらに全身性の因子によっても影響されると考えられている.
2)冠攣縮:
冠攣縮性狭心症は冠動脈の過剰収縮(冠攣縮:スパスム)により心筋虚血をきたすが,完全に閉塞されると,その灌流域に貫壁性虚血を生じ,その結果,心電図上ST上昇を伴った狭心症,すなわち異型狭心症が起こる.冠動脈が攣縮により不完全に閉塞されるか,またはびまん性に狭小化される場合,非貫壁性虚血を生じST低下を伴った狭心症が起こる.冠攣縮は夜間から早朝にかけて安静時に生じやすく,安静狭心症の臨床像を呈する.冠攣縮は労作によっても誘発されるが,午前中に起こりやすく,多枝冠攣縮はdisease activityが高く重篤な症候が出現しやすい.
3)血管内皮機能:
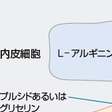
血管内皮は,一酸化窒素(NO),プロスタグランジンI2(PGI2),内皮由来過分極因子(endothelium-derived hyperpolarizing factor:EDHF)の主として3種類の内皮由来弛緩因子(endothelium-derived relaxing factor:EDRF)を産生,遊離して,血管トーヌスの調節を行っている.EDRFの中で最も重要なものはNOである.NOはグアニル酸シクラーゼ活性化によるサイクリックGMPの増加により血管平滑筋の弛緩を惹起する(図5-7-6).
臨床症状
1)自覚症状:
狭心症の発作時の症状である狭心痛(anginal pain)は,典型的には前胸部が“絞めつけられる”“圧迫される”などの胸部絞扼感や胸部圧迫感として,また,胸が“焼ける”“熱くなる”などの胸部灼熱感として訴えられる.狭心痛の範囲は漠然としており,手のひら以上の広がりをもつことが普通で,前胸部以外の場所で,肩,首,後頭部,歯,背中,上肢,心窩部などに狭心痛を感じることもある(放散痛).痛みは通常数分以内に消失する.労作によって誘発される狭心痛は安静によって通常1~2分で消失する.胸痛が30分以上持続する場合には急性心筋梗塞を疑う.労作性狭心症の発作は安静あるいはニトログリセリンの舌下投与により,通常2~3分以内に消失するが,重症の狭心症発作消失にニトログリセリンが3錠ぐらいまで必要となることもある.ニトログリセリンに反応しない場合は急性心筋梗塞に移行する可能性のある不安定狭心症または急性心筋梗塞などの急性冠症候群の発症,あるいは虚血性心疾患以外の病気である可能性を考慮する.また,労作性狭心症の発作は一定以上の労作またはrate-pressure productにより必ず誘発され,安静により必ず消失するのを特徴とする.そのため,発作は労作の多い日中に生じることが多い.さらに,狭心症の症状として重要なものに,発作時の息切れ,呼吸困難がある.これは心筋の虚血に起因する左室拡張終期圧の上昇,駆出率の低下など左心室機能の障害によるものと思われる.
冠攣縮性狭心症による狭心痛の性状は,労作性狭心症と変わらないが,労作性狭心症の発作が活動の多い日中に生じることが多いのに対し,特に夜間から早朝にかけての安静時に出現しやすく,午前中には軽度の労作によっても誘発されるが,午後からはかなりの労作によっても誘発されない場合が多い.つまり発作の著明な日内変動および発作を引き起こすのに要する運動閾値の著明な日内変動が認められる.これは冠動脈のトーヌスが夜間から早朝にかけて亢進しており,この時間帯には冠動脈の攣縮(冠攣縮)が出現しやすいことによる.
2)他覚所見:
非発作時には特別な所見は認められない.冠危険因子である高血圧,肥満,脂質異常症の有無,を疑わせる黄色腫やアキレス腱の肥厚,糖尿病,喫煙を示唆する所見がないかに注意をして診察する.発作時には一過性の左心室機能障害のあらわれとして,Ⅲ音やⅣ音が聴取されることがある.また一過性の乳頭筋虚血により僧帽弁閉鎖不全症をきたし,そのため収縮期雑音を聴取することがある.血圧は一般には発作時に上昇するが,強い心筋虚血の場合は低下することがある.心拍数は通常増加するが左室下壁の虚血の場合は減少することが多い.冠攣縮性狭心症では,脈拍,血圧は正常かむしろ徐脈,血圧低下傾向となる.
検査成績
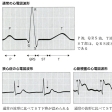
1)心電図
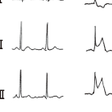
【⇨5-5-1)】: 非発作時の心電図では,高度の虚血発作直後など特別な場合を除いて特徴的な所見はない.発作時にのみ心電図変化を生じる.発作時の心電図がとらえられていないときは,診断をするために運動あるいは薬物での負荷検査を行う.特に冠攣縮性狭心症に関しては,症状が頻繁に発生している場合は,発作時と非発作時の12誘導心電図を記録することで確定診断がつく.冠攣縮は心臓表面の比較的太い冠動脈に起きるのでST上昇を伴うが,不完全に閉塞されるか,びまん性に狭小化されるときは,ST下降を伴った狭心症発作が起きる.Prinzmetalらが報告した異型狭心症は安静時にST上昇を伴う冠攣縮性狭心症の1つと考えられる.
2)Holter心電図
: 自然発作時の心電図変化を記録する方法.器質性狭心症では心拍数増加時にST低下が,冠攣縮性狭心症では夜間から早朝にST低下あるいは上昇が記録される.
3)負荷心電図:
a)運動負荷試験:運動負荷により心筋酸素消費量を増加して虚血発作を誘発する方法.心筋酸素消費量の指標として,心拍数×収縮期血圧のrate-pressure product(RPP)が使用される. ⅰ)マスター負荷試験:スクリーニング検査として有用であるが,負荷量が軽度なため心筋虚血検出の感度は低い. ⅱ)多段階運動負荷試験:エルゴメーターやトレッドミルを用い,心電図モニター下に狭心痛や呼吸困難,下肢疲労などが出現するまで,または目標心拍数に達するまで負荷を段階的に増加する.最大運動負荷または亜最大運動負荷試験が望ましい.器質性狭心症では,運動負荷で心電図上,水平型(horizontal type)または右下がり型(downsloping type)のST下降が,等電位線すなわち,PR segmentより0.1 mV以上あり,しかもJ点より0.08秒以上持続する場合を陽性とする(図5-7-7).
ST下降は心内膜下の心筋虚血を表し,ST上昇はより強度の貫壁性の心筋虚血を表す.一過性のST上昇発作は冠動脈攣縮が関与している(図5-7-8).
一過性の陰性U波の出現は器質性狭心症における運動負荷時の発作時でも,冠攣縮性狭心症の発作時でも心筋の虚血を表す(図5-7-9).
b)過換気負荷テスト:冠攣縮誘発を目的として早朝安静時に,過換気(25回/分以上を目安として)を6分間行う.冠攣縮の起きる機序として,過換気による呼吸性アルカローシスを補正するために,イオン交換系であるNa+H+交換系が働き,細胞内(内皮および平滑筋細胞)H+をくみ出す.それと交換にNa+イオンが細胞内に入ってくる.するとNa+/Ca2+交換系が働いてCa2+イオンが細胞内に流入し,そのために冠攣縮が起きると推測されている.結果的に内皮および平滑筋細胞のCa2+濃度が上昇することはアセチルコリンによる作用と同様であり,冠攣縮を起こす場合平滑筋細胞がCa2+に対して感受性が高くなっていることも明らかにされている.
4)冠動脈造影検査:
器質的狭窄病変や冠攣縮の評価を目的として行われる.
a)器質性狭心症:冠動脈に器質的病変が存在するかどうか,存在するとすればどの程度,どの範囲であるか,経皮的冠動脈インターベンション(percutaneous coronary intervention:PCI)や冠動脈バイパス手術による血行再建術の適応はあるかなどを決めるために冠動脈造影法を行う.左室造影法は冠動脈造影法を行うときに施行し,左心室の機能を評価するのに有用である.
図5-7-10に,冠動脈造影の右前斜位RAO方向,左前斜位LAO方向からの像を示す.造影の方向によっては狭窄の程度が違って見えることがあるので角度をかえて造影することが重要である.
b)冠攣縮性狭心症:冠攣縮薬物誘発試験は,アセチルコリンあるいはエルゴノビンの冠動脈内投与により施行される.アセチルコリンは内皮よりNOを放出させて血管を拡張する作用を有するが,同時に強力な血管平滑筋収縮作用も示す.冠攣縮狭心症例では冠動脈内皮からのNOの産生,放出が低下し,血管トーヌスが亢進しており,内皮依存性血管弛緩物質であるアセチルコリンにより冠攣縮が惹起されるのは,アセチルコリンによる内皮からのNOの放出障害と血管平滑筋の過収縮によると考えられている.アセチルコリンの半減期は非常に短いためエルゴノビンによる攣縮とは異なり,自然寛解する.つまり,硝酸薬を必要としないため多枝冠攣縮の診断に有用である.多枝冠攣縮発作はしばしば重篤で冠攣縮性狭心症の予後規定因子の1つである.図5-7-11の症例はアセチルコリン負荷試験にて左右の冠動脈に冠攣縮を生じた(これを多枝冠攣縮という).
5)心エコー図:
発作時に虚血心筋部の壁運動の異常が観察される.ドブタミン負荷心エコーで冠動脈に器質的な有意狭窄がある場合には心筋虚血が誘発され壁運動異常を評価できる.また,安静時のカラードプラ法で冠血流を描出しパルスドプラ法でその冠血流速度を計測・分析する冠動脈エコーにより,冠動脈狭窄を推定できる.
6)生化学的検査:
狭心症の虚血は一過性であり,心筋は壊死に陥っていないので,血清CK(クレアチンキナーゼ),心筋特異性の高いアイソザイムであるCK-MB,心筋トロポニンTやIなどの心筋由来の酵素は上昇しない.冠危険因子として,糖尿病,脂質異常症,高尿酸血症,高ホモシスチン血症などが認められる.
7)核医学的検査法:
心筋血流製剤のタリウム(201Tl)やテクネシウム(99mTc)を用いて,運動負荷や薬物負荷(アデノシン静注法)により,心筋の虚血部位への血流の相対的減少や虚血部心筋の壁運動の異常,駆出率の低下などを検出する.負荷201Tl心筋シンチグラフィにおいては,最大運動負荷時に核種を静注して数分後に患者を安静にして撮影を行う.その像は,負荷時の血流分布を示し,血流欠損像は一過性の血流障害か心筋梗塞を表す.2〜4時間後の安静時像で欠損が消失していれば一過性心筋虚血を意味し,欠損像が残存していれば心筋梗塞を表す.現在臨床で汎用されてるのは,心電図同期SPECT法(single-photon emission computed tomography)である.図5-7-12の症例は,前壁中隔〜心尖部に再分布所見を認める.
8)心臓CT法
: マルチスライスCTにより,拍動する臓器である心臓が撮影可能となり,検出器の増加によって装置の機能が充実した.高度石灰化病変でなければ冠動脈疾患にとって有用で,冠動脈狭窄の評価のみならず,動脈硬化性プラークの性状評価にもすぐれている.図5-7-13に症例を示す.
9)心臓MR法
: 冠動脈狭窄評価のためのMRA(MR angiography)のみでなく,シネMRIによる心機能と局所壁運動の診断,遅延造影MRIによる心筋梗塞と心筋バイアビリティの評価,負荷心筋パーフュージョンMRIによる心筋虚血の診断などに有用である.腎機能低下症例,冠動脈の高度石灰化症例,放射線被曝を避けたい症例などCT施行が困難な場合の非侵襲的検査として有用である.
診断
①問診にて狭心痛を正しく把握する.発作時の心電図が記録されれば診断はほぼ確定される.発作はニトログリセリンの舌下投与により速やかに消失する.一過性心筋虚血の出現を客観的に証明するために,運動負荷や薬剤負荷により発作を誘発して心電図を記録する.不安定狭心症に対して負荷試験は禁忌である.日中労作時に胸部圧迫感の発作があり,安静にて消失すれば器質性狭心症であり,深夜から早朝の安静時に胸部圧迫感が出現すれば冠攣縮性狭心症である.
②心電図に左脚ブロックやWPW症候群などがあり,心電図上の心筋虚血の判定が困難な場合には201Tl心筋シンチグラフィを用いて心筋虚血を証明する.
③重症度診断として,Canadian Cardiovascular Societyの重症度分類(CCSC)が(表5-7-3),不安定狭心症では,Braunwaldの分類(表5-7-4)が用いられる.
④胸痛が強度で持続するとき,急性心筋梗塞と鑑別するために血清クレアチンキナーゼ(CK),CKアイソエンザイム(CK-MB),トロポニンT,トロポニンIなどを測定する.
⑤冠動脈病変による重症度診断:1枝病変より,多枝病変が,遠位部狭窄より近位部狭窄が,限局性病変よりびまん性病変が重症である.狭窄形態としては,血栓を伴う偏心性狭窄やびまん性不規則病変が重症である.
⑥冠危険因子の評価:高血圧,喫煙,脂質異常症,糖尿病,肥満,虚血性心疾患,突然死の家族歴,性格,ストレスなどの冠危険因子を評価する.
⑦冠攣縮性狭心症に対しては確定診断が難しい場合もあり,診断のポイントを示したガイドラインが作成され,診断のフローチャートが記載されている(図5-7-14).
鑑別診断
胸痛をきたす疾患は鑑別診断の対象となり,以下のような疾患があげられる.
1)心疾患:
a)急性心筋梗塞:発作が狭心症のそれに比べると,より強度で持続時間も長く(30分以上,多くは1時間以上),ニトログリセリンの舌下投与に対しても無効であり,さらに血清クレアチンキナーゼ(CK),CKアイソエンザイム(CK-MB),トロポニンT,トロポニンIなどが上昇する.急性心筋梗塞はST上昇型急性心筋梗塞と非ST上昇型急性心筋梗塞に分けられ,不安定狭心症,心臓突然死とともに急性冠症候群として包括される.ST上昇型急性心筋梗塞ではない心電図変化のはっきりしない場合の,不安定狭心症と非ST上昇型急性心筋梗塞の違いは,心筋傷害マーカー上昇の有無,つまり虚血傷害の程度で決まってくるが,連続した同一疾患スペクトル上の病態としてとらえられ,薬物療法のみで治療可能な比較的軽症のものから早急な血行再建を要するものまで重症度のスペクトルが非常に広い特徴を有し,初期診断鑑別が重要になってくる.
b)急性心外膜炎,急性心筋炎:発熱などの炎症所見を伴うことが多く,心電図上,冠動脈支配に一致しない広範囲のST上昇を認める.心膜摩擦音を聴取することもある. c)心筋症:肥大型心筋症においてときに一過性に胸痛を訴えることがある.
2)肺胸膜疾患:
a)肺塞栓症:突然の胸痛と呼吸困難を訴えることが多い.肺血流シンチグラムでは区域または肺葉に一致する欠損をみる.造影CTは比較的簡便で診断能は高い.
b)肺炎,胸膜炎,気胸など
3)大動脈疾患:
a)大動脈解離:激しい胸痛で発症する.冠動脈入口部まで病変が及んでいなければ心電図には明らかな虚血性変化は生じない.胸部X線写真で大動脈径の著明な拡大を認め,造影CT検査で確定診断を行う.
4)胸壁疾患:
肋間神経痛,肋軟骨骨折,胸部筋肉痛など
5)食道疾患:
食道炎,食道裂孔ヘルニア,食道痙攣など
6)消化器疾患:
胃十二指腸潰瘍,胆石症,膵炎など
鑑別点として特に重要なのは,ニトログリセリンの舌下投与により胸痛が消失するか否かということである.狭心症の場合,舌下投与後2〜3分以内で発作が消失するのがほとんどである.
治療
目標は発作の寛解と心筋梗塞を予防し生命予後を改善すること. 心筋の一過性酸素欠乏に対し,心筋への酸素供給を増加させるか,または心筋の酸素需要を減少させる,あるいはこの両方により心筋の酸素欠乏を防ぐことが目的である. 労作性狭心症の場合は,発作の誘因を避けるとともに,薬物療法によって,心筋の酸素需要の増加を抑制する. 不十分ならば冠動脈バイパス手術や経皮的冠動脈インターベンション(PCI)を行い,冠血流量,つまり酸素の供給を増加するようにする.
1)一般療法
a)発作の誘因の除去ないし制御:身体的労作,精神的興奮,寒冷,過飲,過食などは心筋の酸素消費量を増加させ,労作性狭心症の誘因となるので避ける必要がある.
b)動脈硬化の危険因子の除去ないし制御:冠動脈狭窄病変はほとんどが動脈硬化に基づくものであり,高血圧,脂質異常症,喫煙,糖尿病および肥満など,動脈硬化を促進する危険因子の除去ないし制御が必要である.
2)薬物療法:
a)器質性狭心症:
ⅰ)発作時の治療:ニトログリセリンが著効を呈する.発作が出現するとすぐに1錠(0.3 mg)を舌下に入れて溶解させる.通常2〜3分以内に効果があらわれる.発作が増強していく場合や5分を経過しても発作が消失しない場合には,さらにもう1錠追加する.3〜4錠の舌下投与後も症状の消失しない場合には,モニター可能な冠疾患集中治療室(coronary care unit:CCU)あるいはそれに準じた施設に移して治療を行う.
ニトログリセリンなどの硝酸薬は静脈系を拡張して心臓へ還る血液量を減少させ,したがって心室の容積を減少させて心室壁の張力を低下させ,心筋の酸素需要量を減少させる.これと同時に冠動脈の太い部分を拡張させる.これらの作用機序のために,労作性狭心症に対しては心筋の酸素需要を減少させることにより発作を消失させる.
ⅱ)狭心症の治療薬:ニトログリセリン舌下投与の持続時間は短く,発作の予防のためには長時間有効な薬剤が必要とされる.①β遮断薬:β遮断薬は,心拍数,血圧および心筋の収縮性を低下させることによって心筋の酸素需要を減少させるので広く労作性狭心症の治療に使用されている.②抗血小板薬:禁忌でなければアスピリンを使用する.冠動脈インターベンション後は血栓症予防としてアスピリンとチエノピリジン系抗血小板薬の2剤を併用する.③持続性硝酸薬:心室壁の張力の低下と冠動脈の拡張により有効であるが,耐性の出現が指摘されており,その予防のためには血中濃度を持続的に高レベルに保つのではなく,発作の起こらない時間帯は投与しないことが好ましい.④Ca拮抗薬:Ca拮抗薬は冠攣縮性狭心症に対し第一選択薬であるが,末梢血管を拡張して血圧を低下させ,また種類によっては心拍数も減少させるので心筋の酸素需要を減少させ,労作性狭心症に対しても有効である.
ⅲ)経皮的冠動脈インターベンション(percutaneous coronary intervention:PCI):①バルーン拡張術(plain old balloon angioplasty:POBA):1977年にはじめてGruentzigにより行われたバルーン拡張術は,外科手術に比し侵襲が少なく,成功率も高いので器質性狭心症や冠血栓性狭心症に広く適用されたが,拡張部冠動脈の急性閉塞や解離および高い再狭窄率が問題となり次のステントが登場した.②冠動脈ステント留置術(coronary stent implantation(図5-7-15):特殊な筒状の金属製のワイヤー(ステント)を冠動脈内に留置する方法で急速に普及した.ステント留置により急性冠閉塞が減少し,再狭窄率はバルーン拡張術よりは良好であったが20〜30%であった.その後,免疫抑制薬や抗癌薬でコーティングしたステントdrug-eluting stents(DES;薬剤溶出性ステント)は再狭窄には劇的な効果があるが,遅発性血栓症(late thrombosis)の発生,さらには1年以後にも生じるvery late stent thrombosis(VLST)が懸念されており議論が続いている.また,DESでも生命予後の改善は証明されていない.③高速回転式粥腫切除術(rotational atherectomy)ロータブレーター:ダイアモンド粒子でコーティングされたカテーテルの先端チップが高速回転することにより冠動脈の病変を切削する方法で,高度石灰化病変に有効である.④エキシマレーザ冠動脈形成術:308 nmのレーザ光を,経皮的に冠動脈内病変部に挿入されたエキシマレーザ血管形成用レーザカテーテルを介して狭窄,閉塞病変組織に照射することにより,病変部を蒸散,除去し,血管内腔を拡大するシステムでわが国では先進医療から,最近保険診療として認められた.
ⅳ)外科手術(冠動脈バイパス術,coronary artery bypass graft surgery :CABG):大部分は,薬物療法,カテーテル治療によってコントロール可能であるが,中には内科的治療でコントロールしえない症例もあり,このような場合には冠動脈バイパス手術(A-Cバイパス術)が考慮される.左冠動脈主幹部の狭窄,または3枝に内径75%以上の狭窄があり,しかも狭窄の末梢が十分に太ければ,手術の適応となると考えられる.バイパスに使われる血管としては内胸動脈,大伏在静脈,橈骨動脈,胃大網動脈がある.
b)冠攣縮性狭心症:
ⅰ)発作時の治療:ニトログリセリンが著効するのは労作性狭心症と同じである.
ⅱ)治療薬:
(1)Ca拮抗薬:血管平滑筋細胞内Ca流入を抑制するCa拮抗薬は,高い抗攣縮作用を有し,冠攣縮性狭心症に対する最も適切な薬剤である.
(2)β遮断薬:相対的にα受容体優位となり血管収縮を助長し冠攣縮性狭心症を増悪させ予後を悪化させる.器質的狭窄が併存するためβ遮断薬を使う必要がある場合は,Ca拮抗薬や硝酸薬を併用することが推奨される.
(3)持続性硝酸薬:冠動脈内皮機能の障害によるNO活性の低下を補い,Ca拮抗薬とは異なる作用機序で冠攣縮に有効であり,Ca拮抗薬との併用や症例により使い分けることが重要である.
(4)ニコランジル:ニコチン酸アミドの誘導体であり選択的な冠動脈拡張作用と冠攣縮抑制作用を有する.Ca拮抗薬と異なる作用機序のため,薬剤抵抗性の症例に併用されることがある.
c)器質的狭窄に攣縮が加わった狭心症:器質性と冠攣縮性の狭心症は独立して存在するのではなく,器質的狭窄と攣縮がさまざまの程度で関与していることがあり,両方の関与の程度を考えながら治療することが重要である.
d)血管新生療法:冠血行再建術が適応とならない重症例において,血管への分化能や血管新生誘導能をもつ細胞を直接移植したり,血管新生促進作用を有するサイトカインを外因性に投与することによって,毛細血管を新生し側副血行路を促進させ,虚血に伴う心機能低下や自覚症状を改善させる.
経過・予後
狭心症の経過と予後は,病態,重症度,心筋梗塞既往の有無,左心機能,合併症(糖尿病,左室肥大)などに左右される.
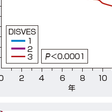
1)器質性狭心症:
多枝病変,左冠動脈主幹部病変,左室機能低下例は予後が悪い(図5-7-16).発作の頻度,強度,持続時間が次第に増悪してくる不安定狭心症は,急性心筋梗塞や突然死に至る危険が大きい.
2)冠攣縮性狭心症:
Ca拮抗薬の出現により,予後は比較的良好となってきたが,器質的狭窄合併例,攣縮が1枝のみに限局せず,多枝に出現する場合は,発作時に致死的な不整脈を生じ突然死する可能性もあり,確実な内服継続が必要である.[小川久雄・掃本誠治]
■文献
Braunwald E ed: Heart Disease: A Textbook of Cardiovascular Medicine, 3rd ed, Saunders, Philadelphia, 1988.
山岸正和,他:慢性虚血性心疾患の診断と病態把握のための検査法の選択基準に関するガイドライン(2010 年改訂版).
循環器病の診断と治療に関するガイドライン(2009 年度合同研究班報告),日本循環器学会,2010. http://www.j-circ.or.jp/guideline/pdf/JCS2010_yamagishi_h.pdf
小川久雄,他:冠攣縮性狭心症の診断と治療に関するガイドライン.循環器病の診断と治療に関するガイドライン(2006 - 2007 年度合同研究班報告)
Circulation Journal, 72, Suppl Ⅳ, 1195-1238, 2008.
出典 内科学 第10版内科学 第10版について 情報
家庭医学館 「狭心症」の解説
きょうしんしょう【狭心症 Angina Pectoris】
 心臓のはたらきと構造
心臓のはたらきと構造 狭心症とは
狭心症とは 狭心症の症状
狭心症の症状 狭心症の原因
狭心症の原因 狭心症の検査
狭心症の検査 狭心症の治療
狭心症の治療 狭心症の生命予後
狭心症の生命予後 心臓のはたらきと構造
心臓のはたらきと構造心臓は筋肉のかたまりで、収縮と拡張をくり返してポンプのように全身の臓器に血液を送り出している臓器です。
その内部には4つの部屋があり、左右2組の心房(しんぼう)と心室(しんしつ)に分かれています(図「心臓のしくみ」)。このなかで、ポンプの源流となるもっとも重要な部屋が左心室(さしんしつ)で、心臓の筋肉の大部分は左心室をつくるために用いられています。
心臓は全身の臓器に血液を送るポンプですが、心臓もまた臓器の1つです。そのため、血液の供給を心臓自身から受けています。その供給路が冠動脈(かんどうみゃく)(または冠状動脈(かんじょうどうみゃく))という名前で呼ばれる動脈です(図「冠(状)動脈のしくみ」)。
心臓は、常に収縮と拡張をくり返しているため、その仕事量は非常に大きく、平均的日本人で、1分間に約5ℓもの血液を送り出す仕事をしています。この仕事に必要なエネルギーは、すべて冠動脈を流れる血液によってまかなわれています。ふつう、心臓の筋肉(心筋(しんきん))1gあたり、1分間に約100mℓの血液が必要とされています。
◎心筋虚血(しんきんきょけつ)
心筋に流れる血液量が必要量に達しなくなると、さまざまの異常がおこります。この状態を総称して心筋虚血といいます。
心筋虚血は、血液の必要量と供給量のアンバランスによって生じますが、そのアンバランスの原因には、必要量が増加した場合と、供給量が低下した場合との2つがあり、それぞれの発生状況や程度が異なります。
心筋虚血となった筋肉は、本来の収縮・拡張運動が低下したり、筋肉が過敏状態となるために不整脈(ふせいみゃく)が発生しやすくなります。そして心筋虚血が長く続くと、最後には心筋細胞が生きていけなくなり、部分的に死滅します。これが心筋梗塞(しんきんこうそく)(症(しょう))です(「心筋梗塞(症)」)。
 狭心症(きょうしんしょう)とは
狭心症(きょうしんしょう)とは心筋虚血がおこると、「胸が痛い」「胸が圧迫される」などの症状を感じることがあります。この症状を狭心症と呼びます。また、病名としても使われています。
狭心症の原因は心筋虚血ですから、胸部に症状が出ることが多いのですが、「くびが締まる感じがする」「左腕がしびれる」「背中が痛む」など、かならずしも胸部だけではない場所にも症状が出ることがあります。きわめてまれですが、「頭痛がする」という患者さんもいます。
したがって、胸部の症状ではないからといって、かならずしも狭心症ではないとはいえないのです。また、症状が出たときの状況(安静時か労作時(ろうさじ)か、昼間か早朝か)、持続時間、回数などもたいせつな情報です。これらは狭心症の診断のためばかりでなく、後述する不安定狭心症(ふあんていきょうしんしょう)かどうかの手がかりにもなるのです。
 狭心症(きょうしんしょう)の症状
狭心症(きょうしんしょう)の症状典型的な狭心症の症状は、(1)寒いときに、(2)階段や登り坂を、(3)荷物を持って、(4)歩いたら、(5)胸が圧迫されるような感じがして、(6)立ちどまると、(7)数分間で症状が消える、というものです。
ただし、冠(かん)れん縮(しゅく)(後述)による特殊なタイプの狭心症の場合は、早朝、安静時に生じることが多いという特徴があります。
逆に、①瞬間的な痛み、②数日間続くような長時間の症状、③チクチクした痛み、④痛い場所を指で押してみるとさらに痛みが増す、⑤指でさし示すことができるような狭い範囲の痛み、などの症状を示す場合は、多くの場合、狭心症ではありません(ただし、②は心筋梗塞(しんきんこうそく)の可能性があります)。
 狭心症(きょうしんしょう)の原因
狭心症(きょうしんしょう)の原因狭心症は、心筋が必要とする血液量が不足する(心筋虚血)ために生じるものですが、大きく分けてつぎの2つの原因が考えられます。
第1は、動脈硬化(どうみゃくこうか)などのために冠動脈の内径が部分的に狭くなり、血液の流れが悪くなる。
第2は、冠動脈が部分的にけいれんして、急に血管の内径が狭くなり、血流が悪くなる(動脈がけいれんする現象をスパスムまたはれん縮(しゅく)といいます)。
この2つの原因は、いずれも心筋虚血および狭心症をひきおこします。症状の性質は同じですが、その成り立ちにちがいがあるため、発生状況が異なります。
第1の原因によっておこるのが労作性狭心症(ろうさせいきょうしんしょう)です。これは労作(動作、運動)にともなって狭心症状が現われるものです。同じ運動を同じ程度行なうと必ず狭心症が出現するというように、再現性があることが多いのも特徴です。
第2の原因によっておこるのが安静時狭心症(あんせいじきょうしんしょう)です。からだをとくに動かしていなくてもおこるもので、早朝によく発生し、睡眠中にも生じることがあるという特徴があります。
ただし、第1と第2の原因が合併して狭心症が生じたり、労作によってスパスムが誘発されて生じるという例外もありますから、症状だけで原因を特定できるとはかぎりません。一般に、熟練した循環器専門医であれば、約80%の確率で、症状のみから狭心症の診断ができます。
◎不安定狭心症(ふあんていきょうしんしょう)
狭心症のなかには、心筋梗塞症の前ぶれとして出現するものがあります。これを不安定狭心症と呼び、通常の狭心症と区別しています。
心筋梗塞症になると心筋は壊死(えし)してしまうため、その筋肉領域は、もはやもとにはもどりません。つまり、筋肉としての役割をしなくなりますから、致死的な不整脈や心不全、心臓の部分的な破裂などをひきおこし、そのために死亡する可能性もあります。
以上のことから、狭心症と心筋梗塞症とは、軌を一にする疾患であることがわかります。このような性質をもつ病気を合わせて虚血性心疾患(きょけつせいしんしっかん)と呼びますが、狭心症と心筋梗塞症のそれぞれの予後(よご)(治療後の経過)は決定的にちがいます。そのため、急性心筋梗塞症に移行する可能性が高い不安定狭心症であれば、すぐに医療機関(できれば循環器専門医がいる施設)を受診しなければなりません。
急性心筋梗塞症の病因の1つに冠動脈内血栓(かんどうみゃくないけっせん)があります。不安定狭心症の場合もやはり血栓がかかわっていますから、アスピリンなどを用いた抗血小板療法(こうけっしょうばんりょうほう)やヘパリンによる抗凝固療法(こうぎょうこりょうほう)の有効性が報告されています。
 狭心症(きょうしんしょう)の検査
狭心症(きょうしんしょう)の検査◎心電図検査
心電図は、狭心症の検査として基本的なものです。
心筋虚血が発現していないときの心電図は正常所見を示します。つまり、病院を受診して心電図をとっている最中に狭心症が出現することはまれなので、安静時心電図が正常だからといって狭心症ではないとはかぎりません。そこで狭心症の診断のためには、つぎのような心電図を応用した検査が必要になります。
●運動負荷心電図(うんどうふかしんでんず)
ベルトコンベアの上を歩いて運動することで心拍数や血圧を増加させ、心筋虚血を誘発する検査法です。心筋虚血が出現すると、特徴的な心電図所見がみられ、狭心症の判定をすることができます。
この検査は、トレッドミル運動負荷試験といいますが、これ以外にも、備えつけの自転車を使って運動する検査(エルゴメーター負荷試験)や、階段を昇降して運動する検査(マスター運動負荷試験)などがあります。
●薬物負荷心電図検査(やくぶつふかしんでんずけんさ)
検査の原理は運動負荷心電図検査と同じですが、心筋虚血を誘発する手段として、運動ではなく薬物を用います。足の具合が悪い人や、動脈瘤(どうみゃくりゅう)のために運動して血圧を上げてはいけない人などのために用います。
●ホルター心電図
心電図波形を連続して磁気テープに記録する検査です。通常は24時間分の心電図を記録します。装置はかなり小さく、装着したまま日常の行動ができるため、ふだんの生活のなかで心筋虚血が生じているかどうかがわかります。
ただし、良好な心電図波形が得られないことも多く、正確な診断ができないこともあります。スパスムによる安静時狭心症の診断には有用です。
◎核医学検査
タリウムなどの放射性同位元素(ほうしゃせいどういげんそ)は心筋組織の中に取り込まれるため、組織のようすを画像として映し出して検査することができます。
心筋虚血時には血流が低下するため、タリウムの対象領域への取り込み率も低下します。心筋梗塞の場合も取り込み率が低下しますが、狭心症では4~6時間後に再度撮像してみると、取り込みが回復しますので、区別できるようになります。
この検査も、実際に心筋虚血が出現していないと異常を検出することはできませんから、運動・薬物負荷心電図試験と同様、心筋虚血を誘発しなければなりません。
◎冠動脈造影検査(かんどうみゃくぞうえいけんさ)
狭心症は、冠動脈の器質的または機能的異常によっておこる病気ですから、冠動脈の狭窄(きょうさく)の具合を調べることが非常に重要です。冠動脈造影検査はふつう、入院(検査入院)して行ないます。
この検査は、カテーテルという非常に細い管を大腿動脈(だいたいどうみゃく)(足のつけ根にある動脈)に挿入し、冠動脈の入り口まで進めて造影剤(放射線にあたると色がついて見える薬)を注入し、血管や血流のようすをX線撮影するものです。カテーテル挿入部位には、ほとんど傷は残りません。最近では手の動脈からカテーテルを挿入することもあります。
以前はこの検査のために脳梗塞(のうこうそく)やアレルギー性ショックなどの重篤(じゅうとく)な合併症が発生することもありましたが、技術の進歩によって、現在の合併症発生率は0.1%程度に激減しています。この検査は、狭心症の治療方針を決めるうえでもたいへん大事なものです。
 狭心症(きょうしんしょう)の治療
狭心症(きょうしんしょう)の治療◎冠危険因子(かんきけんいんし)の是正
狭心症や心筋梗塞症の患者さんには、①糖尿病、②高血圧、③高脂血症(こうしけっしょう)、④喫煙、⑤肥満、⑥家族歴などの素因が多くみられることが知られています。これらが冠危険因子ですが、できるだけこれらの冠危険因子を是正することがたいせつです。
このような因子がある場合は、医師の指導のもとに、食餌療法(しょくじりょうほう)、運動療法、薬物治療などを適切に行なうことで、長期的な改善が期待できます。
また、運動不足、高尿酸血症、精神的ストレス、エストロゲン低下なども危険因子であると報告されています。これらの解消も必要です。
◎薬物治療
狭心症の治療に使われる薬物は、硝酸薬(しょうさんやく)、カルシウム拮抗薬(きっこうやく)、β遮断薬(ベータしゃだんやく)、アスピリンなどです。これらの薬物は、製薬会社によって、さまざまな種類の製品が発売されており、それぞれ特徴がありますが、基本的な薬理作用は同じです。
カルシウム拮抗薬は、冠スパスムが原因の狭心症に対してとくに有効です。
硝酸薬は、歴史のある薬物で、ニトログリセリンや硝酸イソソルビドは狭心症発作時の特効薬として、今も頻繁(ひんぱん)に使われています。
狭心症発作はいつ出現するか予想できませんから、これらの薬は切らすことなく、必ず身につけておかなければなりません。
硝酸薬を舌下(ぜっか)すると、いつもすぐに発作が消えるのに、消えないで続く場合は、心筋梗塞症に移行しつつある可能性があります。すぐに医療機関を受診すべきです。硝酸薬の効果は病状の変化と関連しています。診断上、重要な情報ですから、効果が変化した場合は必ず医師に伝えましょう。
β遮断薬は、労作性狭心症発作の抑制にとくに有効ですが、急に中止すると、狭心症が悪化する場合があります (反跳現象(はんちょうげんしょう)といいます)。β遮断薬にかぎらず、狭心症に使用する薬物は、必ず医師の指導のもとに、確実に服用することがたいせつです。
アスピリンは、抗血小板療法の代表的薬物です。とくに不安定狭心症のときには、有効であることが報告されています。
◎経皮的冠動脈形成術(けいひてきかんどうみゃくけいせいじゅつ)
この治療法は、PTCAともいい、1977年から始まったもので、もう20年の歴史があります。冠動脈造影検査の技術を応用した治療法で、実際の手技も冠動脈造影検査と同じです。
通常は、足のつけ根にある大腿動脈(だいたいどうみゃく)からカテーテルを挿入し、冠動脈まで進めます。まず、ガイドワイヤというきわめて細い針金を狭窄部(きょうさくぶ)の側(先端側)まで進めます。
つぎに、ガイドワイヤに沿って、風船が先についた小さなカテーテルを狭窄部まで進め、風船をふくらませて狭窄した場所を広げます。
PTCAは侵襲度(しんしゅうど)(からだへの負担の程度)が低いため、高齢の患者さんや他の合併疾患がある患者さんにも実施でき、入院期間も短期間ですみます。
このようにPTCAには、有利な点が多いのですが、約30~40%の症例で、施行後3か月以内に再び狭窄がおこる(再狭窄)ことが最大の欠点です。そこで、ステントという非常に小さくて薄い金属製の管を狭窄部位に入れ、内側から血管を支持して再狭窄を防止する方法が最近試みられるようになりました。再狭窄率が約20~30%に低下するため、世界的に用いられるようになってきています。
初期成功率は、狭窄部位の形態などによって異なりますが、完全に閉塞(へいそく)した病変では約70%程度、熟練した医師が施行すれば平均90%以上です。
◎冠動脈バイパス術
PTCAが開始される以前は、薬物治療の効果がない狭心症の患者さんには、もっぱら冠動脈バイパス術が行なわれてきました。
この手術は、冠動脈狭窄部位よりも末梢側の冠動脈に、足の静脈などを移植して、血流のバイパス(迂回路(うかいろ))をつくる方法です。
この方法には、PTCAでみられる再狭窄という現象がありません。そのため、手術が成功すれば、狭心症発作は長期間おこらなくなります。
ただし、手術の際には開胸しなければならず、きわめて侵襲度が高いため、高齢者や合併疾患がある人には実施できないことがあります。
また、静脈を使ってバイパスすると、5年前後でバイパスに狭窄や閉塞が生じることが多くなってきます。ところが、動脈を使ってバイパスすると、狭窄や閉塞が生じにくくなることがわかってきました。
さらに、従来の手術は、人工心肺装置を使って一時的に心臓を停止させて移植術を行なう必要があるため、侵襲度が高かったのですが、最近では、肋骨(ろっこつ)と肋骨の間を切開して、重要な冠動脈に1つだけバイパスする方法も実施されはじめています。
このように、冠動脈バイパスは現在でも重要な狭心症の治療法の1つです。
 狭心症(きょうしんしょう)の生命予後
狭心症(きょうしんしょう)の生命予後狭心症そのものの生命予後は良好です。しかし、急性心筋梗塞症の死亡率は、比較的高いといわれています(医療施設によって異なりますが、7~40%程度です)。
だからこそ、狭心症から急性心筋梗塞症へ移行しないようにすることがたいせつと考えられるのです。
虚血性心疾患(きょけつせいしんしっかん)をもつ患者さんの生命予後は、さまざまの因子によって影響されますが、一般に、左室機能が悪い場合、そして狭窄または閉塞している冠動脈の数が複数(多枝病変(たしびょうへん))である場合、その生命予後はよくありません。
図「3枝病変例の心生命予後」は、受けた3つの治療法別に心臓病で亡くなられた患者さんを比較調査した結果です。多枝病変の患者さんでは、薬物治療よりもバイパス術、またはPTCAを受けた患者さんのほうが生存率が高いことがわかります。
最近、高脂血症(こうしけっしょう)の患者さんの場合、血液中のコレステロールを低下させる薬物を服用していると生命予後がよくなる、という研究結果も最近報告されています。
そのため、バイパス術やPTCAだけでなく、日ごろの食餌療法(しょくじりょうほう)や薬物療法の重要性も再認識されてきています。
改訂新版 世界大百科事典 「狭心症」の意味・わかりやすい解説
狭心症 (きょうしんしょう)
angina pectoris
stenocardia
冠状動脈の粥状硬化など,種々の原因で冠状動脈の血流が不足して一時的に心筋の酸素不足が生じ,その症状として数分間,胸が圧迫されるような苦しみや痛みを伴う発作をくり返す病気である。この苦しみの発作を狭心発作と呼び,これが数十分以上も続くときは,心筋の一部が壊死に陥り元どおりには回復しない心筋梗塞(こうそく)に移行することがある。1768年イギリスのヘバーデンWilliam Heberden(1710-1801)によって狭心発作と心臓との関係につき詳細に記述されたが,そのときにはまだ狭心症と心筋梗塞との区別は明確でなく,狭心症のなかに心筋の壊死を伴う心筋梗塞を含めて考えていた。
種類
狭心症は,発作のきっかけにより,労作狭心症,安静狭心症,関連狭心症などに分けられ,心電図の特徴から異型狭心症が,発作の重さや回数の変化から安定狭心症,不安定狭心症などに分けられる。異型狭心症は通常,冠動脈の強い収縮によって起こる冠攣縮(れんしゅく)性狭心症である。
(1)労作狭心症effort anginaは最も古典的な狭心症であり,労働や興奮を誘因として発作が起こるものである。肉体的または精神的負荷をきっかけにして心臓に血圧上昇,心室壁緊張増大,心拍数の増加などの負担がかかり,心筋の酸素需要量が増大し,それに見合うだけの冠状動脈血流量の十分な増加がないために,心筋が酸素不足に陥って狭心発作となるが,心臓の負担が軽減すると心筋の酸素需要が数分で元に戻り,酸素の需給も回復して発作が収まる。誘因は,無理に急いで歩く,走る,坂や階段を登る,重い物を持つ,布団の上げ下ろし,雪かき,ぞうきんがけなど,肉体的負担を一時的に増すことや,緊張する会議,興奮する見物,面会など精神的に興奮することが主であるが,その他の状況として,寒冷,猛暑,食事,とくに過食,飲酒,入浴,腹痛,性交,病院での不安・緊張があげられる。早朝に起こりやすかったり,排尿,排便,洗面など日常生活に関連して起こることもあるが,このような軽い労作に関連してのみ起こる発作は典型的な労作狭心症というよりも安静狭心症の機序を含んだ場合が多く,労作および安静混合型の狭心症に多くみられる。どんな時刻にも一定以上の労作で必ず発作が起こるものには,冠状動脈の硬化による狭窄が著しいものが多い。労作狭心症は,精神的・肉体的負荷によって発作が起こり誘因が明らかなことから二次性狭心症と呼ばれる場合もある。
(2)安静狭心症rest anginaは,労作狭心症と異なり誘因が明らかでなく,肉体的・精神的に負担のない安静中または睡眠中に起こるので,自然に起こるという意味で自発狭心症,または原因がはっきりしないという意味で一次性狭心症とも呼ばれる。その典型的なものが異型狭心症で,冠状動脈の病的なスパズム(攣縮)によって冠状動脈の一部の血流が一時的に途絶し,その灌流域の心筋の全層に著しい虚血が生じ,その部分から誘導される心電図でSTの一過性上昇がみられるのが特徴である。異型狭心症の起こるおもな機序は,冠状動脈のスパズムで,そのほかに小塞栓や血栓,動脈硬化による著しい狭窄などがあげられている。一般に安静狭心症では,動脈硬化による著しい器質的狭窄が基礎にあり,大なり小なりスパズムや,血圧低下や心拍出量の減少その他が関連して発作が生じると考えられている。日本ではとくにスパズムの関与が著しいものが多い。労作狭心症よりも心筋梗塞に近いということから中間型冠状症候群と呼ばれることもある。
狭心症で,発作の頻度が増し,誘因となる労作が軽くても起こりやすくなり,労作狭心症に安静狭心症が混じたり,あるいは発作の持続が長くなり,苦痛も激しくなるなど,症状が重くなると,心筋梗塞に発展しやすいので,この状態を不安定狭心症あるいは,心筋梗塞になりやすいという意味で切迫梗塞,急性冠症候群と呼ぶ。発作の頻度が増しはじめてから数週間が最も心筋梗塞になりやすく,2~3ヵ月で症状が安定してくることが多い。これに対して,労作狭心症で,発作の頻度や誘因が比較的一定している状態を安定狭心症と呼ぶ。
病因と症状
狭心症は冠動脈危険因子のある者に発症することが多く,その基礎病変は,冠状動脈の粥状硬化,冠状動脈や大動脈起始部の動脈炎などによる冠状動脈の狭窄である。狭心症の発作は,大動脈弁狭窄や僧帽弁狭窄などの弁膜疾患や肥大型心筋症などの心筋肥大,甲状腺機能亢進症の頻拍などでも起こる。狭心発作の起りやすさは知覚神経および中枢の感受性によって左右されるので,発作の頻度が増したり,午前中の神経体液性の緊張の強い時刻や睡眠中のレム期,不安感や緊張などが増したときに,さらに発作が起こりやすくなる。
発作の症状は,前胸部を中心として,胸部,肩,左腕,首,顎,鼻,上腹部などに,絞めつけられるような,深くぼんやりした苦しさ,あるいは痛みを感ずることで,労作狭心症では誘因となる動作を止めて安静にしていると数分で収まる。安静狭心症でも数分ないし十数分で収まることが多く,15分を超えることはまれである。痛みの性質は,圧迫されるような,胸焼けのような,板をはりつけられるような,といったぼんやりした苦しみとして表現されることが多いが,針や焼火ばしを刺されるような鋭い強い痛みと表現されることもある。しかし,ちくちく,ずきずきといった表在的で,一定の範囲を明確に指し示すことはまれで,このような痛みは心臓神経症に多い。狭心症では痛みとともに,動悸や息苦しさを感じたり,冷や汗・脂汗・めまいなどを伴うこともある。異型狭心症や不安定狭心症などの持続の長い発作では,不整脈や著しい血圧の低下などが多く,意識消失や嘔吐など心筋梗塞と同様の症状を伴うこともある。
狭心症の診断と治療
狭心症の症状が心筋の虚血によって生じていることの証明には通常,発作中の心電図でSTの上昇または下降の確認が用いられる。発作中の冠動脈血流の減少を,冠動脈造影やアイソトープによる心筋シンチグラムで証明し,心筋の収縮性の一時的低下を心エコー図や心筋シンチグラムで証明すれば確実である。運動負荷心電図や冠動脈造影などによって冠状動脈の狭窄病変や,エルゴノビン,アセチルコリンなどの薬物によって冠状動脈のスパズムを確認すると傍証となる。
狭心症の治療には,発作の寛解(緩和)と予防がある。発作の寛解には,労作狭心症では安静を保つだけで収まることが多いが,ふつうニトログリセリンなどの亜硝酸系薬剤の舌下服用が最も有用である。亜硝酸系薬剤は静脈の拡張により,静脈還流を減少し,末梢動脈の拡張により血圧を下げて心臓に対する負荷を減少させ,同時に冠状動脈を拡張させて冠動脈血流量を増して,心筋の酸素需給を改善して発作を寛解させる。発作の予防には,亜硝酸系薬剤のほか,労作狭心症には主としてβ受容体遮断薬,安静狭心症には主としてカルシウム拮抗薬などの冠状動脈拮抗薬が用いられる。血小板機能抑制薬や抗凝血薬,抗脂血薬,降圧薬,糖尿病薬なども冠状動脈の状態や合併症状に応じて併用される。冠動脈硬化が主要分枝の一部に限局している場合には,大動脈と冠動脈狭窄部末梢の間にバイパス血管を造成する手術も行われる。最近は,冠状動脈狭窄部をバルーン付きカテーテルあるいはステント(金属を用いた網状の管)で拡張する方法も確立されている。
狭心症は,半数以上が治療により軽快するが,基礎病変を完全に治療することはできない。約5%は心筋梗塞に移行し,とくに不安定狭心症では20%が心筋梗塞となる。また,まれではあるが突然死の危険性もあるので継続的な治療が必要である。
→心筋梗塞
執筆者:細田 瑳一
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
日本大百科全書(ニッポニカ) 「狭心症」の意味・わかりやすい解説
狭心症
きょうしんしょう
前胸部に発作的におこる締め付けられるような圧迫感(不快感ないし絞扼(こうやく)感)を主徴とする症候群をいい、心筋の酸素需要と供給の不均衡に伴う心筋虚血(冠不全)が一過性に生じた際に引き起こされる。18世紀中ごろ、すでにイギリスの医師ヘバーデンWilliam Heberden(1710―1801)によって一つの疾患名として記載されたが、現在では前述のように心筋の一過性虚血に基づく症候群として定義されている。
元来、欧米人において発生が多い傾向にあったが、わが国でも近年生活様式の変化に伴い、だんだん増加しつつある。一般に好発年齢は50歳代から60歳代であり、男性が女性に比べて圧倒的に多い。主症状は前述のような胸痛発作であるが、これは可逆的で、十数分以内に寛解することが特徴である。
狭心症はその誘因により、労作狭心症、安静狭心症、および労作兼安静狭心症に分類される。労作狭心症は、心筋の酸素需要を増加させる運動などが誘因となるもので、安静狭心症は、明確な心筋の酸素需要の増加とは無関係におこるものをいう。原因としては、心臓への血液供給が不十分となる冠状動脈(冠動脈)の硬化性狭窄(きょうさく)、攣縮(れんしゅく)などが主であり、そのほか、相対的な心筋の酸素需要と供給の不均衡をおこす著しい心肥大や心臓弁膜症、あるいは甲状腺(せん)機能亢進(こうしん)症や重症貧血によることもある。一般に、歩行、階段昇降、荷重労働を行った際、あるいは安静時に一過性の胸痛発作を自覚したら狭心症を疑う必要がある。とくに、初発症状のおこり始めは心筋梗塞(こうそく)に移行しやすい不安定期として、その管理が重要である。診断に際しては、安静時および運動負荷心電図、テープ記録心電図、心筋シンチグラム、さらに冠動脈造影法が有用である。
治療に際しては、前述の基礎疾患が明らかな場合はその治療が重要である。胸痛発作時にはニトログリセリン舌下錠が著効を示し、数分以内に発作が治まる。ただし、ニトログリセリン舌下錠は持続時間が短いので、予防薬としては不適当である。なお、心筋の酸素需給のバランス改善の面からは種々の薬剤を用い、さまざまな治療が試みられている。すなわち、持続性亜硝酸剤やカルシウム拮抗(きっこう)剤は冠動脈の攣縮を予防し、心筋の酸素消費量を抑制するので、優れた抗狭心薬である。また、心筋の酸素需要を減じるβ(ベータ)‐遮断剤も予防効果が期待される。これらの薬剤を単独あるいは併用して大量に使用しても、なおかつ発作が頻発、あるいは発作持続が長引くような症例では、外科的に大動脈‐冠動脈バイパス手術も試みられている。これは、冠動脈の狭窄部より末梢(まっしょう)側と大動脈を、自家静脈を用いたバイパス路で結ぶものであり、成功例では狭心症発作の消失効果などが得られる。また、冠動脈狭窄部を動脈内腔(くう)より強制的に拡大させる治療法(経管式冠動脈形成術)も試みられている。
[井上通敏]
百科事典マイペディア 「狭心症」の意味・わかりやすい解説
狭心症【きょうしんしょう】
→関連項目A-Cバイパス術|オースラー|カフェイン|冠不全|心臓病|睡眠時無呼吸症候群|テオフィリン|動脈硬化|バルーン療法
出典 株式会社平凡社百科事典マイペディアについて 情報
ブリタニカ国際大百科事典 小項目事典 「狭心症」の意味・わかりやすい解説
狭心症
きょうしんしょう
angina pectoris
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
生活習慣病用語辞典 「狭心症」の解説
狭心症
出典 あなたの健康をサポート QUPiO(クピオ)生活習慣病用語辞典について 情報
栄養・生化学辞典 「狭心症」の解説
狭心症
世界大百科事典(旧版)内の狭心症の言及
【アンギーナ】より
…元来アンギーナとは口峡炎のことをさす。口峡は咽門とも呼ばれ,口腔から中咽頭に移行する狭くなった部分のことであり,のどの炎症ではれるといっそう狭くなるので,アンギーナの語はもっぱら扁桃を中心とした咽頭炎に使われてきたが,語源的にはギリシア語のagchonēと関係があり,体を締めつけられるという意味で,狭心症angina pectorisにもとられるので注意を要する。扁桃炎【中山 将太郎】。…
【アンギーナ】より
…元来アンギーナとは口峡炎のことをさす。口峡は咽門とも呼ばれ,口腔から中咽頭に移行する狭くなった部分のことであり,のどの炎症ではれるといっそう狭くなるので,アンギーナの語はもっぱら扁桃を中心とした咽頭炎に使われてきたが,語源的にはギリシア語のagchonēと関係があり,体を締めつけられるという意味で,狭心症angina pectorisにもとられるので注意を要する。扁桃炎【中山 将太郎】。…
【痛み】より
…このときブラジキニンやプロスタグランジンE2,プロスタグランジンI2が産生されるためである。心臓の冠状動脈が狭窄したときにみられる狭心症の痛みも同様な理由によって現れる。内臓器官のうち,胃,腸,尿管などは通常,焼いても切っても痛くないが,これらが強く収縮したり伸ばされたりすると痛みが起こる。…
【心筋梗塞】より
…
[心筋梗塞の疫学]
日本では心筋梗塞を含む心疾患による死亡は1950年以来,増加の傾向にあり,58年以来,悪性新生物や脳血管疾患に次いで3位を占めるようになり,さらに85年以降は脳血管疾患を抜いて第2位となっている。このなかで,狭心症や心筋梗塞などの虚血性心疾患の増加は著しく,50年に人口10万人に対して約10人であったものが,94年には約50人と5倍以上となり,心臓疾患による死亡全体の約3割になる。この増加は,1980年代までは生活の変化によって冠状動脈の硬化や血栓症が増加したことに帰因するが,近年はおもに高齢者における死亡数の増加による。…
【心臓】より
…心筋を養う冠状動脈に硬化症やスパズム(痙攣(けいれん))が起こり,心筋の好気性代謝に必要とする酸素が十分供給されない場合は,嫌気性代謝が主となりエネルギー産出は著しく減少し,心筋障害が進行する。これは臨床的には狭心症や心筋梗塞(こうそく)の発症につながる。心筋
[冠状循環coronary circulation]
心臓を養う冠状動脈coronary arteryは大動脈基部から左右2本出て心外膜下に入る。…
【動脈硬化】より
…それ以後も脳卒中は悪性新生物(癌)に次いで第2位を占めている。したがって日本人の動脈硬化性疾患についての疫学的研究は,脳卒中に関してのものが主役を演じざるをえなかったということができるし,このことはアメリカやヨーロッパ諸国においては狭心症や心筋梗塞(こうそく)などの虚血性心疾患についての疫学的研究が主役であるのと同じ理由をもつ。日本における近年の虚血性心疾患と脳卒中の死亡率の頻度をみると,虚血性心疾患による死亡は1950年は年間9.9人(人口10万人対。…
※「狭心症」について言及している用語解説の一部を掲載しています。
出典|株式会社平凡社「世界大百科事典(旧版)」
関連語をあわせて調べる
《〈和〉doctor+helicopterから》救急専用の医療機器を搭載し、医師・看護師が乗り込んで患者のもとに急行し、病院などに搬送する間に救命医療を施すことのできる救急ヘリコプター。...