共同通信ニュース用語解説 「関節リウマチ」の解説
関節リウマチ
指や膝の関節内で炎症が起き、骨に痛みや変形が生じる疾患。貧血や微熱が伴うこともあり、初期には関節の腫れやこわばりが現れる。重症化すると軟骨や骨が破壊され、日常生活の動作に支障が出る。発症には遺伝や細菌感染などが関わっているとされるが、詳しい原因は不明。薬剤による治療などがある。決め手となる予防法は開発されていない。
更新日:
出典 共同通信社 共同通信ニュース用語解説共同通信ニュース用語解説について 情報
精選版 日本国語大辞典 「関節リウマチ」の意味・読み・例文・類語
かんせつ‐リウマチクヮンセツ‥【関節リウマチ】
- 〘 名詞 〙 ( リウマチは[英語] rheumatism から ) 関節の腫脹、発赤、疼痛があり、ついには変形をきたす疾患。咽頭から侵入した病原体に対する抗原抗体反応が関節に局在化したもの。リウマチ性多発関節炎。〔医語類聚(1872)〕
家庭医学館 「関節リウマチ」の解説
かんせつりうまち【関節リウマチ Rheumatoid Arthritis】
 関節リウマチとは
関節リウマチとは 関節リウマチの症状
関節リウマチの症状 関節リウマチの原因
関節リウマチの原因 検査と診断
検査と診断 関節リウマチの治療
関節リウマチの治療 日常生活の注意
日常生活の注意 関節(かんせつ)リウマチとは
関節(かんせつ)リウマチとは◎関節炎を主症状とする
関節リウマチとは、全身の免疫の異常にともなって関節に炎症がおこり、関節の腫(は)れや痛みが生じるとともに、徐々に進行して、長い年月ののちには、関節が変形して重大な機能障害をひきおこす病気です。
関節リウマチは、家事や育児に忙しい年代の女性に多く、社会的な影響も大きい病気です。
「リウマチ」というと、からだのふしぶしが痛む病気というふうに、漠然ととらえられることが多いようです。実際に、そういう病気をまとめてリウマチ性疾患といいますが、多くの種類があります。
このなかで、関節リウマチは代表的な病気であり、狭い意味でリウマチともいわれる病気です。また慢性関節リウマチと呼ばれていましたが、2002年改称されましたので、関節リウマチに統一して呼び、解説します。
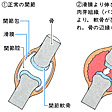
関節リウマチは、全身の関節がおかされる病気です。(図「正常な関節とリウマチにおかされた関節」)の左上に示したように、関節は2つの骨を連結する部分ですが、骨と骨の間には軟骨(なんこつ)と関節液(かんせつえき)があって、クッションの役目を果たしています。
この関節は、関節包(かんせつほう)という膜のようなものでつつまれていて、その内側は滑膜(かつまく)という線維性の組織になっています。滑膜は、洋服の裏地のような組織ですが、関節リウマチでは、この滑膜がおかされます。
滑膜炎(かつまくえん)が生じると、白血球(はっけっきゅう)などの細胞が集まり、滑膜の細胞そのものも増えて、滑膜はヒダ状に増殖し、パンヌス(図「正常な関節とリウマチにおかされた関節」の左下)という組織を形成します。
このパンヌスが、さまざまな物質を分泌(ぶんぴつ)しながら周囲の組織を溶かし、侵食します。軟骨を溶かし、骨を侵食し、ついには関節を変形させます(図「正常な関節とリウマチにおかされた関節」の右)。これが関節リウマチです。
●どのような人に多いか
関節リウマチは、女性のほうが男性よりも3~4倍もかかりやすい病気です。20~70歳代までのどの年代でも発病しますが、もっとも発病しやすいのは、40歳代です。
出産後や更年期(こうねんき)の前後に発病する場合も多く、発病には女性ホルモンのバランスが関係している可能性もあります。また、冬の発病が多いようです。
受診した患者さんの20%ほどは、近親者に関節リウマチの人がいますが、高血圧や糖尿病などと比べても、関節リウマチでは遺伝の関与は明らかに弱く、はっきりした遺伝性はないと考えるべきでしょう。
 関節(かんせつ)リウマチの症状
関節(かんせつ)リウマチの症状◎さまざまの症状が生じる
◎どんな経過をたどるか
◎進行経過の分類
◎さまざまの症状が生じる
●関節の症状
多くの場合、初めは関節の痛みや腫れがみられます。手や指の小さな関節からおこって、手首、肩、膝(ひざ)、足首などの関節に痛みや腫れが現われます。
指の関節は、PIP関節、MP関節という、指先から2番目と3番目の関節がおかされやすく、紡錘状(ぼうすいじょう)に腫れてきます。
また、「朝のこわばり」と呼ばれる症状が現われます。これは、朝、目がさめたとき、手をにぎろうとしても、手指の関節がこわばっていて、曲げるために力がいるのですが、しばらく動かしていると治ってしまう症状です。
よく手を使った翌朝は、健康な人でも少しこわばりますが、とくに使ってもいないのに、こわばる、しかも起床後30分以上こわばりが続く場合は、「朝のこわばり」である可能性が大きくなります。
関節の腫れと痛みは、慢性的に続いて、治療しないと、しだいに変形して関節の機能が失われていきます。
関節の周囲の筋肉は、関節が動かしにくい結果として、萎縮(いしゅく)します。
●関節以外の症状
病気のいきおいが激しい関節リウマチでは、リウマトイド結節(けっせつ)というかたまりが、皮膚の下にできることがあります。肘(ひじ)の突端(肘頭(ちゅうとう))から3~4cm先の、伸ばすほうの側によくみられますが、とくに痛みはなく、処置は不要です。寝たきり状態の患者さんでは、後頭部(こうとうぶ)や仙骨(せんこつ)のあたりにできることがあります。
関節以外にも、肺、腎(じん)、心臓、神経、目などがおかされることがあります。
肺の病変としては、間質性肺炎(かんしつせいはいえん)(「間質性肺炎とは」)や肺線維症(はいせんいしょう)が、5~10%の患者さんに現われます。とくに、比較的高齢の男性で、リウマトイド因子が高い関節リウマチの患者さんに多くみられます。
リウマトイド因子(リウマチ因子)とは、免疫グロブリンという抗体(こうたい)をつくるたんぱく質の一部を抗原(こうげん)として攻撃する抗体のことです。
この肺の病変は、発病して長い関節リウマチの患者さんの予後を左右するものです。また、胸膜(きょうまく)の肥厚(ひこう)や胸膜炎(きょうまくえん)をおこすこともあります。
腎臓に生じる病変としては、たんぱく尿や血尿(けつにょう)がよくみられますが、リウマチの薬によって生じる障害が多いようです。発病して長い関節リウマチの患者さんでは、アミロイドという物質が腎臓に蓄積して、腎不全(じんふぜん)になることもあります。
そのほか、多発性神経炎(たはつせいしんけいえん)、心外膜炎(しんがいまくえん)、上強膜炎(じょうきょうまくえん)、皮膚の血管炎などをおこすことがあります(悪性関節(あくせいかんせつ)リウマチ(「悪性関節リウマチ」))。
◎どんな経過をたどるか
図「関節リウマチでよくおかされる関節の分布」に、関節リウマチでよくおかされる関節を示しました。少数の関節の痛みや腫れから発病した場合でも、しだいに多くの関節がおかされます。
関節の痛みや腫れが続いている間は、滑膜という組織が増殖し、軟骨や骨を溶かしているのです。
したがって、十分な治療をしないと関節はしだいに変形します。だんだん動きが悪くなり(可動域制限(かどういきせいげん))、最終的には変形したり、固まって動かなくなったり、逆にぐらついて力が入らないようになったりします。
手の指の変形は特徴的で、スワンネック変形図「指の関節の変形」、ボタンホール変形、尺側偏位(しゃくそくへんい)などと呼ばれます。
足の指は、親指が内側に曲がる外反母趾(がいはんぼし)変形、指先がハンマーのように下に曲がる槌趾(ついし)変形などがおこります。
手首の関節は、動く範囲が狭くなって、第4指(薬指)、第5指(小指)を伸ばす腱(けん)が切れて、伸ばせなくなることがあります。
肘関節(ちゅうかんせつ)の動く範囲が狭まると、顔に手が届かなくなり、日常生活がたいへん不自由になります。
股関節(こかんせつ)や膝関節(しつかんせつ)も動きが悪くなり、足の関節や足趾(そくし)(足の指)の変形も加わって、歩くのが困難になります。
関節リウマチは、脊椎(せきつい)はあまりおかしませんが、第1頸椎(だいいちけいつい)、第2頸椎(だいにけいつい)の間の環軸関節(かんじくかんせつ)という部分がおかされて、脊髄(せきずい)を圧迫することがあります。
これは進行した関節リウマチにみられ、くびが痛み、不安定になります。変形が進むと、脊髄まひや呼吸まひをおこす可能性があります。
このように、関節リウマチの患者さんの関節は、病気が進むと変形しますが、ムチランス型といって、滑膜の増殖によって関節包(かんせつほう)や靱帯(じんたい)が機能しなくなり、関節がぐらぐらする場合もあります。
なお、関節リウマチが長期にわたると、先に述べたような関節以外の症状が増えます。なかでも、肺線維症による呼吸困難、アミロイドの蓄積による腎臓の障害は要注意です。
関節リウマチは、難病の1つとされ、治療法はないといわれてきました。現代においても、そのはっきりした原因は、まだ不明であり、完全に治す方法はありません。
しかし、関節リウマチの活動をかなり抑え、ほとんど病気を忘れさせるほど効果のある治療法も多く開発されています。楽観はできませんが、悲観すべきでもない医学の現状を、ご理解いただきたいと思います。
◎進行経過(しんこうけいか)の分類
関節リウマチによって生じる関節の破壊の進行には、かなりの個人差があります。病変の進み方から、以下の3つの型に分類されます。
●急速進行型
発病後、急速に炎症が進行し、発病後1年でもう、関節の変形がみられます。早いうちから強力な抗リウマチ療法が必要です。全体の約10%がこの型です。
●多周期型
よくなったり悪くなったりをくり返しながら徐々に進行する型で、全体の約70%を占めます。
●単周期型
発病後しばらくは、関節炎がみられますが、半年から1年ぐらいで症状が軽くなる型です。関節の破壊はほとんどおこりません。全体の約20%を占めます。
 関節(かんせつ)リウマチの原因
関節(かんせつ)リウマチの原因◎原因不明の病気
どうして滑膜に慢性的な炎症がおこるのかは、まだ十分にはわかっていません。ただ、関節リウマチの関節の中では「炎症」という現象が持続的に生じています。
炎症というのは、からだの一部が傷害を受けた場合に、それを修復しようとして、からだがおこす反応です。
たとえば、細菌が、のどの奥にある扁桃(へんとう)に感染すると、からだの防衛軍である白血球(はっけっきゅう)などが扁桃に集まり、外から進入してきた細菌を殺し、除外しようとします。その結果、扁桃は赤く腫れあがり、痛みます。これが扁桃におこった炎症、扁桃炎(へんとうえん)です。
また、包丁(ほうちょう)で指を傷つけて出血した後にも、傷ついた組織を修復しようとして、白血球や線維芽細胞(せんいがさいぼう)などが集まります。これも炎症です。
つまり炎症という反応は、人のからだを守ってくれるはたらきの1つです。
関節が腫れ、熱をもって痛むのを関節炎(かんせつえん)といいますが、これは、関節に炎症反応が生じている状態です。関節炎は、加齢(かれい)とともに軟骨が変成しておこる変形性骨関節炎(へんけいせいこつかんせつえん)、細菌が感染しておこる化膿性関節炎(かのうせいかんせつえん)、尿酸(にょうさん)の結晶がひきおこす痛風(つうふう)など、その原因はさまざまです。
ただ、問題の関節リウマチの関節炎がなぜ生じるのかは、まだわかっていません。からだの外から進入してきた何かを排除しようとして炎症が生じているのか、自分のからだの一部を外からの異物とまちがって、それに対して反応しているのか、それとも、それ以外のメカニズムがはたらいているのかが、わからないのです。
しかし、関節リウマチの関節の中では、なんらかの外的な刺激が引き金になって、免疫のしくみがはたらき出して炎症がおこり、滑膜の増殖がおこり、その結果として、関節の破壊や変形が生じていることは確かです。
はっきりした原因や治療法を発見するまでには至っていないのですが、関節リウマチの研究は、最近、飛躍的に進みました。近い将来に、その原因が明らかになると思います。
 検査と診断
検査と診断◎血液検査とX線検査
●血液検査
リウマトイド因子の検査 体内にあるIgGというたんぱく質に対する抗体があると、この検査の結果が陽性になります。陽性率は、関節リウマチの患者さんでは約80%です。同じ関節リウマチでも、この検査が陽性の人は、陰性の人に比べて病気が進みやすいようです。
この検査をリウマチ反応ということがありますが、この名前が誤解を生むことがあります。たとえば、結核菌(けっかくきん)は病気の原因なので、たんから結核菌が出たら肺結核という診断がつきます。しかし、リウマトイド因子は関節リウマチの原因ではありません。この検査が陽性になったからといって、関節リウマチと診断することはできません。この因子は、関節リウマチの患者さんによくみられるので、診断の助けにはなりますが、膠原病(こうげんびょう)や慢性肝炎(まんせいかんえん)でも陽性になります。まったく健康でも、5%の人は陽性になりますし、高齢者ではその割合も増えます。
また、リウマトイド因子をはかる方法にもいくつかあり、結果もちがってきます。医師の説明をよく聞いて、検査の結果を理解してください。
赤血球沈降速度(せっけっきゅうちんこうそくど)(赤沈(せきちん))とCRP 2つともに、体内に炎症があると変化します。赤沈は、1時間で20mm以下が正常、CRP(C反応性たんぱく)は、1dℓあたり0.5mg以下なら正常です。
これらはどんな炎症でも値が高くなりますから、肺炎や胃腸炎などでも異常になります。関節リウマチでも、重症であるほど高い値になります。
活発な関節リウマチでは、赤沈は1時間で100mm以上、CRPは1dℓあたり10mg以上になることもあります。
そのほか、免疫グロブリン、抗核抗体(こうかくこうたい)などの免疫系の物質の検査、赤血球、白血球、血小板(けっしょうばん)などの血液検査、アルカリホスファターゼ(エネルギーの産生にかかわる酵素(こうそ))などの生化学検査(からだの物質循環のようすをみる検査)を行なうと、異常がみられることが多いものです。
●X線検査
初期には、軟部組織と呼ばれる関節周囲の組織が腫れているのがわかります。進行すると、骨が細って、骨と骨の間のすき間(関節裂隙(かんせつれつげき))が狭まり、骨(こつ)びらんといわれる虫食いのような骨の変化がみられます。
骨びらんは、滑膜が増殖して骨を侵食し始めたときにみられ、発病後1年で約60%の患者さんにおこります。
◎関節リウマチの診断
複数の関節、それも左右の同じ関節が腫れて、熱をもって痛む症状が6週間以上続けば、関節リウマチが疑われます。
こわばりがあったり、血液検査でリウマトイド因子が陽性で、赤沈やCRPが高ければ、関節リウマチの可能性が高くなります。手足のX線検査で、骨びらんという特徴的な骨の変化が確認されれば、関節リウマチであることはほぼ確実です。
診断をする1つの基準として、アメリカリウマチ学会が1987年に定めた分類基準があります(表「関節リウマチのアメリカリウマチ学会分類基準(1987年改訂)」)。医師は、この基準を満たす患者さんを、関節リウマチとして扱います。
●まちがいやすい病気
複数の関節に関節炎をおこす病気 変形性骨関節炎(へんけいせいこつかんせつえん)、リウマチ熱(「リウマチ熱」)、痛風(つうふう)(「高尿酸血症/痛風」)、乾癬性関節炎(かんせんせいかんせつえん)(「乾癬性関節炎」)、ベーチェット病(「ベーチェット病」)などの病気があります。
50~60歳ころに、手指の関節が腫れ、チリチリと痛む変形性骨関節炎が、とくに関節リウマチとまちがいやすい関節炎です。変形性骨関節炎が、第1(DIP)関節の場合は、ヘバーデン結節(けっせつ)、第2(PIP)関節の場合はブシャール結節(けっせつ)と呼ばれます。
この病気は、特徴的な骨のX線像から診断は比較的容易で、とくに治療法はありませんが、ふつうは約1年で症状が軽くなります。
こわばりやしびれをおこす病気 変形性頸椎症(へんけいせいけいついしょう)(「変形性頸椎症(頸部変形性脊椎症)」)、腰部変形性脊椎症(ようぶへんけいせいせきついしょう)(「変形性腰椎症(腰部変形性脊椎症)」)、糖尿病(「糖尿病」)があります。とくに、変形性頸椎症では、関節リウマチの朝のこわばりと似た手指のこわばりがみられることがあります。
ふしぶしの痛みをおこす病気 骨粗鬆症(こつそしょうしょう)(「骨粗鬆症」)、変形性関節症(へんけいせいかんせつしょう)(「変形性関節症とは」)、変形性頸椎症などがあります。
リウマトイド因子陽性の病気 全身性エリテマトーデス(「全身性エリテマトーデス(SLE/紅斑性狼瘡)」)、シェーグレン症候群(「シェーグレン症候群」)などの膠原病(こうげんびょう)、慢性肝炎(まんせいかんえん)(「慢性肝炎」)、慢性感染症があります。
なお、溶連菌(ようれんきん)の感染が原因でおこり、高い割合で心臓弁膜症(しんぞうべんまくしょう)をおこすリウマチ熱(「リウマチ熱」)は、関節リウマチとはまったく別の病気です。
関節リウマチでは、弁膜症をともなうことはめったにありません。
 関節(かんせつ)リウマチの治療
関節(かんせつ)リウマチの治療◎薬物と整形外科手術が中心
治療の目標、受診すべき診療科、治療法の種類の順に解説します。
●治療目標
●どの科を受診すればよいか
●薬物治療
●手術療法
●具体的な治療
●治療目標
いまのところ、関節リウマチの治療目標は、以下の点に絞られます。
①関節リウマチの炎症、免疫異常を薬剤で鎮静化する。
②関節機能を保つようにし、その変形を防止する。
③関節機能が低下すれば、手術などによって機能を再建する。
ただし、関節リウマチは人により、時期により、治療方針がちがってきます。あくまでケースバイケースであり、Aさんに効いた治療法がBさんに効くとはかぎりません。
「私はこんな治療法が効いたから、あなたもしてみなさいよ」などという親切が、あだになる場合も少なくありません。勝手な判断は禁物ですので、医師の指示をよく守りましょう。
また「痛みをとることが治療の目的ではない」ことを理解してください。痛みだけなんとかしてほしいと思われるのも無理はありませんが、痛みだけを抑えても、関節炎を抑えることはできず、関節の変形を防止できないのです。痛みの原因である関節炎を抑える治療がたいせつなのです。
●どの科を受診すればよいか
関節リウマチは、長期間にわたる関節障害があるため、整形外科医と一部の内科医がみてきました。ただし、1996年(平成8)から「リウマチ科」という診療科名を標榜(ひょうぼう)することが厚生省(現厚生労働省)から認可されたので、受診が便利になりました。
まだリウマチ科の看板を出している医療機関は多くありませんが、リウマチ科を標榜する医師の多くは、内科医か整形外科医として研修したうえで、関節リウマチや、ほかの関節疾患、膠原病を診療していた医師です。
リウマチ科が認められるようになって、関節リウマチや関連した病気の疑いがある患者さんの受け皿ができましたが、患者さんの状態によって、受診すべき科は微妙に異なります。
発病後すぐの患者さんや、いろいろな病気を合併している患者さんは、内科やリウマチ科を、関節の変形がひどくて手術が必要になると思われる患者さんは、整形外科やリウマチ科を受診されるのがよいでしょう。
●薬物治療
薬物治療は、炎症を鎮(しず)め、痛みをとる治療と、免疫異常を是正(ぜせい)する治療との2段階に分けられます。
〈炎症を鎮め、痛みをとる薬剤〉
非ステロイド抗炎症薬 「消炎鎮痛薬(しょうえんちんつうやく)」と呼ばれる薬です。非常に多くの種類があり、同じ薬でも内服用、坐薬(ざやく)、外用剤(がいようざい)や軟膏(なんこう)と、剤形(ざいけい)も豊富です。
これらは、関節の痛み、腫れ、朝のこわばりを軽くすることができますが、あくまで症状を抑える対症療法ですから、関節が変形するのを防止することはできません。はっきりと関節リウマチと診断された場合には、抗リウマチ薬の併用が必要です。
非ステロイド抗炎症薬に共通して生じる副作用として、胃腸障害があります。胃薬とともに服用するほうがよいでしょう。薬によっては、むくみや発疹(ほっしん)、光線過敏症(こうせんかびんしょう)などが現われることもあります。
最近では、鎮痛効果の強い薬、作用時間の長い薬、胃腸障害の少ない薬など、いろいろな特徴をもった薬が多く開発されています。
ステロイド薬(副腎皮質(ふくじんひしつ)ホルモン薬) 強力な抗炎症作用のある薬です。プレドニゾロン(商品名プレドニン)、デキサメサゾン(商品名リンデロン)など多くの種類があり、内服剤と注射剤があります。
関節炎を劇的に軽快させる薬で、発病の早期で関節炎が激しい場合には、ステロイド薬を用いて炎症を有効に抑えると、骨の破壊を抑えることも可能です。
発熱や体重減少などにも効くので、全身症状や、間質性肺炎(かんしつせいはいえん)、血管炎など、関節以外の症状をともなう場合にも、ステロイド薬が必要です。
また、ステロイドの注射薬は、関節に水のたまる(水腫(すいしゅ))場合などにも非常によく効きます。パルミチン酸デキサメサゾン(商品名リメタゾン)という、炎症の強いところだけにとりこまれるように工夫された注射用のステロイド薬もあります。
ステロイド薬も、あくまで炎症を抑える薬であって、原因から治すわけではありません。ステロイド薬は両刃(もろは)の剣です。長期に必要以上の量を服用すると、ムーンフェイスといって、顔が丸くなったり、骨粗鬆症(こつそしょうしょう)、胃潰瘍(いかいよう)、糖尿病などをひきおこしたりします。
炎症が強くないのに、痛みをとるために漫然と服用していたりすると、こうした副作用がおこりますが、関節リウマチのいきおいが激しく、必要最少量のステロイド薬を服用しているかぎり、副作用はあまりみられません。
服用量は、通常の関節リウマチの場合、プレドニンで1日1錠(5mg)です。これ以下の服用量であれば、副作用は多くありません。
全身症状がひどかったり、血管炎などの症状をともなう場合は、短期間にかぎり、2~4錠程度使用されることがあります。
服用は、朝1回が原則ですが、2回に分ける場合には、朝の服用量を多くします。
使い方しだいで、毒にも薬にもなる薬の、もっともはっきりしたものの1つですので、関節リウマチを治療するには、必要以上にステロイド薬を害悪視しないこともたいせつです。
〈免疫異常を是正する薬剤〉
抗リウマチ薬、遅効性(ちこうせい)抗リウマチ薬、DMARDなどと呼ばれる薬で、免疫調節薬と免疫抑制薬があります。
金剤(きんざい) 注射金製剤(商品名シオゾール)は、もっとも古くから使われ、かなりよく効く抗リウマチ薬です。ふつうは、10ないし25mgを2~4週間ごとに筋肉注射します。
使用を始めて3~4か月で効果が現われますが、有効例でも、5年以上すると効かなくなる場合があります。
副作用としては、発疹がもっとも多く、軽い白血球減少、血小板減少などの血液異常や、たんぱく尿、血尿などの腎臓障害(じんぞうしょうがい)もみられます。まれに間質性肺炎をおこすことがあります。
経口金剤(けいこうきんざい)(オーラノフィン、商品名リドーラ)は、1日6mg(2錠)を毎日服用します。発病の早期や、比較的炎症が弱い場合に使われます。
重い副作用はまずありませんが、消化器症状とくに下痢(げり)がよくおこります。
SH化合物 D‐ペニシラミン(商品名メタルカプターゼ)、ブシラミン(商品名リマチル)は、ともに有効な抗リウマチ薬で、使用開始後3か月で効果が現われ、有効率は約70%です。1日100mgで使用を始め、効果や副作用をみながら増量していきます。
両薬ともに副作用として、発疹、たんぱく尿があります。たんぱく尿は、ふつう、使用を始めてから6~9か月後に現われることが多く、服用を中止すれば消えます。
サラゾスルファピリジン(スルファサラジン)製剤(商品名アザルフィジンEN) 効果が出るまで比較的早く、使用開始後4~6週で効いてきますが、有効性が低下するのも、ほかの抗リウマチ薬に比べると早いようです。
ふつう1日2錠(1g)を服用します。
副作用として、開始後間もなく腹部の不快感、頭痛、じんま疹(しん)のような発疹や、発熱と黄疸(おうだん)をともなう肝炎のような症状が出ることがあります。
そのほか、免疫調節薬であるロベンザリット二ナトリウム(商品名カルフェニール)、アクタリット(商品名モーバー・オークル)、免疫抑制薬であるミゾリビン(商品名プレディニン)も抗リウマチ薬として用いられています。
重い関節リウマチに対しては、免疫抑制薬であるシクロホスファミド(商品名エンドキサン)、アザチオプリン(商品名イムラン)などが用いられることがあります。
メトトレキサート製剤(商品名メソトレキセート) 免疫抑制薬の一種で、細胞の増殖を強力に抑えるため、抗がん剤として使われている薬ですが、非常に少ない量で関節リウマチにも効くことがわかりました。
いまのところ、もっとも有効な薬と考えられており、関節リウマチの薬物治療の中心的存在として使用されています。
メトトレキサートは、1カプセル2mgを、服用開始日から2日目にかけて12時間間隔で3回服用し、5日間は休薬する1週間のサイクルで使用します。症状や年齢、体調によって使用量を変更することがありますが、増量する場合は、1週間単位で8mgまでとし、12時間間隔で3回を守ります。
妊娠の可能性がある女性には、原則として使いません。副作用として、肝臓の障害があり、まれに発疹や間質性肺炎をおこすことがあります。
●手術療法
手術には、病気の治療として行なわれる関節滑膜切除術と、病気により破壊された骨関節機能の再建をはかる手術があります。
手術技術の向上によって関節の機能がかなり回復するようになり、患者さんの生活の質(QOL)を大きく改善させました。しかし、良性腫瘍(りょうせいしゅよう)を切除する手術とは異なり、早期に手術しても、関節リウマチが「治る」わけではありません。
また、おのおのの手術にはそれぞれ特徴があり、手術の時期にもタイミングがあります。早すぎると再手術をしなければならなくなる可能性があり、遅すぎると手術範囲が広くなり、術後の状態がよくありません。
①滑膜切除術(かつまくせつじょじゅつ)
関節で増殖した滑膜を、手術でとりのぞくことによって、関節が破壊されるのを防ぐことを目的とする手術です。
関節鏡(かんせつきょう)という内視鏡(ないしきょう)を使うと、手術によるダメージが少なくなります。膝(ひざ)などの少数の関節がひどく腫(は)れている早期から中期の関節リウマチが対象となります。しかし、滑膜は再生することが多く、根治はしません。
②骨関節機能(こつかんせつきのう)の再建術
関節の破壊や、腱(けん)の損傷などによって、日常の動作にも困るようになった身体機能を再建するために行なわれます。
人工関節形成術(じんこうかんせつけいせいじゅつ) 関節リウマチが進行し、関節軟骨がなくなって、関節の変形による痛みがひどく、日常生活の動作が著しく制限される場合に行なわれます。
膝関節と股関節が対象になることが多く、手術の成績も安定していますが、肘、肩などの関節では、まだ一般的ではありません。
関節形成術(かんせつけいせいじゅつ) 関節がはずれかかっている亜脱臼(あだっきゅう)などの変形がみられる手関節、外反母趾(がいはんぼし)変形や足指の変形などで痛みがひどい場合に、変形を是正して、痛みを軽くするために行なわれる手術です。手術方法も改良され、その成績も向上しています。
頸椎固定術(けいついこていじゅつ) 進行した関節リウマチでは、第1、第2頸椎(けいつい)の環軸関節(かんじくかんせつ)という部分に亜脱臼がおこり、脊髄(せきずい)を圧迫することがあります。変形がひどくなると、脊髄まひや呼吸まひをおこす可能性があり、脊椎(せきつい)を固定する手術が行なわれることがあります。
その他 変形による痛みのひどい関節を固定する手術、断裂した腱を縫い合わせたり移植したりする手術、変形した関節によって圧迫された神経を解放する手術なども行なわれることがあります。
●具体的な治療
関節リウマチの診断が確実で、活動性の関節炎があれば、抗リウマチ薬の服用が必要です。抗リウマチ薬によって関節炎を十分に抑えることができれば、骨が破壊されるのを防ぐこともできます。
場合によっては、ステロイド薬も併用します。抗リウマチ薬が効く場合でも、使用を完全に中止すると、また悪化することが多く、少ない量でも使用を続けるほうがよいようです。
使用した抗リウマチ薬が効かなければ、ほかの種類の抗リウマチ薬に変えます。非ステロイド抗炎症薬は、関節痛を軽くするために服用しますが、抗リウマチ薬が効くなら、その服用量を減らすか、中止します。
なお、抗リウマチ薬を服用中は、血液検査や尿の検査を1~2か月に1回は行ない、胸部X線検査も年に1回は行なうほうがよいのです。
このような治療を行なっても、関節の破壊が進んだ場合は、骨関節の機能を再建するために手術を行ないます。
 日常生活の注意
日常生活の注意◎基礎療法とリハビリテーション
養生としては、つぎのことがらに注意しながら進めます。
●全身の安静
関節リウマチは、体力を消耗する病気の1つで、病気を抑えて生活していくには、体力の低下を防ぐ努力が必要です。それには、過労を避けること、心身両面のリラクゼーションをはかること、偏食を避けることなどが重要になります。
関節が腫れて熱をもっている場合は、その関節を安静にします。微熱が続いたり、食欲がなくなって体重が減るような場合は、全身の安静も必要で、入院が必要な場合もあります。
●関節の安静と運動療法
関節の安静には、手首、肘、膝は関節を伸ばした状態、足首は直角に曲げた状態に保つよう心がけます。また、関節に無理な力がかからないような配慮が必要です。
ただし、痛い関節を長期間放置しておくと、関節が動かなくなりますので、運動療法もたいせつです。
安静と運動のバランスがたいへんにむずかしいのですが、ふつうは午後になるとこわばりもとれ、関節痛も軽くなりますので、このときに適切な運動を行なうようにします。
原則的には、関節の変形を防ぐために、つぎのようなことを、きちんと行なうことがたいせつです。
①すべての関節を、1日数回、思いきり伸ばしたり曲げたりする(関節可動域の維持、改善)。
②膝に関節痛のある人は、膝の上側にある筋肉(大腿四頭筋(だいたいしとうきん))の筋力を強くする運動を行なう(筋力の維持、改善)。
③足の関節痛のある人は、ゆったりとした靴をはくようにする。
④肥満した人は、できるだけすみやかに減量し、標準体重に近づける。
⑤関節が変形しそうになったら、曲がる方向と逆の方向の運動を行なう。
●装具療法
手指、足指の変形を防ぐために、装具が用いられることがあります。また頸椎(けいつい)が不安定になった場合は、外出時に頸椎カラーをつけるようにします。
関節の変形のため、身のまわりの動作が不自由になった場合のために、レバー式の水道栓(すいどうせん)、長柄つきのブラシなど、さまざまな自助具が販売されているので、活用できます。
しかし、早くから自助具の助けをかりてしまうと、逆に関節の機能低下を早めることもありますので、注意が必要です。
●食事療法
関節リウマチによい食品とか悪い食品というものはとくにありません。偏食を避け、バランスのよい食事をとるようにしましょう。
とくに女性は、貧血や骨粗鬆症(こつそしょうしょう)(「骨粗鬆症」)になりやすいので、鉄分やカルシウムの多い食品は必ずとるようにしましょう。
◎妊娠と出産について
関節リウマチは、妊娠可能な年齢の女性に多く、妊娠や出産がしばしば問題になります。
妊娠を希望する場合は、できれば症状が安定した時期に、抗リウマチ薬を中断して、計画妊娠を行なうほうがよいと思われます。主治医とよく相談してください。
メトトレキサートなどの免疫抑制薬は胎児(たいじ)に影響がある可能性を否定できません。しかし、注射金剤など、よく使われる抗リウマチ薬で、胎児に重い障害が現われたという例はなく、妊娠がわかった時点で使用を中止すればよいと考えられます。
妊娠中は、関節リウマチの症状が軽くなるのがふつうです。多くの場合は、薬の服用がいらなくなります。妊娠中は抗リウマチ薬は飲まず、妊娠早期、晩期には、非ステロイド抗炎症薬も服用しないようにします。
妊娠中で関節炎が強い場合に、比較的安全に服用できる薬は、少量のステロイド薬です。
ただ、関節リウマチは、出産後に再燃したり、悪くなったりする場合が多いため、出産後は、できれば早くから治療を再開します。このとき使用される薬剤によっては、母乳での授乳を中止する必要もあります。
内科学 第10版 「関節リウマチ」の解説
関節リウマチ(関節リウマチおよび類縁疾患)
関節リウマチは,多発性関節炎を主徴とする進行性炎症性疾患である.関節滑膜に炎症が生じ,次第に周囲の軟骨,骨が侵され,関節の破壊と変形をきたす.関節炎以外に皮下結節,肺線維症,血管炎,皮膚潰瘍などの関節外症状をきたすことがある.患者数も多く,身体機能障害から寝たきりになる可能性もある社会的負荷の大きい疾患であるが,薬物治療の進歩により予後は改善しつつある.
分類
病型分類
RAの病態・病像にはかなりの個人差があるが,疾患活動性と予後不良因子の2つが予後を規定する.疾患活動性は,関節炎の強さであり,DAS28,SDAI,CDAIのような複合指標で評価される.高疾患活動性に分類される場合は,より強力な治療が必要である.予後不良因子としては,女性,高齢発症,喫煙,リウマトイド因子陽性,抗CCP抗体陽性,初診時の関節破壊などがあり,これらを有する症例では早期からより強力な治療の導入が必要である.
病因
RAの明確な病因は不明であるが,遺伝的背景を有する個体に何らかの環境要因が加わって生じると考えられる.遺伝子のほとんどすべてが一致する一卵性双子で RAが一致する割合は15〜34%であるため,RAに遺伝的関与の程度は必ずしも大きくないが,いくつかの特定の遺伝子が関与することが明らかになっている.最も関与が強いものがヒト白血球抗原(human leukocyte antigen:HLA)であり,日本および白色人種ではHLA-DR4(DRB1*0401)の陽性者は,陰性者に比較してRAの危険率が相対的に高い(約2.8倍).また,DR4 陽性のRA患者は,陰性者に比べ重症になりやすい(約4.3倍).次にRAの病因に近いものとしてペプチジル・アルギニン・デイミナーゼ-4(PADI4)遺伝子がある.PADI4はアルギニンをシトルリン化する酵素であるが,RA患者血清中にはシトルリン化された蛋白に対する抗体(抗CCP抗体)が高率に存在することから,蛋白のシトルリン化とそれに関与するPADI4が自己免疫を成立させ,RAを発症させるとの仮説がある.そのほかにPTPN22,FCRL3,CTLA4などの遺伝子多型がRA発症と関与することが知られているが,これらのRA感受性遺伝子には人種差が存在することも知られ,まだ不明な点も多い.
RA発症に関与する環境要因としては,細菌やウイルス,特にマイコプラズマやEpstein-Barrウイルスなどをはじめ,出産や手術,外傷,強い心理的ストレスなどが想定されているが確実なものはない.最近注目されているのは喫煙で,喫煙はHLA-DRのshared epitopeを保有する患者においては抗CCP抗体陽性のRAになる確率が高いことが示された.
一方,RAが圧倒的に女性に多いために,RAの発症や活動性に性ホルモンが影響することは確実である.妊娠によりRAの活動性が改善し,出産後に悪化する.一般に妊娠期間はRAの疾患活動性は軽減するが,多くの例で出産後に症状の増悪がみられる.また経口避妊薬の RA発症,および重症度に及ぼす影響が注目されている.経口避妊薬はRAの発症を抑制するという結果が多いが反論もある.
疫学
RAはすべての人種において有病率0.5〜 1%にみられる.男女比は,欧米では1:2.5とされているが,日本では1:3 〜 4程度という報告が多い.人類共通に発症する疾患であるが治療や予後には国別の差が認められる.RA治療が進歩し,新しい治療薬が次々開発されている中で,国の経済状況による差異が生じ,RA寛解率はGDP(国民総生産)と比例するとの報告もある.
病理(図10-2-1)
関節リウマチでは非特異的な滑膜炎が生じる.関節包の内面を形成する滑膜組織は数層の細胞からなるが,RAでは滑膜表層細胞が増殖肥厚し,血管新生や線維芽細胞が増殖する.またリンパ球が浸潤し,炎症が強いと杯中心を形成する.増殖した滑膜はパンヌス(pannus)とよばれる絨毛の組織となり,関節腔に充満する.パンヌスが骨に接する部位では多核巨細胞である破骨細胞が増生する.RAが進行すると軟骨は菲薄化し,骨に生じたびらんが広範囲の骨破壊に進行し,関節組織としての機能を喪失することになる.
病態生理(図10-2-2)
増殖した滑膜組織からはIL-1,IL-6,TNFなどのサイトカインが関節液中に放出され,炎症を増強するとともに,滑膜表層細胞から放出されるMMP-3などのマトリックスプロテアーゼを活性化して軟骨破壊を生じるとともに,破骨細胞を活性化して骨破壊を生じる.これがRAの中心的な病態であるが,その一連の炎症には多くの分子とメカニズムが関与すると考えられ,全体像は明らかではない.近年,TNF-αやIL-6に対する分子標的薬がRAの疾患活動性を著明に抑制することがわかり,これらのサイトカインがRAの病態に及ぼす影響の大きさが裏付けられた.そのほかにIL-1,最近ではIL-7,IL-15,IL-17,IL-18もRAの病態に関与すると考えられ,これらを標的としたRAの新規治療薬が開発されている.細胞性免疫も強く関与しておりT細胞,B細胞,マクロファージ,多核白血球,血液内皮細胞,破骨細胞など多くの細胞が関与している.このような関節炎症に関与する分子には,炎症性サイトカイン,炎症抑制に働くサイトカイン,NF-κBなどの転写因子,ICAM-1などの接着因子,Fas,Bcl-2などのアポトーシス関連分子,NO,活性酸素,プロスタグランジン,ロイコトリエン,PAF,アデノシン受容体など多彩である.
一連の炎症において滑膜細胞は増殖し肥厚してパンヌスとよばれる絨毛の組織になる.パンヌスは増殖した滑膜,炎症細胞や血管を加えて構成される組織で,軟骨や骨破壊に重要な役割を果たす.炎症性細胞からは蛋白分解酵素が放出され,それらの作用やパンヌスの直接作用により軟骨や骨が破壊される.関節軟骨の破壊により関節列隙は狭小化する.パンヌスが関節内の軟骨に覆われていない骨の部分(bare area)から関節を破壊していくことにより骨びらんが生じる.進行すると滑液包や周囲の腱,靱帯にも炎症は波及し,腱や靱帯の伸長や切断が起きる.以上のような関節内や周囲の色々な組織の障害により関節変形が進む.炎症が関節を破壊しつくすと,骨性の癒合が起こったり(強直),骨の著しい破壊(ムチランス)を残して炎症は軽度になることが多い(burned-out).
臨床症状
RAの主たる臨床像は多発性の関節炎である.中程度以上の関節炎が持続すると次第に関節の変形や破壊をきたす.一部の患者には肺炎や皮膚潰瘍などの関節外症状がみられる.
1)初発症状:
多くの場合,RAの初発症状は関節炎による関節痛,関節腫脹である.朝のこわばりを初発症状とする場合もある.朝のこわばり(morning stiffness)は朝起きてすぐ両手の指などの関節を動かすと,通常と違った抵抗や異常感のある状態がしばらく続く現象である.健常人でも1,2分以内の朝のこわばりを訴えることがあるが,朝のこわばりが30分以上,特に1時間以上続く場合は比較的RAに特異性の高い症状である.逆に夕方まで一日中こわばりが続く場合はRA以外の原因によることが多い.
関節炎は通常は多発性の関節炎として始まるが,単関節炎のこともある.また,症状の消長を繰り返しながら進行する場合もある.その他,RA患者は全身倦怠感,微熱,体重減少などの症状をきたすことがある.特に,炎症の強い状態のときに,これらの症状が強い.発熱はあっても通常軽度で,38℃をこえる発熱をきたすことはまれであり,全身性エリテマトーデスなどの発熱とは異なる.
2)関節の疼痛,腫脹,熱感:
RAではすべての滑膜を有する関節に関節炎を生じる可能性があるが,手では手関節,中手指節関節(metacarpo-phalangeal joint:MCP),と近位指節間関節(proximal interphalangeal joint:PIP)が侵されやすく,遠位指節間関節(distal interphalangeal joint:DIP)は通常侵されない(図10-2-3).脊椎や仙腸関節は通常侵されないが,第1,2頸椎関節は進行例においては関節炎を生じる.罹患関節は左右対称性に侵されることが特徴であるが,経過をみると左右の同じ関節が侵されるという意味であって,同時期に左右対称に関節炎が生じているとは限らない. RAに罹患した関節は滑膜の炎症のために腫脹し熱感を伴い,圧痛を生じる.膝や肘などの大きな関節には関節液が貯留し,水腫を伴う場合がある.また関節周囲の腱鞘滑膜炎を伴う場合もある.
3)関節変形:
関節炎が持続し,関節軟骨が菲薄化して骨破壊が進行すると関節変形を生じる(図10-2-4).罹患関節の関節可動域が制限されることにより関節機能が低下するのが一般的であるが,活動性の滑膜炎が存在すると,関節近傍の腱や靱帯などの支持組織が損傷されて不安定性を生じる場合(ムチランス変形)もある.尺側変位とそれに伴う亜脱臼,手指のスワンネック変形,ボタンホール変形,足趾のハンマー趾などのRAに典型的な変形を生じる場合が多い. また手関節の炎症が指の伸筋腱を損傷して腱断裂をきたし,指の伸展障害を生じることもある.このような変化は手術の適応である.
4)関節外症状:
関節外症状としては,リウマトイド結節があるが,これはリウマトイド因子陽性で活動性の高いRA例にしばしば認められる肉芽腫で,肘頭近くの前腕伸側に多いが,手指伸側,仙骨上の皮下や肺内にできることもある.また重症のRAに血管炎を伴うことがある.皮下結節,血栓症,眼症状(強膜炎,上強膜炎,虹彩炎),末梢神経障害(多発性単神経炎,多発神経炎),肺障害(間質性肺炎,肺線維症,胸膜炎),心障害(心膜炎,心筋炎),皮膚潰瘍など,血管炎による基づく症状が出現することがある.わが国では特定疾患として悪性関節リウマチ(malignant RA:MRA)とよぶ.
検査成績
1)リウマトイド因子(rheumatoid factor:RF)
IgGに対するIgMクラスの自己抗体であり,多くの測定法があるが最近ではリウマトイド因子定量法がよく用いられる.検出率は健常人では5%以下,RA患者の約80%であるが,RF陽性でもRAでない場合も多くRAの診断と直結するものではない.特に,慢性感染症,ウイルス感染,慢性肝炎,肝硬変,サルコイドーシス,RA以外の膠原病など免疫グロブリンの上昇する疾患では RFが陽性になる場合がある.一般にRF陽性例はRF陰性例に比して関節破壊の進行が早く,関節外症状の出現も多く,重症の傾向がある.
2)抗環状シトルリン化ペプチド抗体(抗CCP抗体,anticyclic citrullinated peptide antibody):
わが国では2007年4月に保険収載された新しい検査であるが,RAに特異性が高く,陽性例は関節破壊の進行が早く,しかもRA発症前から陽性になることが知られており,有用性が高い.日本人の早期RAを対象として実施された検討では,抗CCP抗体の感度は87.6%,特異度88.9%であった.抗CCP抗体は早期診断に有用であり,新しい診断基準にも取り上げられている.
3)血清マトリックスメタロプロテイナーゼ-3(MMP-3):
マトリックスメタロプロテアーゼ-3(matrix metalloproteinase-3:MMP-3)は,線維芽細胞,滑膜細胞や軟骨細胞から分泌される蛋白分解酵素で,軟骨プロテオグリカンなどを分解して軟骨を破壊する.RA患者の血清MMP-3濃度は増殖滑膜の量を反映し,血清MMP-3濃度が高いほど関節破壊の進行が速いため,予後予測因子として有用である.ただし,血清MMP-3はほかのリウマチ性疾患でも高値を示すためRAの診断には特異度が低い.
4)急性炎症反応:
RAは炎症性疾患であり,赤血球沈降速度(赤沈)とCRPは非特異的な炎症の程度を知るために有用である.ただし,CRPは関節炎のみならず感染症などの炎症も反映すること,赤沈は貧血などでも亢進することも注意せねばならない.
5)その他の血液所見・尿所見:
以上の検査のほかに,活動性のRA患者は貧血,血小板増加,白血球増加,高ガンマグロブリン血症,高免疫グロブリン血症,高補体血症などをきたすが,これらは活動性の強さに依存する.顕微鏡的血尿もRA患者にしばしば認める所見であるが,持続的蛋白尿,血清クレアチニンの上昇がある場合は,アミロイドーシスの合併や薬剤による可能性を考える.非ステロイド系抗炎症薬(nonsteroidal anti-inflammatory drugs:NSAIDs)や疾患修飾性抗リウマチ薬(disease-modifying antirheumatic drugs:DMARDs)には,これらの合併症を起こす可能性がある.
6)関節液検査:
RA関節液は好中球が多くプロテアーゼなどの急性反応性物資を含むために粘稠で混濁している.関節液の穿刺排液は治療的効果を有するが,関節液検査は特に化膿性関節炎,結晶誘発性関節炎を鑑別するために有効である.
7)画像診断:
RAの画像診断は,単純X線撮影と超音波検査,MRI検査がある.単純X線撮影はもっぱら骨軟骨破壊の程度の評価に用いられ,多くの評価法がある.早期には関節裂隙の狭小化が認められ,骨びらんが出現し,骨破壊が進行する状況を評価しうる(図10-2-5).超音波検査,MRI検査は単純X線では評価できない滑膜増殖や早期の骨びらんを検出することができるため,早期診断にすぐれ,近年急速に利用が広がっている(図10-2-6).
診断
RAは特異的な臨床症状や検査所見がないので,複数の症状や検査所見の組み合わせにより一定の基準を満たすものをRAと分類する分類基準が用いられている.分類基準は疫学研究や臨床試験で選択する患者群を規定するために用いられるものであり,診断基準とは異なる.RAの診断にあたってはこれらの分類基準を参考にして診断する.
現在まで用いられてきた分類基準はアメリカリウマチ学会(ACR)1987年のもので7項目中4項目を満たせば RAと分類される.ただし,この分類基準は平均罹病期間7年ですでにRAと診断されている症例を対象にした検討であり,早期RA症例に対してはこの基準は感度が低い(表10-2-1).
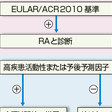
2010年に欧州リウマチ学会(EULAR)とアメリカリウマチ学会(ACR)による新しい基準が提唱された(図10-2-7).これは主として早期RAを診断するために抗CCP抗体を取り入れて構成されている.関節腫脹があり,ほかの疾患の可能性が除外できた場合に関節炎や検査所見を点数化して分類するものである.スコア化する前に鑑別診断を除外する必要があることがポイントであるが,この新基準も1987年基準と同様に分類基準であり,診断は診療の現場で決められるべきものである.
鑑別疾患
関節炎を生じるリウマチ性疾患のなかでRAと鑑別すべき疾患のリストを(表10-2-2)に列挙する.
合併症
Sjögren症候群はRAの約30%に合併する病態で,二次性Sjögren症候群の原因としてはRAが最も多い.
わが国に多いものとして二次性アミロイドーシスがある.これはアミロイドーシスに関連するSAA1遺伝子多型の頻度が高いためである.その他,RA自体と治療薬の影響のために生じるものとして,骨粗鬆症とそれに伴う骨折,うつ症状,易感染性などがある.また関節炎と関節変形により手根管症候群などの末梢神経障害やリンパ浮腫を生じることがある. その他,炭坑夫のRAで肺内に多発性にリウマトイド結節を伴うCaplan症候群や,重症のRAに脾腫と顆粒球減少を伴うFelty症候群などが知られている.
経過・予後
1)関節予後:
RAは慢性進行性の関節炎のために関節破壊が進行し,放置すると人工関節置換術の適応になったり,寝たきりになることが多い.関節予後を悪化させる因子として,HLA-DR4対立遺伝子の存在,抗CCP抗体陽性,リウマトイド因子陽性,女性,喫煙者,発症時の滑膜炎の強さなどがあげられる.ただし近年の治療学の進歩により関節破壊の進行を防止できるようになり,関節手術を受ける症例が減少している.
2)生命予後:
RAは関節予後のみではなく生命予後も悪化させる疾患であることが知られている.標準化死亡率比は1.2~3.0とされている.一般人口より多い死因として感染症,肺疾患,消化管出血,悪性リンパ腫があげられる.欧米では心血管障害も多いことが報告されている.
治療・予防・リハビリテーション
1)治療の目的と評価基準:
RA治療の目的は,患者のQOLを長期にわたって最大限に維持することである.そのために①適切な薬物を用いて滑膜炎を可及的速やかに抑制し,骨関節破壊を防止すること,②疼痛による筋力低下を防ぐために適切なリハビリテーションを行うこと,③関節破壊が進行し関節機能が喪失した場合には人工関節置換や関節固定などの外科的治療法を行うこと,があげられる.
2)薬物療法:
a)基本的な考え方:
ⅰ)早期診断・早期治療:RAの関節破壊は原則的に非可逆的である.したがって,このような非可逆的変化が生じる前にRAの進行を抑える必要がある.発病早期の治療の成否がその後の経過を大きく左右することが最近の臨床研究で明らかにされ,RAの治療体系における早期治療の必要性は確立している.
ⅱ)疾患活動性の十分な制御—treat to target:RA治療の究極のゴールは関節破壊を予防,コントロールし,機能障害を予防し,痛みを緩和することである.生物学的製剤などの導入により,RAの活動性を徹底的に抑制するほど,骨関節破壊は進展しないことが明らかになってきた.つまり,より徹底的なリウマチ炎症の抑制が予後の改善につながることが次々と明らかにされてきていた.具体的には,寛解への導入が薬物治療の目標である.RAにおける寛解は,炎症による関節症状が消失して関節破壊や機能障害が進行しない状態であり,寛解を維持できれば患者予後は改善することが期待される.ただし,個々の患者のリスクを考えた場合,強力な免疫抑制療法が必ずしも可能ではない場合も多いので,治療のゴールは個々の症例において決めねばならない.そのうえで,治療が有効であるかどうかを客観的に評価し,治療方針を検討するのが原則である(図10-2-8).
b)RA治療薬と投与目的:
ⅰ)非ステロイド系抗炎症薬(NSAIDs):
関節痛に代表される自覚症状の改善を期待して投与する.関節痛は改善するが患者の長期予後を改善する効果は望めない.副作用としての消化管傷害と腎障害が問題視されている.Helicobacter pylori感染とNSAIDsは上部消化管出血の2大原因であり,相加的に働くことが確認されている.この意味で,炎症に関連するプロスタグランジン生合成を選択的に阻害するCOX-2特異的阻害薬(コキシブクラス)が開発されて,その臨床的有用性が確認されている. ⅱ)副腎皮質ステロイド薬:副腎皮質ステロイド薬はRAに対しても強い抗炎症効果をもち,自覚症状の著明な改善をもたらす.早期のRAにおいては少量のステロイド薬がRAの骨破壊の進行を防止することが示されているが,進行期のRAの骨破壊の進行を抑制することは確認されていない.さらに,ステロイド薬には骨粗鬆症,血糖上昇,血圧上昇,消化管傷害などの副作用も多く十分な注意が必要である.一時的な関節炎の増悪に対しては,ステロイドの局所注入が有用である. ⅲ)抗リウマチ薬(DMARDs):DMARDsは,RAの骨関節破壊進行を防止する効果を期待して投与する.メトトレキサート(MTX)が第一選択薬であり,有効性が最もよく確認されており,X線的な骨関節破壊の進展も防止する.しかし肝障害,感染の増悪,間質性肺炎,骨髄抑制などの副作用には注意すべきである.免疫抑制薬であるタクロリムスも頻用される.従来から使用されてきた注射金剤,スルファサラジン,d-ペニシラミン,ブシラミン,レフルノミドも一定の効果がある.
ⅳ)生物学的製剤:RA病態に関与する分子の機能を制御する抗体や受容体蛋白を用いた高分子薬剤の総称である.RAに対してはTNF,IL-6などのサイトカインやT細胞表面抗原を標的分子とした薬剤が開発されており,2011年末時点で6製剤が使用可能である.これらの薬剤はRAの臨床症状を著しく改善させ,骨関節破壊を抑制し,機能障害進行を防止することが証明されている.反面,感染症などの副作用が認められることや,薬価が高価であるなどの問題もある.薬剤経済学的な視点も含め,生物学的製剤の適応は広い観点から議論される必要がある.
ⅴ)その他の治療:体外循環を用いた白血球除去療法もわが国で保険適応があり,一定の有効性が報告されているが,現在の寛解を目指す治療体系の中にあってはその評価は定まっていない.漢方薬や民間療法は有効であるエビデンスが示されたものがない.
ⅵ)関節以外の障害の治療:悪性関節リウマチの基準を満たすような重症の関節外症状と血管炎を伴う場合は,1日40 mg以上のプレドニゾロンを開始する.シクロホスファミドやアザチオプリンも併用することが多い.皮膚潰瘍など,末梢動脈の循環不全が疑われる場合は局所治療に加えてプロスタグランジン製剤をはじめとする種々の血管拡張薬が用いられる. c)リハビリテーション:RAのリハビリテーションは関節炎のために関節を動かさないことに起因する関節可動域制限,筋力低下,手指などの機能低下を防止すること,万一,それらが生じてしまった場合にはそれを改善することが目的である.多くの場合,理学療法士,作業療法士が個々の患者の状態を評価して指導する.運動療法の目的は,筋力強化と関節可動域の増加である.筋力は起立と歩行に用いる筋肉(特に大腿四頭筋)を重視し,続いて上肢の屈筋を重視する.関節可動域は指の屈曲,手の回外,肘の90度以上の屈曲,肩の90度以上の外転,膝の伸展に特に配慮する.一般に多くのRA患者には等尺運動が推奨される.温熱,冷却療法の効果は定まっていない.関節変形に対しては装具療法も有用である.
d)手術療法:現在ではRAの手術療法は,RA自体の疾患活動性を治療する方法としてではなくRAにより損なわれた関節機能再検を目的として行われる.以前はRA疾患活動性を緩和させる目的で滑膜切除術が行われたが,薬物療法が進歩した現在では著減した.頻度の多い手術療法は関節形成術で,膝関節,股関節などの荷重関節の人工関節置換術が最も多く,成績も安定している.手関節や前足部の切除型関節形成術がこれに次ぐが,関節不安定性のために疼痛や機能障害が生じている場合には関節固定術も適応になる.頸椎の環軸椎亜脱臼に対する固定術もこれに分類される.その他,手関節の炎症と変形のために生じた伸筋腱断裂に対する腱移植術や腱移行術もしばしば行われる.
RA薬物治療の進歩によりRA手術療法は減少しているが,現在でも手術療法が必要な患者は多い.また大関節の人工関節は減少したが,指関節などの人工関節置換術は増加しており,RAの関節外科はより高い患者満足度を求める治療へと進展しつつある.[山中 寿]
■文献
Aletaha D, Neogi T, et al: 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum, 62: 2569-2581, 2010.
山中 寿:日本の関節リウマチコホート研究IORRA. 日本内科学会雑誌, 9: 2447-2463, 2011.
関節リウマチ(膠原病・血管炎の腎障害)
関節リウマチは,全身の関節の滑膜に炎症を生じ,長期化すると関節破壊,変形をきたす疾患である.関節外症状としてはリウマチ肺とよばれる間質性肺炎や胸膜炎などの呼吸器病変が多い.腎障害は少ないが,なかではアミロイドーシスを合併したときの腎アミロイドーシスと薬物療法に伴う薬剤性腎障害が知られている.
a.腎アミロイドーシス
活動性の高い,コントロール不良のRAでは,肝臓や単球による血清アミロイドA蛋白(serum amyloid A:SAA)産生が亢進し,これが変性を受けてAAアミロイドとなり,腎をはじめ,皮膚や消化管に沈着する.腎では糸球体,尿細管,血管,間質のどの部位にも沈着する.エオジン好性の無構造な沈着物である(図11-6-7).Congo-redで特異的に染色され,これを偏光顕微鏡で観察すると青りんご色を呈する.電顕では幅8〜10 nmの細線維として観察される.しばしばネフローゼレベルの大量蛋白尿をきたし,腎機能は徐々に低下して腎不全となり,透析導入に至ることが少なくない.有効な治療法がなく,原病であるRAのコントロールを改善するのが先決であるが,近年開発された抗TNF製剤や抗IL-6製剤の有効性が報告されている.
b.薬剤性腎障害
ⅰ)非ステロイド抗炎症薬(NSAIDs)
プロスタグランジン合成抑制により腎内血管の収縮を生じ,腎前性の急性腎不全を起こすことがある.普通は一過性であるが,脱水状態にある高齢者では腎障害を起こしやすいので注意が必要である.急性アレルギー性尿細管間質性腎炎をきたすこともある.この場合腎機能低下,尿中好酸球出現とともに,発熱,関節痛,皮疹など全身症状を現すことが多い.微小変化型のネフローゼ症候群を合併したものはNSAID腎症と称する.かつてはフェナセチンやアスピリンの長期大量服用で乳頭壊死を伴う高度の慢性間質性腎炎をきたすことがあったが,わが国では少なく,現在ではこのような治療法は行われないので過去のものとなった.
ⅱ)金製剤,d-ペニシラミン,ブシラミン
金製剤,d-ペニシラミンは使用頻度が減少し,ブシラミンはわが国以外ではほとんど使用されていないが,これらは膜性腎炎を生じることが知られている.非選択性の高度蛋白尿を伴い,ネフローゼ症候群を呈することが多い.腎機能低下は普通伴わない.金製剤に関しては基底膜上皮下の沈着物内に金粒子が証明されず,その発症機序はなお不明である.d-ペニシラミンでは微小変化型を呈することもある.これらの薬剤は投与を中止すれば数カ月以内に自然寛解することが多いが,ネフローゼ症候群が高度の場合,ステロイド療法を必要とすることもある.
c.RAに伴う腎炎
RAそのものに起因する固有の糸球体病変が存在するという説がある.IgA腎症類似のメサンギウム増殖性腎炎や膜性腎炎を呈する症例があるというが,まだ広く認められてはいない.[山田 明]
関節リウマチ(膠原病にみられる肺病変)
RAは膠原病の中でも最も罹患率が高いため,日常診療において肺病変を有するRA症例に遭遇する機会が多い.RAに伴う肺病変は,間質性肺炎のみならず気道病変や胸膜炎(胸水は滲出性でリウマチ因子高値,糖は低含量,低補体価),孤立性あるいは多発性リウマチ結節(しばしば肺癌との鑑別が問題となる),アミロイドーシスなど多彩である.RAに伴う間質性肺炎は,高解像度(high resolution)CT (HRCT)を含めた精査においてその合併頻度は約60%と,従来考えられていたよりも高率に認められている.間質性肺炎のうちUIP病変は30~40%,NSIPは40~50%である.気管支拡張症や細気管支炎(濾胞性細気管支炎,閉塞性細気管支炎)などの気道病変は,肺合併症のあるRAの10~20%に認められる.吸入粉じんに対する過敏反応の結果,肺に結節性病変を呈する場合Caplan症候群という. RAに対する治療においては,近年ステロイド薬だけでなく,メトトレキサートや新規生物学的製剤の併用が行われるため,ニューモシスチス肺炎など日和見感染の合併や薬剤性肺障害の鑑別が重要である.またメトトレキサート関連リンパ増殖性疾患が知られ,60歳代以降の比較的高齢に多く発症しやすい.約8割は RA患者で,約半数にEBVの関与が認められる.間質性肺炎は慢性の経過をたどる症例が多いが,特発性肺線維症(idiopathic pulmonary fibrosis:IPF)と同様の経過をたどる急性増悪は5~7%と報告されている.[千田金吾]
出典 内科学 第10版内科学 第10版について 情報
日本大百科全書(ニッポニカ) 「関節リウマチ」の意味・わかりやすい解説
関節リウマチ
かんせつりうまち
rheumatoid arthritis
多発性関節炎を主徴とし、進行すれば関節の亜脱臼(だっきゅう)や強直なども生じ、同時に種々の全身症状も伴う疾患。日本では1962年(昭和37)「慢性関節リウマチ」と訳され、呼称として長く用いられたが、その後、病態解明が進み、「慢性」の語が適当でないとして2002年(平成14)診断名を「関節リウマチ」と変更した。
[高橋昭三]
原因
原因は明らかでないが、免疫グロブリンの一つであるIgGに対する自己抗体であるリウマチ因子が高率(約80%)にみいだされ、そのほか種々の免疫的異常が認められるので、自己免疫疾患の一つと考えられている。免疫異常のきっかけとなるものとして古くから感染が想定されているが、特定の感染微生物は発見されていない。患者の血縁者にはこの病気の頻度が高く、遺伝的素因が発病に関与していると考えられる。肉体的・精神的な疲労、住居の湿潤、寒冷、感染、外傷などが発病の誘因としてあげられる。女性に多く(男性の3、4倍)、とくに30~50歳代によくみられる。
[高橋昭三]
発症
一般に徐々に発病するが、一部には発熱を伴い急性に発症するものもある。関節症状が現れる前に、疲れやすさ、食欲不振、手足のしびれ感、一過性の筋肉や関節の痛み・こわばりなどの前駆症状が認められることもある。関節炎は本症に必発であり、多発性、左右対称性、慢性かつ進行性であるのが特徴である。初発関節は、欧米では手指、手、足、足趾(そくし)(足指)関節が多いとされているが、日本では生活様式の関係か、膝(しつ)関節から始まることも少なくない。関節の炎症は滑膜の炎症から始まり、しだいに関節軟骨や骨も破壊されるようになる。したがって初期には滑膜の増殖、関節包(嚢(のう))の肥厚、関節液の貯留により腫脹(しゅちょう)や熱感を生ずるが、X線検査では関節にほとんど変化は認められない。
本症では、指先から数えて第二の関節(近位指節関節)と第三の関節(中手指節関節)が侵されやすいが、第一の関節(遠位指節関節)だけが最初から侵されることはない。遠位指節関節を侵しやすいのは、変形性関節症である。近位指節関節の腫脹は、特有な紡錘形を示す。病変が進行すると、関節の破壊や筋の萎縮(いしゅく)、拘縮(こうしゅく)に、腱(けん)や靭帯(じんたい)の変位、断裂などが加わり、本症に特有な種々の変形が現れる。この関節症状以外によくみられるのは、疲れやすさ、食欲不振、体重減少、貧血などである。微熱が認められることもある。頻度は少ないが本症に特有なものに皮下結節がある。これは皮下のぐりぐりした塊で、関節付近の伸側にできやすい。普通、圧痛はない。
[高橋昭三]
診断
次に述べる11項目の臨床症状と検査項目の組合せからなる診断と、その条件を満たしていても本症でないこともあるので、診断から除外する項目を設けたアメリカ・リウマチ協会の診断基準が用いられる。おもな除外項目は、本症以外の膠原(こうげん)病や痛風、感染性関節炎などの特徴とされる症状や検査所見である。
(1)朝のこわばり、すなわち朝の覚醒(かくせい)時に関節を動かすときに感ずる動かしにくい「こわばり感」をいう。
(2)少なくとも一つの関節の運動痛か圧痛がある。
(3)少なくとも一つの関節の腫脹がある。
(4)少なくとももう一つ他の関節にも腫脹がある。
(5)関節腫脹に左右対称性がみられる。
(6)皮下結節がある。
(7)関節の典型的X線写真像が得られる。
(8)リウマチ因子が認められる。
(9)関節液ムチンの減少がみられる。
(10)関節滑膜に特徴的な組織学的変化が認められる。
(11)皮下結節に特徴的な組織学的変化が認められる。
以上のうち、5項目以上があり除外項目がなければ、関節リウマチと診断してよいとされる。
[高橋昭三]
経過
約35%は1、2年の経過で治癒ないし軽快し、約15%は進行がとどまることなく高度の身体障害者となり、両者の中間で増悪と寛解を繰り返しながら全体としてはすこしずつ悪化するものが約50%である。生命の予後は悪くなく、本症自体で死亡するものは悪性関節リウマチを除けば少ない。
[高橋昭三]
治療
適度の安静と適度の運動(関節の伸展・屈曲を最大限に行う)ならびにビタミン、ミネラル、タンパク質の豊富な食事などからなる基礎療法に加え、消炎・鎮痛作用のある非ステロイド性抗炎症剤を用いるのが原則である。これで症状がコントロールできない場合には金剤やD-ペニシラミンが用いられる。これでもだめな場合には免疫抑制剤が使われることもある。ステロイド剤はやむをえない場合のみ少量(できるだけ1日1錠まで)を使用する。炎症症状が2、3の関節に限局して強いときには、ステロイド剤の関節注入も行われる。関節機能障害の予防および治療には、各種の理学療法を含めたリハビリテーションも必要である。なお、関節機能障害が高度な場合には、機能回復のため関節形成術(人工関節)など種々の手術が行われる。
[高橋昭三]
おもな関節リウマチ
本症に関連した2、3のおもな疾患について簡単に述べる。
[高橋昭三]
悪性関節リウマチ
関節リウマチに血管炎症状を伴ったものをいい、特定疾患(難病)に指定されている。高熱をはじめとして全身のいろいろな臓器障害が現れる。すなわち、多発性神経炎、皮膚の梗塞(こうそく)または潰瘍(かいよう)、指趾壊疽(ししえそ)、上強膜炎、滲出(しんしゅつ)性胸膜炎、心嚢(しんのう)炎、心筋炎、肺臓炎などで、治療にはステロイド剤、D-ペニシラミンが用いられる。
[高橋昭三]
若年性関節リウマチ
小児期(15歳以下)に発症した関節リウマチをいうが、成人のものと同一疾患か否かは不明であり、少なくとも臨床面からは異なるところが多い。発病時の症状から全身型(急性熱性型)、多関節型、少関節型(または単関節型)の3型に分けられるが、全身型はスティル病ともよばれている。
[高橋昭三]
フェルティ症候群
関節リウマチに脾腫(ひしゅ)と白血球減少を伴うものをいう。
[高橋昭三]
改訂新版 世界大百科事典 「関節リウマチ」の意味・わかりやすい解説
関節リウマチ (かんせつリウマチ)
リウマチ性疾患の一つで,関節炎があちこちの関節におこり,進行して慢性化するため,慢性関節リウマチrheumatoid arthritis,または多発性関節リウマチとも呼ばれる。運動器の中心である関節のほか,約25%の患者には,皮下組織,腱鞘,筋肉,肺,脾臓,リンパ節,心臓,血管,眼など,関節外の組織にもリウマチ性の炎症がみられる。したがって全身病と考えられている。しかし,あくまでも関節炎がこの病気の主要な症状である。
原因と病気の経過
原因は不明であるが,ウイルス,細菌などによる感染,先天性素因や内分泌障害が有力視されている。免疫学的研究によると,慢性関節リウマチにかかっている人の血清中の変性免疫グロブリンが抗原となって,抗免疫グロブリン抗体ができることが明らかにされている。これは主としてIgM抗体であるが,リウマチ因子と呼ばれている。このリウマチ因子が補体と結合して免疫複合体を形成し,関節炎の引金になり,さらに関節の軟骨に沈着するため慢性関節炎が持続するといわれる。なぜこのようなリウマチ因子がつくられるかは明らかにされていないが,約75%のリウマチ患者のほか正常人の血清にもみられる場合がある。
慢性関節リウマチの関節炎は,関節包の内張りにあたる滑膜に初発し,しだいに関節液がたまる。ここでもリウマチ因子が産生されて慢性化の原因となる。進行すると軟骨が侵食されて破壊される。このため骨が露出すると関節はぐらぐらになって安定性を失う。やがて関節運動が障害されて不動となって相対する関節端の骨が癒合してくる。これを骨性強直と呼んでいる。
慢性関節リウマチの症状
中年以降の40~50歳の女性に多い。大多数の人では,両側の手指で近位指節間関節に紡錘状のはれと痛みがおこり,炎症は中手指関節および手関節に進む。続いて大関節では,ひざ,ひじ,足関節にはれと痛みがおこる。一度に複数の関節炎がおこるのが特徴である。慢性化したものでは,関節の運動障害が強くなり,特徴的なリウマチ変形をおこす。すなわち,上肢では,ひじが伸びなくなり,手指はボタン穴swan neck変形をおこし,物を握ったりすることが不自由になる。下肢では,関節が変形したり不安定になるため歩行しがたい。足指の変形で〈まめ〉や〈たこ〉ができて履物がはけなくなる。そのほか,股関節,肩関節,頸椎にも関節炎がみられるが,全体の10%以下の罹患率である。
診断と治療
診断にはよくアメリカ・リウマチ協会の基準が利用されている。これは次の11項目からなっている。
(1)少なくとも6週間〈朝のこわばり〉が続く。(2)少なくとも6週間〈1関節以上の関節痛または圧痛〉が続く。(3)少なくとも6週間〈1関節の腫張〉が続く。(4)少なくとも3ヵ月以内に〈他の関節腫張〉が現れる。(5)少なくとも6週間〈両側性または対称性に中手指関節,近位指節間関節,中足趾節関節腫張〉が続く。(6)皮下結節の存在。(7)レントゲン写真での骨の脱灰像。(8)リウマチ因子の陽性。(9)滑液(関節液)ムチン沈殿物の減少。(10)滑膜炎の特徴的病理所見。(11)リウマチ結節の特徴的組織変化。このうち,7項目以上あればまちがいなく慢性関節リウマチであり,5項目以上であれば確定的とされる。3項目以下では慢性関節リウマチとはいえず,他の関節炎と鑑別せねばならない。
関節の痛みが強く,腫張のある場合には安静が必要である。しかし,痛みや腫張が軽減すればできるだけ臥床を避け,運動機能の障害を予防する。温熱療法によって関節の鎮痛と筋緊張を和らげるが,これにはパラフィン浴,鉱泥,温泉浴および家庭でのホットパックがある。運動療法ではリウマチ体操によって1日数回全関節の全運動を行う。
原因不明ではあるが,関節炎の発症メカニズム(仕組み)が明確になってきたため,薬物治療によって症状を緩和させ,運動障害や変形も防止することができるようになってきたので,日常生活や職業復帰も可能である。多くの抗リウマチ薬および抗炎症剤がある。昔からのアスピリン製剤は,副作用が少なく今でも長期間の基礎療法として投薬されている。現在のリウマチ治療薬のうち,欧米や日本で最も副作用が少なくよく使用されるものは金製剤である。1~2週間隔で1回量10~50mgを症状に応じて注射する。効果の出るまで3ヵ月間を要するが,関節炎の再燃,反復を抑制するのに安定した効果がある。副腎皮質ホルモン製剤は強力な抗炎症剤ではあるが,副作用のため,重症のリウマチの治療にのみ使用される。長期間連用したり,大量に使用することは避けるが,関節炎が他の抗リウマチ薬を投与しても2~3の関節の痛みと腫張がなくならない場合には局所用の関節腔内注射が行われる。そのほか,インドメタシンの内服と座薬が症状のコントロールに効果があり,副作用が少ない。
整形外科的治療は,局所関節の変形と運動障害に対して行われる。保存的療法として,変形予防の装具,特殊靴,車いすなどが使用される。薬物治療を続けても関節の痛みと腫張が6ヵ月以上続く場合,関節包の内層である滑膜を切除すれば関節炎は消退するので,ときに行われる。もしも変形と運動障害がおこって固定したものになると,保存的治療では効果がない。
関節の破壊が強くなると痛みはいっそう強くなり,日常生活に著しい支障がおこってくる。この場合には関節の再建手術として人工関節置換術が優れている。股関節と膝関節に最もよく行われる。この手術後には痛みは100%近く消える。関節の運動範囲も正常の2/3まで回復するのが普通である。
慢性関節リウマチにかかると,その20%は障害を残さず治癒するが,約半数の患者の関節炎は進行し変形を生じ,10%の患者は将来身体障害者になるといわれている。しかし,原因不明でも関節炎の組立機構が明らかになってきたので,この病気で死亡することはない。関節の働きを保つためには,症状の進行を抑制し関節の破壊を予防し,炎症の鎮静化をまつことが必要である。
→リウマチ
執筆者:広畑 和志
出典 株式会社平凡社「改訂新版 世界大百科事典」改訂新版 世界大百科事典について 情報
ブリタニカ国際大百科事典 小項目事典 「関節リウマチ」の意味・わかりやすい解説
関節リウマチ
かんせつリウマチ
rheumatoid arthritis
手足の関節に症状が出るケースが多く,左右同時に発症し,朝の起床時の手指のこわばり,腫れや痛み,発熱,倦怠感などを伴う。治療には,炎症や痛みを抑えるアスピリンやインドメタシン,イブプロフェンなどの投与,病気の進行を抑制する疾患修飾性抗リウマチ薬 DMARDsの投与といった薬物治療,人工関節置換術や関節固定術などの外科手術, 物理療法(理学療法)などのリハビリテーション治療などがあり,病期や症状を考慮して組み合わされる。
出典 ブリタニカ国際大百科事典 小項目事典ブリタニカ国際大百科事典 小項目事典について 情報
百科事典マイペディア 「関節リウマチ」の意味・わかりやすい解説
関節リウマチ【かんせつリウマチ】
出典 株式会社平凡社百科事典マイペディアについて 情報
関連語をあわせて調べる
新暦の 4月後半から 5月の,梅雨前に日本列島が大きな移動性高気圧に覆われたときの晴天。発現期間は短い。もともとは旧暦 5月が梅雨にあたることから,梅雨の晴れ間の意味で,梅雨晴れ(つゆばれ)とも呼ばれ...